Как развивается ребенок? Ровные ноги (Х- и О- образные) — когда? Что родители должны знать о плоскостопии, «косолапии», искривлении ног и обуви? (прекрасная статья для всех!)
Автор: Lynn T. Staheli «Practice of Pediatric Orthopedics»
Терминология
Разворот (Version) — нормальный вариант ротации конечности. Разворот голени это угол между осью коленного сустава и трансмалеолярной осью (ось проведенная через лодыжки голени). В норме голень развернута кнаружи. Разворот бедренной кости это угловая величина между осью проведенной через шейку бедра и чрезмыщелковой осью (ось, проведенная через мыщелки бедра). В норме имеется антеверсия шейки бедра. Торсия описывается как превышение двух стандартных отклонения от средней величины и считается ненормальным явлением и описывается как деформация. Торсионная деформация может быть простой, включающей один уровень или сложной, вовлекающей множество сегментов. Сложные деформации могут быть аддитивные (несколько деформаций, усиливающих друг друга) или компенсирующих (уменьшающих друг друга). Например, внутренняя торсия голени и внутренняя торсия бедра являются аддитивными. Наоборот, наружная торсия голени и внутренняя торсия бедра – компенсаторные.
Нормальное развитие
Нижняя конечность ротируется кнутри в течение седьмой недели внутриутробного развития, поворачивая большой палец ноги к средней линии тела. С развитием плода антеверсия бедра снижается от 30° при рождении до 10° к периоду созревания. Величины антеверсии выше у лиц женского пола и в некоторых семьях. С ростом голень ротируется кнаружи от 5° при рождении до 15° к периоду созревания. Из-за того, что при росте конечности, как бедро, так и голень ротируютя кнаружи, внутренняя торсия голени и антеторсия бедра у детей улучшаются со временем. Напротив, латеральная (наружная) торсия голени обычно ухудшается со временем.
Рис.1 Нижняя конечность ротируется кнаружи с возрастом. Кнаружи ротируется с возрастом как бедро так и голень (большеберцовая кость)
Обследование
Хотя диагноз торсионная деформация может быть поставлен просто при наружном осмотре, история развития деформации помогает исключить другие проблемы и понять степень нарушения.
ИСТОРИЯ РАЗВИТИЯ
Расспросите о начале, тяжести, нарушениях и предшествующем лечении проблемы. Узнайте, как развивался пациент. Задержка начала ходьбы может насторожить в отношении нервно-мышечного расстройства. Имелись ли в семье схожие ротационные расстройства? Часто ротационные деформации имеют наследственный характер и настоящее состояние родителей могут предсказать будущее ребенка.
Рис.2 Внутренняя торсия бедра, которая имеется как у матери, так и у ребенка. Обследование родителей часто выявляет у них деформации схожие с имеющимися у их ребенка
РОТАЦИОННЫЙ ПРОФИЛЬ
Ротационный профиль дает информацию, необходимую для того, чтобы установить уровень и тяжесть любой торсионной проблемы. Отметьте значения в градусах для обеих сторон.
Обследуйте в 4 этапа:
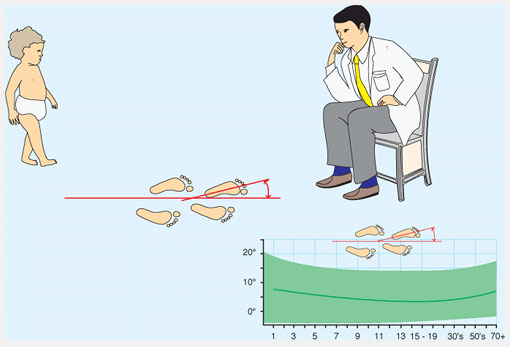
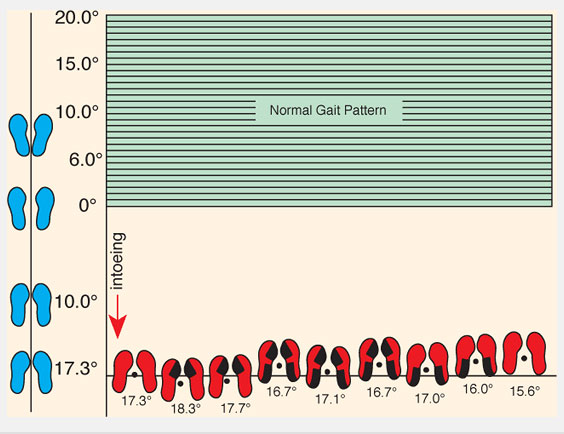
Осмотрите, как ребенок ходит и бегает. Предположите угол отклонения стопы при ходьбе (foot progression angle (FPA)). FPA – это угол между осью стопы и линией направления движения. Эта величина обычно определяется пока ребенок ходит по коридору клиники. Определите среднюю величину отклонения пальцев кнутри или кнаружи. Отрицательные значения присваиваются отклонению пальцев стопы кнутри. Поворот пальцев кнутри (Intoeing) от -5° до -10° легкая степень, -10°-15° средняя, более -15° тяжелая. Попросите ребенка побегать. Ребенок с антеторсией бедра «загребает» ногами (“eggbeater” running pattern) отклоняя стопы кнаружи в фазу переноса ноги.
Рис.3 Угол отклонения стопы при ходьбе. Определяется наблюдением за походкой ребенка. Нормальные величины показаны зеленым.
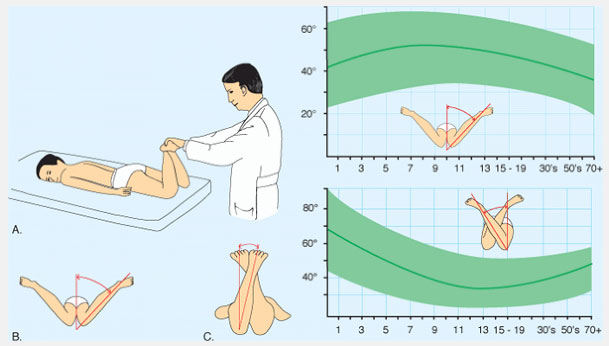
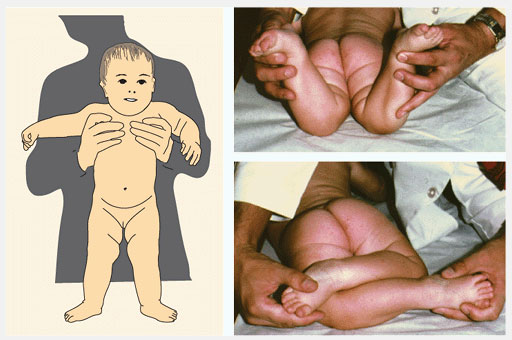
Определите разворот бедра (femoral version) посредством измерения ротационных движений в тазобедренном суставе. Измерьте наружную и внутреннюю ротации в положении ребенка на животе с коленями согнутыми до прямого угла и ровно уложенным тазом. Определяйте движения одновременно с двух сторон. Внутренняя ротация в норме менее чем 60°-70°. Если ротация ассиметрична, назначьте рентгенографию.
Рис.4 Ротация в тазобедренных суставах (ТБС). Ротация в ТБС опеределяется в положении ребенка на животе. Измеряется внутренняя и наружная ротация. Нормальный объем движений показан зеленым.
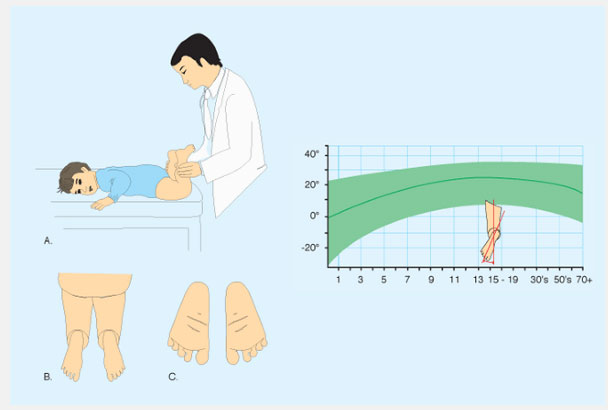
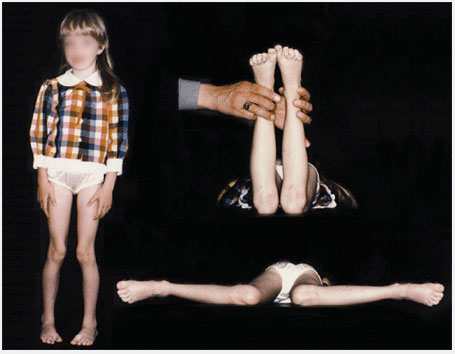
Подсчитайте разворот голени (tibial version) посредством измерения угла бедро-стопа (thigh-foot angle (TFA)). TFA определяется у ребенка лежащего на животе как угол между межлодыжечной осью и осью бедра. Таким способом измеряется ротация голени. Разница между ТМА и TFA показывает ротацию заднего отдела стопы. Диапазон нормальных величин широк, и величина средних значений возрастает по мере увеличения возраста. Для этих измерений очень важна укладка стопы. Позвольте стопе занять естественное положение, не укладывайте самостоятельно стопу, так как это вызывает ошибки в измерениях.
Рис.5 Исследование ротационного статуса голени и стопы. Ротационный статус голени и стопы лучше всего определить обследуя ребенка в положении на животе, позволив стопе занять естественное положение. В таком положении легко определить угол бедро-стопа и форму стопы. Нормальные величины показаны зеленым.
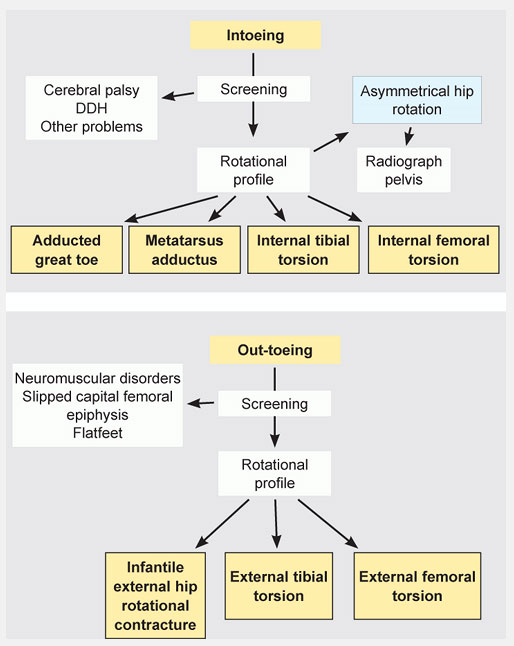
Осмотрите стопу на предмет приведения переднего отдела. Наружный край стопы в норме прямой. Искривление наружного контура стопы и приведение переднего отдела обычно симптомы приведенной стопы (metatarsus adductus). Евертированная (развернутая кнаружи) стопа или плоская стопа обычно является причинами поворота пальцев кнаружи. Включите эти данные в ротационный профиль. На основании скринингового исследования и составления ротационного профиля установите уровень и степень торсионной деформации.
Рис.6 Диаграмма для определения причин поворота пальцев стопы кнутри или кнаружи. Используя скрининговое исследование и ротационного профиля, облегчает постановку диагноза.
СПЕЦИАЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
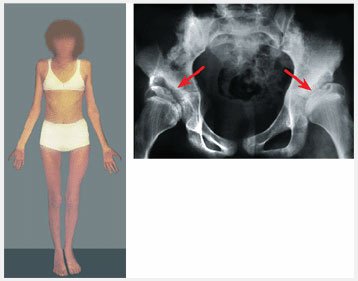
Проведите дополнительные обследования, если ротационные движения в тазобедренных суставах ассиметричны или если ротационные проблемы настолько серьезны, что предполагается оперативная коррекция. Перед оперативным лечением выполните снимки для определения степени антеторсии, чтобы исключит дисплазию тазобедренных суставов и измерить антеторсию бедра (имеется ввиду, видимо, антеторсия шейки бедра – замечание переводчика). Измерения проводятся по данным КТ или рентгенографии в 2-хпроекциях. Обычно антеторсия превышает 50 градусов у пациентов, которым требуется оперативное лечение.
Рис.7 Ассиметричный объем ротационных движений в тазобедренных суставах (ТБС) требует дальнейшего обследования. Эта 12-летняя девочка обратилась с жалобами на поворот пальцев стоп кнутри. Ротационный профиль оказался ненормальным, показывая ассиметрию ротационных движений в ТБС. Рентгенография таза показала тяжелую двухстороннюю дисплазию тазобедренных суставов (показано стрелками). Выполнено оперативное лечение дисплазии ТБС.
Принципы лечения
Первым шагом является постановка правильного диагноза. При лечении ротационных проблем конечностей наиболее трудная часть найти хороший контакт с семьей пациента. По причине того, что нижние конечности со временем ротируются кнаружи (латерально), поворот пальцев стоп кнутри спонтанно исправляется у большинства детей. Попытки контролировать походку, сидение, или положение ребенка во сне невозможны. Такие попытки только создают напряженность в отношениях и конфликт между ребенком и родителями. Косые стельки или вставки неэффективны.
Рис.8 Неэффективность косых стелек. В обувь подкладывались различной формы косые стельки (показано черным). Показаны средние величины поворота пальцев кнутри у детей, носивших стельки и контрольной группы, не носившей стельки. Воспроизведено с разрешения из исследования Knittle and Staheli (1976).
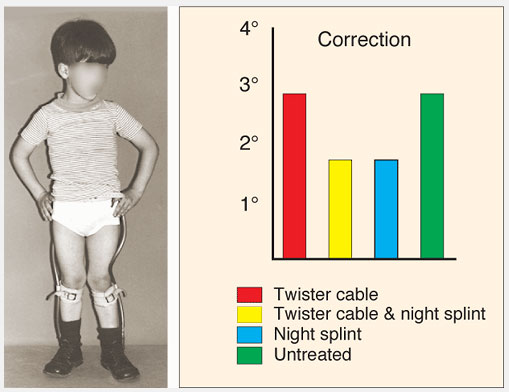
По аналогии дневные брейсы с раскручивающими упругими вставками (twister cables) только ограничивают способность ребенка ходить и бегать. Ночные шины, которые латерально ротируют стопы, лучше переносятся и не мешают ребенку играть, хотя вероятно не имеют особого преимущества в долговременном плане. Таким образом, динамическое наблюдение лучше всего. Родителей нужно убедить, что лечение наблюдением достаточно.Наблюдение за ребенком включает тщательное изучение, сбор информации, повторные проверки правильности диагноза и осмотры в динамике. Родители должны быть проинформированы, что случаи, когда деформация не проходит, достаточно редки. Менее 1% торсионных деформаций бедра и голени не разрешаются самостоятельно и могут потребовать оперативной коррекции в позднем детском возрасте. Редко возникает потребность проведение деротационной остеотомии, которая бывает достаточно эффективна.
Рис.9 Недостаток эффективности брейсов с раскручивающими упругими вставками (twister cables). На диаграмме сравнивается эффективность результатов «лечения» по сравнению с таковыми у нелеченных детей с антеторсией. Попытки лечения не оказывают никакого влияния на результат измерений антеверсии шейки бедра до и после лечения Из исследований Fabry et al. (1973).
МЛАДЕНЕЦ (ДО НАЧАЛА ХОДЬБЫ — INFANT)
Поворот пальцев стопы кнаружи может быть следствием плосковальгусной стопы или, что бывает чаще, из-за наружной ротационной контрактуры тазобедренных суставов или комбинацией обоих факторов. Поворот пальцев стопы кнутри бывает из-за приведенного большого пальца, приведения переднего отдела стопы или внутренней торсии голени.
Наружная ротационная контрактура тазобедренного сустава По причине того, что бедра во время нахождения плода в матке ротированы (развернуты) кнаружи, латеральная ротация бедер является нормальной. Когда ребенок находится в вертикальном положении, его стопы могут разворачиваться кнаружи. Это может беспокоить родителей. Часто только одна стопа повернута кнаружи, обычно правая. Из двух стоп та, что повернута кнаружи, обычно нормальная. Противоположная нога, которую родители считают нормальной, зачастую имеет приведение переднего отдела стопы или внутреннюю торсию голени.
Рис.10 Физиологический младенческий поворот пальцев кнаружи. Поворот пальцев кнаружи в раннем младенческом возрасте происходит из-за наружной ротационной контрактуры тазобедренных суставов. У этого младенца внутренняя ротация ограничена до 30° (верхнее фото), в то время как наружная ротация равна 80° (нижнее фото). Это результат наружной ротации конечностей, которая разрешается спонтанно со временем.
Приведенный первый палец стопы обычно описывается как одновременно спастическая контрактура мышцы, отводящей 1-ый палец (abductor hallucis) и как «ищущий палец» (“searching toe”). Она является динамической деформацией из-за относительно избыточного натяжения мышцы, отводящей 1-ый палец (abductor hallucis), которое происходит во время фазы опоры. Данная деформация может быть ассоциирована с приведением плюсневых костей. Это состояние самостоятельно проходит в процессе созревания нервной системы, когда налаживается более точный баланс мышц стопы. Лечения не требует.
Рис.11 «Ищущий палец» («serchin toe»). Динамическая деформация из-за избыточного напряжения adductor hallucis
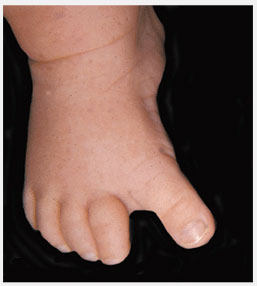
Приведение переднего отдела стопы – спектр различных деформаций, характеризующийся медиальным отклонением переднего отдела стопы различной степени. Прогноз тесно взаимосвязан с ригидностью стопы.
Рис.12 Степени тяжести приведения переднего отдела стопы. Проведите линию которая делит пятку пополам. В норме она пересекает 2-ой палец. Данная линия проходит через 3-ий палец при легкой, между 3-м и 4-м при умеренной, и между 4-5-ым пальцем при тяжелой степени деформации. Из исследования Bleck (1983)
Приведение плюсневых костей (Metatarsus adductus) Является подвижной (flexible) деформацией и происходит из-за стесненного положения плода в матке. Как и другие деформации, она разрешается спонтанно со временем. Большинство деформаций корригируется в течение первого года жизни, остальная часть в последующем периоде детства. Требует регулярного наблюдения и повторных проверок состояния стопы. Брейсов, гипсования, специальной обуви и упражнений не требуется.
Варусное приведение стопы (Metatarsus varus) Ригидное приведение переднего отдела стопы с тенденцией к отсутствию улучшения. Данная ригидная форма стопы встречается нечасто по сравнению с обычной приведенной стопой (metatarsus adductus). Варусное приведение стопы характеризуется жесткостью с наличием складки на подошвенной части стопы. Развитие стопы чаще сопровождается не полной спонтанной коррекцией. Деформация не вызывает функциональных нарушений и не является причиной натоптышей. Эта патология создает косметический дефект и, при выраженной степени, трудности с подбором обуви. Не забудьте про такую деформацию как «серповидная стопа» (skewfoot). «Серповидная стопа» встречается у детей с ослабленным связочным аппаратом суставов и характеризуется выраженным приведением переднего отдела в сочетании с вальгусом заднего отдела стопы. Большинство родителей хотят, что бы деформация была исправлена. Деформация корригируется этапным гипсованием ноги до паховой области, начиная примерно с 6-месячного периода. Гипсовые повязки накладываются с интервалом 1-2 недели до тех пор, пока не наступит коррекция стопы. У детей старше 2-х лет, коррекция гипсованием иногда эффективна, но более трудно воспринимается ребенком и родителями. Оперативное лечение очень редко бывает необходимо, поскольку варусное приведение стопы (metatarsus varus) не вызывает функциональных нарушений и вторичных деформаций.
ВОЗРАСТ ПОСЛЕ НАЧАЛА ХОДЬБЫ (TODDLER)
Поворот пальцев стопы кнутри чаще встречается на втором году жизни и обычно обнаруживается, когда младенец начинает ходить. Эта деформация происходит благодаря внутренней торсии голени, приведенной стопе (metatarsus adductus) или приведенном большом пальце стопы.
Внутренняя торсия голени (ВТГ). ВТГ наиболее частая причина поворота пальцев кнутри. Часто она двухсторонняя. Если ВТГ односторонняя, то чаще бывает слева. Динамическое наблюдение лучший вариант лечения. Повсеместно назначаются ночные шины Дениса-Брауни и Fillauer (Fillauer or Denis Browne night splints), но они не имеют значения в долговременном прогнозе лечения. Восстановление происходит как при назначении лечения, так и без него.
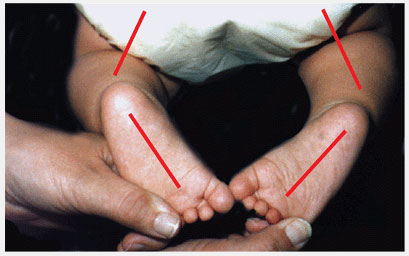
Рис.13 Двухсторонняя внутренняя торсия голени. Угол бедро-стопа отрицателен (красная линия) для обеих ног
Рис.14 Одностороняя внутренняя торсия голени. Внутренняя торсия голени часто ассиметрична и, обычно, хуже на левой стороне
Избегайте дневных Брейсов и специальной обуви, потому что они замедляют передвижения ребенка и могут повредить его самооценку. Коррекция происходит спонтанно, но часто требует 1-2 года. Предупредите родителей что время, необходимое для коррекции исчисляется годами а не неделями или месяцами.
ВОЗРАСТ ПОСЛЕ 2 ЛЕТ. (CHILD)
Поворот пальцев стопы кнутри в детском возрасте после начала ходьбы (после 2-хлет) наиболее часто происходит из-за антеторсии бедра (шейки бедра) и редко из-за сохраняющейся внутренней торсии голени. В позднем детстве, поворот пальцев стопы кнаружи может быть благодаря наружной торсии бедра или наружной торсии голени. Естественное развитие бедренной кости – разворот бедра кнаружи с ростом ребенка, что часто приводит к коррекции внутренней торсии голени и ухудшению наружной торсии голени.
Внутренняя торсия голени (ВТГ) менее характерна чем наружная торсия для детей более старшего возраста. У ребенка старше 8-ми лет ВТГ может потребовать оперативной коррекции если она не разрешается самостоятельно и производит существенные функциональные нарушения и косметическую деформацию. Оперативное лечение может быть показано когда угол бедро-стопа ротирован кнутри более чем 10°.
Рис.15 Сохраняющаяся торсия голени. Ротационные деформации не всегда проходят со временем. У этой девочки сохраняется торсия голени (см. стрелку), которая вызывает функциональные нарушения и требует оперативной коррекции (деротационной остеотомии костей голени).
Наружная торсия голени (НТГ) По причине того, что большеберцовая кость с возрастом ротируется латерально (кнаружи), внутренняя торсия голени (ВТГ) улучшается, а наружная торсия голени (External tibial torsion — НТГ) ухудшается. НТГ может вызывать боли в коленном суставе. Эта боль возникает в пателло-феморальном сочленении и предположительно вызвана нарушением соотношения оси коленного сустава и линией передвижения (line of progression). Это нарушение соотношения наиболее отчетливо проявляется при сочетании наружной торсии голени с внутренней торсией бедра. Коленный сустав ротирован кнутри, а голеностопный кнаружи, оба сустава несоосны с линией движения, что вызывает «синдром несоответствия» (“malalignment syndrome”). Данное состояние приводит к нарушению походки и болям в пателло-феморальном суставе.
Антеторсия бедра (Femoral antetorsion) Антеторсия бедра (точнее шейки бедренной кости) или внутренняя торсия бедренной кости обычно впервые определяется в возрастной группе от 3-х до 5-ти лет и наиболее часта у девочек. Часто остаточные явления антеторсии бедра наблюдается и у родителей пациента. Ребенок с антеторсией шейки бедра сидит в положении «W», стоит, развернув колени кнутри, («целующиеся надколенники»- “kissing patella”) и неловко бегает «загребающей» походкой (“egg-beater”). Внутренняя ротация в тазобедренном суставе превышает 70°. Внутренняя торсия бедра считается легкой, если внутренняя ротация в тазобедренном сустава около 70°-80°, умеренной при 80°-90°, тяжелой при 90° и более. Наружная ротация в тазобедренном суставе уменьшается соответственно, т.к. полный объем ротационных движений в тазобедренном суставе 90-100°. Антеторсия бедра (Femoral antetorsion) обычно наиболее выражена в возрасте между 4-6 годами и затем нормализуется. Восстановление происходит по причине уменьшения угла антеверсии шейки бедренной кости и латеральной ротации большеберцовой кости. У взрослого, антеторсия бедра не вызывает дегенеративного артрита (артроза) и редко вызывает функциональные нарушения. Антеторсия шейки бедра не лечится консервативно. Сохранение тяжелой антеторсии в возрасте старше 8 лет, может являться показанием к деротационной остеотомии бедра.
Рис.16 Внутренняя (медиальная) торсия бедренной кости. Эта девочка имеет внутреннюю торсию бедра. Её надколенники повернуты кнутри в полжении стоя. Наружная ротация в тазобедренном суставе 0°(верхнее фото). Наружная ротация в ТБС 90° (нижнее фото).
Ретроторсия бедра может представлять большую проблему, чем обычно считается. Ретроторсия наиболее часто встречается у пациентов с эпифизеолизом головки бедра. Предположительно увеличивается «срезающая» сила, действующая на зону роста. Ретроторсия связана с повышенным риском развития дегенеративного артрита (артроза) и походкой с поворотом пальцев стопы кнаружи. Проблемы походки обычно не настолько серьезны чтобы требовать оперативного лечения.
Приведение стопы у ребенка – что это и как лечить
Приведение стопы у ребенка — это врожденная деформация, которая напоминает косолапость. Можно сказать, что она является ее разновидностью. Данное отклонение заметно у ребенка уже на первом году жизни и начинает проявляться с началом ходьбы (как правило, к 1,5 годам). Практика свидетельствует о том, что в 85% случаев приведение стопы у ребенка проходит самостоятельно приблизительно к 3 годам (полностью или частично). Самостоятельное устранение деформации замедляется, если ребенок спит на животе, а также согнутых коленях в виде W.
Современные специалисты выделяют несколько степеней данного заболевания, а именно:
- легкую степень: дефект исправляется без особенных усилий;
- среднюю степень: приведение исправляют с определенными усилиями;
- тяжелую степень: деформацию исправить невозможно.
Симптомы приведенной стопы
Передние приведение стопы у ребенка характеризуется определенными симптомами, а именно:
- присутствует закругленный наружный край;
- отсутствует эквинусная установка стопы;
- голень не ротирована;
- свод стопы углублен.
При вышеперечисленных симптомах пятка установлена нормально, даже в легкой степени деформации. Нужно отметить, что при косолапости последний симптом отсутствует. Врожденную приведенную стопу определить весьма просто по следующим признакам: заметен внутренний поворот стопы с подниманием внутреннего края и опусканием наружного. Помимо этого, заметно сгибание стопы в области подошвы, а тажке приведение стопы в передней части. Также необходимо отметить, что при деформации такого рода в голеностопном суставе можно выделить ограниченную подвижность.
Что такое приведение плюсны
Врожденное приведение плюсны (приблизительно в 50% случаев двустороннее). В некоторых случаях наблюдается у грудных детей. Приблизительно у 10% подобной деформацией присутствует дисплазия вертлужной впадины. В таком случае передний отдел стопы обращен внутрь. При этом средний, а также задний отделы сохраняют нормальное положение.
Медиальный край стопы выгнут, а латеральный край — выпуклый. Расстояние между первым и вторым пальцем увеличено, особенно выражается поворот большого пальца внутрь. Сгибание, а также разгибание в голеностопном суставе не нарушается. Возможна ригидность переднего отдела стопы. При подобной деформации ребенок ставит стопу носками внутрь и снашивает обувь неправильно.
В случае обнаружения вышеперечисленных симптомов ребенка необходимо показать специалисты. Для устранения деформации врачи рекомендуют носить ортопедическую обувь.
Лечение
Лечение плоско-варусных стоп осуществляет врач-ортопед, либо специалист по лечебной физкультуре. Вместе с лечебной гимнастикой могут назначаться различные терапевтические процедуры, а также специальный массаж, грамотно подобранная ортопедическая обувь и укладки. Все это вы можете приобрести в нашем магазине детской обуви. Не менее действенными (в зависимости от возраста ребенка) являются следующие занятия:
- езда на машине-каталке: обеспечивает укрепление мышц;
- занятия на шведской стенке, турнике с канатом и лестницей;
- езда на велосипеде, ходьба босиком по наклонной поверхности или бревну.
В большинстве случаев приведение передней части стопы устраняют при помощи массажа. Разработка нижних конечностей рекомендуется проводить одновременно с тонизирующем массажем всего тела (кроме рук). Если по каким-либо причинам эти процедуры провести не предоставляется возможным, рекомендуется ограничиться только массажем ягодичной области, ног, а также поясницы.
Если приведение переднего отдела стопы у детей лечить с первых дней, специалисты назначают достаточно консервативную терапию. Как правило, конечный результат остается положительным. В сложных случаях специалисты прибегают к хирургическому вмешательству. В этой ситуации проводится остеотомия плюсневых костей у их основания, коррекция деформации (проводится операция Пибоди).
Гимнастика, а тажке массаж на первом году жизни ребенка, его достаточная двигательная активность, грамотно подобранная обувь — все это способствует формированию здоровых стоп. Прогноз в случае своевременного лечения будет максимально эффективным.

Детям, не достигшим шести месяцев, при угле приведения менее 30 градусов рекомендуется делать массаж. Также может проводиться мануальная коррекция стопы. В случае искривления более 30 градусов деформацию исправляют при помощи гипсовых этапных с вязок.
Лечение гипсовыми повязками можно начинать с первых дней жизни. В случае лечения ППО часто используется способ гипсования с созданием пространства по Фурлонгу. В гипсовой повязке создаются специальные отверстия для наружной поверхности стопы.
Благодаря этому, определенный отдел можно смещать в латеральном направлении. После того как коррекция стопы с применением гипсовых повязок завершена, еще не ходящему малышу назначается безнагрузочный ортез (с отведением переднего отдела). Ортез надевают на срок 6 месяцев.
В случае диагностирования данного заболевания ребенку может быть назначена специализированная ортопедическая обувь (например Антиварусная обувь), которую можно приобрести на выгодных условиях в магазине Ortopanda.
Деформация стопы – это патологические изменения, которые затрагивают кости, суставы, сухожилия, нервы, мышцы. Отклонение встречается примерно у 30 % детей. При легкой степени нарушения слабовыраженны и, как правило, не причиняют ребенку особых неудобств.
Но, если вовремя не начать коррекцию положения стопы, есть риск, что состояние усугубится. В тяжелых случаях возможно нарушение походки, иннервации, кровообращения, ограничение подвижности в стопе, боли при ходьбе. В зависимости от типа деформации внешне это выглядит как изменение высоты сводов, длины, ширины, угла разворота стопы.
Виды деформации стопы у ребенка, причины, проявления и методы лечения
Что вызывает?
Деформации стопы у детей бывают врожденными и приобретенными.
На стадии внутриутробного развития их провоцируют:
- аномальное расположение плода в матке;
- недоношенность;
- врожденные патологии опорно-двигательной или нервной системы (ДЦП, нарушение иннервации мышц, дисплазия соединительной ткани);
- маловодие, многоплодная беременность, небольшое пространство для плода приводит к механическому давлению на нижние конечности, вызывает отклонения в их развитии;
- интоксикации, курение, прием алкоголя или наркотических веществ женщиной в период беременности;
- внутриутробные инфекции;
- наследственный фактор.
Распространенные причины приобретенных деформаций стопы – это недостаток физической активности и неправильно подобранная обувь.
При недостатке физической нагрузки мышцы стопы со временем ослабевают, хуже удерживают кости в анатомически правильном положении.
Способствует этому:
- перемещение преимущественно по твердым, ровным поверхностям: гладкий пол в квартире, плитка или асфальт на улице;
- отсутствие занятий спортом;
- отказ от профилактического массажа, зарядки для поддержания тонуса мышц стоп.
Пагубное влияние на формирование стопы ребенка в первые годы жизни оказывает неудачная обувь. Поэтому к ее выбору предъявляется ряд требований. Она должна обеспечивать правильное формирование стопы и распределение нагрузки, поддержку сводов. Для этого в обуви для маленьких детей предусмотрены супинаторы, небольшой каблук, гибкая подошва, фиксация пятки.
Приобретенные нарушения установки стоп также вызывают:
- повышенная нагрузка на суставы ног из-за лишнего веса, раннего начала хождения (у малышей они очень подвижны и легко подвергаются смещению);
- болезни опорно-двигательного аппарата;
- родовые травмы;
- переломы, ушибы, растяжения, глубокие порезы, ожоги в области стопы;
- длительная иммобилизация конечности после травм (ношение гипса, ортеза);
- дефицит витаминов;
- перенесенный полиомиелит;
- перенесенные в раннем детстве ОРВИ с осложнениями;
- нарушение обмена веществ;
- эндокринные болезни (гипотиреоз, сахарный диабет);
- запущенный рахит, приводящий к нарушениям минерализации костей, развития мышц, связок;
- воспалительные процессы в мышцах, связках, суставах.
Виды
К распространенным видам деформации стопы у детей относятся плоскостопие, вальгусная, варусная деформации. Гораздо реже встречаются: косолапость, полая, конская, пяточная стопа.
Подробнее каждый из видов описан ниже.
Плоскостопие
Плоскостопие – самый частый тип деформации стопы у детей, который состоит в уплощении сводов. Чем менее развиты своды, тем хуже они выполняют функцию амортизации или смягчения ударной нагрузки. Происходит это чаще всего из-за ослабления мышц, связок, участвующих в поддержке сводов. Снижение их тонуса приводит к тому, что они не удерживают в правильном положении суставы и кости.
В зависимости от того, какой свод уплощен, плоскостопие бывает:
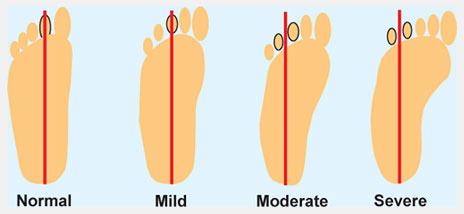
- Продольное. Происходит опускание продольного свода, стопа увеличивается в длину, стремится всей поверхностью прикоснуться к опоре. По высоте продольного свода выделяют 3 степени плоскостопия: 1 степень – высота свода 20 – 30 мм, 2 степень – 15 – 20 мм, 3 степень – менее 15 мм;
- Поперечное. Происходит опускание поперечного свода, стопа становится шире, короче. Большой палец отклоняется наружу. В зависимости от величины угла между большим пальцем и основанием среднего выделяют 3 степени: 1 степень – угол 20 – 25 °, 2 степень – угол 25 – 35 °, 3 степень – угол более 35 °;
- комбинированное или продольно-поперечное, Так называют случаи, когда у ребенка одновременно имеется и продольное, и поперечное плоскостопие.
Чаще всего у детей встречается продольное плоскостопие.
Как выглядит отпечаток стопы при плоскостопии в зависимости от степени тяжести, смотрите на фото:
Заподозрить уплощение сводов стопы родители могут по следующим признакам:
- жалобы ребенка на усталость ног;
- нежелание долго ходить, малыш просится на руки или в коляску уже после получасовой прогулки;
- жалобы на боль при легких нажатиях пальцами с внутренней части стопы;
До 3 лет плоскостопие не повод для беспокойства. Оно физиологическое, обусловлено наличием толстой жировой подушечки на стопах, неокрепшими мышцами и связками, еще не способными выдерживать вес ребенка. Со временем оно исчезает само по себе.
Вальгусная и варусная деформация
Вальгусная деформация стопы составляет в среднем 60 % всех ортопедических отклонений у ребенка. Чаще всего встречается у детей старше 5 лет. В редких случаях вальгусная деформация относится к врожденной патологии, связанной с неправильным (вертикальным) расположением таранной кости.
При таком типе деформации происходит:
- искривление вертикальной оси стоп;
- пятки и фаланги пальцев отклоняются наружу;
- основная опора идет на внутренний край подошвы;
- голеностоп смещается внутрь;
- свод стопы становится более плоским.
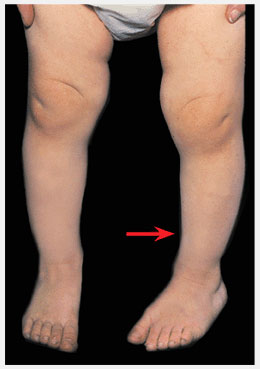
Такие изменения обычно сразу заметны. Родители обращают внимание, что с ножками ребенка, что-то не так. Расстояние между лодыжками увеличивается, а между коленями уменьшается. Постановка ног становится X-образной.
Определить вальгус можно, если при плотно прижатых выпрямленных ногах измерить расстояние между лодыжками. Если оно составляет 5 см или больше, значит, деформация есть. К характерным признакам отклонения относится стаптывание обуви с внутреннего края.
Если вальгусная деформация сочетается с плоскостопием, то такое нарушение строения стопы у ребенка называется плоско-вальгусным. Около 18 % всех форм плоскостопия у детей сопровождается таким отклонением.
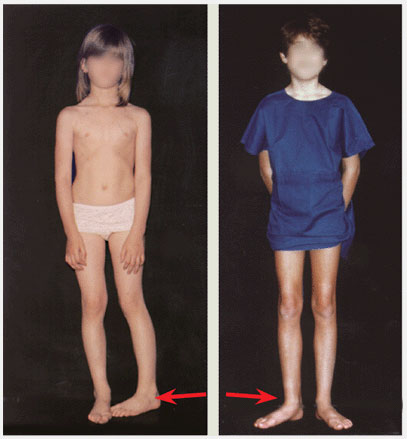
При варусной деформации стоп наблюдаются противоположные вальгусной внешние изменения:
- пятки отклоняются от вертикальной оси вовнутрь;
- основная опора идет на внешний край ступни;
- расстояние между лодыжками уменьшено;
- колени разведены в стороны;
- O-образная постановка ног;
- обувь больше стаптывается с внешнего края.
Варусная деформация развивается медленно. Ее вызывают врожденные аномалии строения костей, патологии суставов, эндокринные расстройства, инфекции, рахит, травмы голеностопа, избыточный вес, другие факторы.
Как у детей отличаются вальгусная и варусная деформации стоп, смотрите на фото:
Косолапость
Косолапость – это тяжелый, в большинстве случаев врожденный дефект, когда стопа развернута внутрь и вниз. Она проявляется подвывихом голеностопного сустава с последующим уменьшением длины стопы. Примерно в 50 % случаев патология затрагивает обе ноги. Частота распространения – 1 случай на 1000 новорожденных. У мальчиков такое отклонение встречается чаще, чем у девочек.
Врожденную косолапость, как правило, обнаруживают в период внутриутробного развития во время планового УЗИ на 20-21-й неделе беременности. Но иногда диагноз ставится при рождении.
Как выглядят стопы при косолапости, смотрите на фото:
К приобретенной косолапости приводят спастические параличи, травмы ног, перенесенный полиомиелит.
Пока ребенок не начнет ходить, патология не вызывает боли или других медицинских проблем.
Но отсутствие лечения в дальнейшем приводит к серьезным последствиям:
- сильные боли при ходьбе или даже неспособность ходить;
- образование мозолей на тех участках стопы, которые выступают опорой при ходьбе;
- укорочение конечности.
Косолапость – это серьезный эстетический недостаток, который может стать причиной комплексов, страха, неуверенности ребенка в себе. Поэтому лечение врожденной косолапости надо начинать сразу, через 1 – 2 недели после рождения. В зависимости от степени тяжести патологии лечение занимает от 2 месяцев до нескольких лет.
Полая стопа
Полая стопа – это обратная форма плоскостопия, когда свод стопы не уплощен, а, наоборот, слишком изогнут. Такое состояние вызывают врожденные отклонения, болезни нервно-мышечного аппарата, травмы. К возможным причинам относится еще наследственный фактор, тогда полая форма стопы рассматривается не как патология, а как особенности конституции.
Изменения при полой стопе и при плоскостопии выглядят следующим образом:
Как при плоскостопии, при полой стопе происходит неправильное распределение нагрузки, ухудшение амортизации во время ходьбы, прыжков, бега. В вертикальном положении опора приходится на пятку и головки плюсневых костей (зона под пальцами). Средняя часть стопы не соприкасается с поверхностью, не имеет возможности делать плавный перекат с пятки на носок при шаге, что вызывает перегрузку переднего отдела стопы, усталость, боль в суставах, деформацию пальцев. Если изменение сводов с правой и левой стороны несимметрично, то это приводит к относительному укорочению одной из конечности, может вызвать протрузии, грыжи межпозвонковых дисков.
Пяточная и конская стопа
Эквинусная или конская стопа – это деформация, при которой угол между осью голени и осью пяточной кости составляет более 125 °.
При таком отклонении:
- ребенок ходит только на цыпочках;
- носок стопы направлен в пол, ребёнок не может потянуть его на себя;
- в вертикальном положении тела или ходьбе опорой выступают пальцы и суставы;
- из-за укорочения икроножной мышцы опустить ногу на пятку невозможно.
По внешнему виду стопы с такой деформацией напоминают копыта лошадей. Она бывает двусторонней и односторонней. При одностороннем варианте пораженная нога во время ходьбы поднимается выше, чем при нормальной походке.
Патология чаще приобретенная, чем врожденная. Одна из главных причин ее возникновения – повреждение седалищного нерва, вызывающее нарушение мышечного тонуса в стопе, голени. Деформация может возникнуть из-за травм мышц, разрыва сухожилий, повреждения костей, воспалительных процессов в тканях стопы.
Пяточная стопа – это нарушение строения стопы, при котором угол между осью голени и осью пяточной кости менее 90°.
Отмечается:
- чрезмерное разгибание, вальгусное (реже варусное) положение стопы;
- увеличение продольного свода, опускание бугра пяточной кости;
- укорочение стопы;
- сглаживание контуров ахиллова сухожилия.
Заболевание обусловлено поражением длинных сгибателей стопы вследствие врождённой патологии, родовых травм, неврологических нарушений, полиомиелита, травм стопы, передней части голени, паралича трехглавой мышцы голени.
Чем опасны деформации стопы?
Деформации стопы нельзя оставлять без внимания. Без лечения и коррекции со временем они приведут к нарушениям в голеностопных, коленных, тазобедренных суставах, неправильному положению таза, перегрузке отдельных мышц. Могут стать причиной преждевременного износа вышележащих суставов во взрослом возрасте, развития остеохондроза, артрозов, искривления позвоночника, нарушения осанки.
Деформации стопы отражаются на общем состоянии ребенка, вызывают боли, усталость, затрудняют ходьбу, способствуют неправильному развитию опорно-двигательного аппарата. Приводят к другим проблемам стоп: врастание ногтя, искривление пальцев, мозоли, натоптыши.
Как лечить деформацию стопы у детей?
При подозрении на деформацию стоп родителям нужно показать ребенка детскому хирургу, ортопеду или травматологу. Доктор внимательно осмотрит ноги, выслушает жалобы, проведет специальные тесты. Возможно, назначит подометрию, рентген, УЗИ, МРТ. По результатам обследования в зависимости от типа, степени тяжести болезни, особенностей организма, возраста назначит лечение. Если причина связана с патологиями нервной системы, дополнительно необходима консультация и наблюдение невролога.
В возрасте до 3 лет важно различать физиологические особенности развития стопы и патологические состояния. Часто то, что кажется родителям ненормальным, неправильным, на самом деле является вариантом нормы. Например, варус или O-образное положение ног до 2 лет считается физиологическим. Чтобы не пропустить малейших отклонений, рекомендуется периодически показывать малыша ортопеду. Раннее выявление болезни позволит начать лечение вовремя, исправить деформацию в короткие сроки простыми методами.
Врожденные деформации стоп обычно обнаруживают врачи-педиатры во время планового осмотра младенца в первые месяцы жизни. Более выраженными они становятся ближе к 1 году, когда малыш учится делать первые шаги. Тогда родители замечают, что у ребенка шаткая, неуверенная походка, нарушена осанка. Он быстро утомляется при ходьбе, не хочет передвигаться на ножках, капризничает при попытках заставить.
На начальных стадиях исправить форму стопы удается консервативными методами, в тяжелых случаях прибегают к наложению шин, гипсовых повязок, фиксирующих стопу в конкретном положении, хирургическим вмешательствам.
Для лечения плоскостопия назначают ношение ортопедических стелек, обуви, массаж, упражнения, способствующие укреплению мышц, поддерживающих своды. Массаж улучшает приток крови, обменные процессы, снимает усталость, стабилизирует мышечный тонус, укрепляет мягкие ткани. Для массажа, глубокой проработки мышц дополнительно используют специальные ортопедические мячики, коврики, полусферы с разными рельефными поверхностями.
Для лечения у детей варусной и вальгусной деформации стопы применяют:
- массаж;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция);
- ЛФК;
- ортопедическую обувь, вкладыши, стельки.
Лечение долгое, поэтому родителям нужно запастись терпением, строго выполнять рекомендации врача. Оно направлено на укрепление мышечно-связочного аппарата стопы, снятие или повышение тонуса, правильное распределение нагрузки.
Относительно новый метод коррекции – тейпирование. На ногу накладываются кинезиологические тейпы. Это эластичные тканевые ленты на клейкой основе, помогающие снять боль, смоделировать правильную установку ноги.
ЛФК и гимнастику подбирает врач. Родители часто пытаются найти решение самостоятельно, читают о разных комплексах, смотрят видео, отзывы. Но при вальгусной деформации стопы у детей неправильное упражнение может ухудшить состояние, поэтому так делать нельзя. У каждого ребенка есть свои особенности, которые при таком подходе не учитываются. То же самое касается выбора обуви.
При лечении врожденной косолапости для фиксации стопы в заданном положении применяют гипсовые повязки, которые меняют каждые 5 – 7 дней. Такой метод позволяет постепенно скорректировать положение стопы и вывести ее в анатомически правильное положение. После окончания терапии назначают упражнения и ортопедическую обувь для профилактики рецидива. При приобретенной косолапости сначала выявляют причину ее развития, а потом подбирают методы коррекции.
При тяжелых деформациях стопы, которые нельзя исправить консервативными методами, показана операция.
Чем младше ребенок, тем выше шансы на успешное лечение, избавление от проблемы. Но часто родители не замечают ранних признаков отклонений от нормы и упускают время.
Как предупредить?
Для профилактики деформации стоп у детей врачи советуют родителям придерживаться простых рекомендаций:
- не нагружать ножки малыша раньше 7 – 8 месяцев не стоит, не пытаться насильно поставить на ножки, научить пораньше ходить. Когда ребенок будет готов, он сам это сделает;
- посоветоваться с педиатром на счет профилактики рахита, больше гулять на свежем воздухе в солнечные дни, чтобы обеспечить достаточное поступление витамина D;
- выбирать ребенку правильную обувь с жёстким высоким жестким задником, помогающим удерживать пятку на оси голени, гнущейся подошвой, супинатором;
- следить, чтобы ребенок был активным, много двигался, не набрал лишний вес;
- обеспечить полноценное питание, богатое витаминами, минералами, необходимыми для правильного развития опорно-двигательного аппарата;
- выполнять с ребенком зарядку для ног;
- проходить регулярные осмотры у ортопеда (в 1, 3, 6 месяцев, в 1 год, в 3 года, с 4 лет – раз в год), особенно если есть наследственная предрасположенность к ортопедическим болезням.

Деформации стоп у маленьких пациентов должны выявляться непосредственно после рождения. Отмечается преимущественно наследственный характер формирования заболевания, хотя и немало случаев, когда данные заболевания стоп носят самостоятельный характер.
Частота встречаемости данных заболеваний 1 на 1000 новорожденных. Деформации стоп разнообразны и отличаются по степени тяжести. Чаще всего встречаются такие деформации как косолапость (поворот стопы вовнутрь), приведение переднего отдела стопы, врожденное плоскостопие.
Для чего нужно лечение деформации стоп
Деформации стоп, при отсутствии лечения – инвалидизирующие заболевания, обрекающее пациента на социальную неполноценность, боли в нижних конечностях, проблемы с подбором обуви в будущем.
Диагноз должен быть установлен в родильном доме, и пациент направлен к ортопеду, владеющему методикой лечения деформаций стоп – по Понсети.
Что такое метод Понсети
Метод лечения по Понсети имеет очень высокую эффективность. Данный метод разработал врач-ортопед из США -Игнасио Понсети. Классический метод лечения был изначально применен для лечения косолапости.
Лечение косолапости по методу Понсети заключается в устранении всех компонентов косолапости путем бережного растягивания связок стопы с помощью этапных гипсовых повязок от кончиков пальцев до верхней трети бедер. Смена повязок осуществляется 1 раз в 7 дней. В среднем необходимо 5-6 повязок на одну стопу. Для ребенка это абсолютно безболезненно.
Конечно, первые дни в гипсовых сапожках особенно трудные как для маленького пациента, так и для родителей. Ребенок может быть беспокойным, капризным, но после нескольких дней ребенок и его родители привыкают к гипсовым сапожкам.
Ахиллотомия
После этапного гипсования, через 5-6 недель приходит время для малоинвазивной операции – ахиллотомии. Ахиллотомия –это пересечение ахиллова сухожилия через крошечный прокол кожи чуть выше пятки.
У деток с диагнозом косолапость ахиллово сухожилие укорочено, поэтому без данного вмешательства обойтись нельзя. Ахиллотомия проводится исключительно под местной анестезией, занимает около 2-3 минут с последующей финальной фиксацией гипсовой повязкой до 3 недель.
Брэйсы – важный этап лечения
По снятии последней гипсовой повязки, при хорошем результате лечения пациенты переводятся в брейсы по индивидуальному графику.
Брэйсы – это специальные ботиночки, соединенные между собой планкой. Стандартный протокол ношения брейсов – это 23 часа в сутки первые 3 месяца, в последующем время уменьшается на 2-3 часа каждые 3 месяца. Если лечение косолапости началось в первые месяцы жизни маленького пациента, то после начала самостоятельной ходьбы — примерно в 1 год, брэйсы остаются только на дневной и ночной сон до 4-5 лет. Все остальное время малыш свободно ходит, бегает и развивается наравне со сверстниками. Ношение брэйсов – важный этап лечения, ведь полученный результат после этапного гипсования надо сохранить любой ценой.
Лучшие результаты лечения косолапости достигаются при раннем начале лечения 7-10 дней после рождения!
Лечение врожденного плоскостопия
Если после рождения выявлена деформация стоп, такая как приведение переднего отдела стопы, то ребенка наблюдают около 1 месяца. В некоторых случаях эта деформация установочная (из-за тесного положения в утробе матери) тогда все проходит самостоятельно примерно к 1 месяцу жизни с помощью массажа и занятиями специальной зарядкой. Если этого не произошло, то лечение приведенной деформации стопы лечится также этапными гипсовыми сапожками. Но в данном случае количество повязок меньше, примерно 2-3. Ахиллотомию не проводят и после этапного гипсования также необходимо зафиксировать результат с помощью брэйсов, лонгет или туторов до 2-3 лет.
Такая деформация как врожденное плоскостопие тоже начинается с этапного гипсования, но другим способом – по методу Добса. Но в лечении есть нюансы. Гипсовых этапных повязок необходимо большее количество, примерно 6-8. А после этапных повязок необходимо провести оперативное вмешательство в специализированном детском травматолого-ортопедическом отделении. И так же, как и при лечении косолапости используют брейсы для закрепления результата.
Во всех случаях, в период фиксации брейсами пациентам назначается реабилитация. Родителей обучают приемам ЛФК, работе на специальных тренажерах. Также врачом-ортопедом даются рекомендации по правильному подбору обуви. Всем деткам рекомендуется общий массаж курсами, за исключением голеней и стоп.
Одно из важных и необходимых условий в лечении деформаций стоп – это найти контакт и создать доверительные отношения между родителями и лечащим врачом. После начала лечения, родители всегда должны быть на связи с врачом. При появлении каких-то жалоб или сомнений родители всегда могут связаться с доктором и задать вопросы. При первой встрече врача и маленького пациента, врач ответит на все интересующие вопросы родителей, а именно: как ухаживать за ребенком на всех этапах лечения, как одевать брейсы, на что обращать внимание в процессе лечения.
В каждом индивидуальном случае протокол лечения
может быть изменен, все зависит от деформации стоп и степени тяжести
заболевания. Каждый ребенок уникален, и лечение для каждого подбирается
индивидуально. Важно не упустить момент
и вовремя попасть на прием к врачу-ортопеду. Поэтому, если у вас есть какие-то
опасения и диагноз врожденной деформации стоп был установлен в первые дни
жизни, не стоит ждать медицинской комиссии в 1 месяц, необходимо обратиться к
врачу-ортопеду самостоятельно как можно быстрее.
Коррекция большого пальца стопы
Одна из самых распространенных проблем – деформация большого пальца стопы – в большинстве случаев связана с таким заболеванием опорно-двигательного аппарата, как поперечное плоскостопие.
Это заболевание характеризуется отклонением первой плюсневой кости, что становится причиной деформирования большого пальца. Деформация вызывает как физический, так и эстетический дискомфорт, затрудняет выбор и ношение обуви.
Наличие такой деформации пальца говорит о деформации стопы в целом и требует комплексного подхода к лечению.
Хирургическая коррекция деформации стопы проводится в нашей клинике при помощи современных технологий и малоинвазивных хирургических методик – чрескожным методом, через проколы (когда это возможно).
Во время хирургического вмешательства воздействие идет не только на костные структуры, но и на связки и сухожилия. Это позволяет исправить не только деформированный большой палец, но и другие пальцы стопы, которые по причине заболевания приобретают «молоткообразную» форму.