Кесарево сечение — одна из самых распространенных акушерских операций в мире. В родильных отделениях «Мать и дитя» кесарево сечение проводится преимущественно с применением спинальной анестезии — женщина находится в сознании, не испытывая болевых ощущений. Операция кесарева сечения проводится по показаниям, которыми являются невозможность самопроизвольной родовой деятельности через естественные родовые пути — физиологических родов, опасность для здоровья и жизни матери и ребенка. В акушерской практике разделяют показания к операции кесарева сечения со стороны матери и со стороны ребенка. Существуют абсолютные и относительные показания к проведению оперативных родов.
Найти врача по направлению Кесарево сечение (оперативные роды)
Кесарево сечение может быть плановым — проводится в сроки 38-39 недель беременности при наличии абсолютных показаний к оперативным родам, запланированным — женщина вступает в естественные роды, операция проводится в случае осложнений родовой деятельности, экстренным — в ходе физиологических родов возникают осложнения, не совместимые с продолжением естественной родовой деятельности.
Кесарево сечение в родильных домах «Мать и дитя» проводится строго по абсолютным медицинским показаниям. В случае относительных показаний наши специалисты проводят комплексный анализ медицинской ситуации и принимают решение в пользу естественных родов во всех возможных случаях, в том числе — если данный подход совпадает с предпочтениями будущей мамы.
После операции кесарева сечения возможны последующие естественные роды. При условии, что кесарево сечение было проведено по относительным показаниям, либо в запланированном или экстренном случае. Беременность после кесарева сечения целесообразно планировать не ранее, чем через 2 года. Именно этот срок является минимальным для заживления рубца на матке. В любой ситуации наши акушеры-гинекологи и хирурги с особым вниманием относятся к будущим мамам после проведенного ранее кесарева сечения. Ведь при возникновении любых осложнений врачи должны быть готовы перейти к повторной операции. Родильные дома «Мать и дитя» включают Отделения анестезиологии и реанимации для женщины, Отделение реанимации новорожденных и Отделение выхаживания недоношенных детей.
Показания к кесареву сечению
Абсолютные показания к кесареву сечению со стороны матери:
- Анатомически узкий таз (3-я и 4-я степени сужения);
- Выраженное варикозное расширение вен в области влагалища;
- Заболевания сердечно-сосудистой системы (пороки сердца);
- Кровотечение из половых путей, отслойка плаценты, неполное предлежание плаценты;
- Миопия (близорукость) высокой степени;
- Неполноценный рубец на матке;
- Полное предлежание плаценты;
- Препятствия по ходу родовых путей: рубцовые изменения шейки матки, влагалища, опухоли малого таза;
- Тяжелые формы гестоза при неподготовленных родовых путях;
- Угрожающий и начавшийся разрыв матки.
Относительные показания к кесареву сечению со стороны матери:
- Гипоксия ребенка;
- Клинически узкий таз;
- Неправильное вставление и предлежание головки ребенка;
- Переношенная беременность;
- Поперечное положение ребенка;
- Рубец на матке после перенесенных вмешательств;
- Слабость родовой деятельности;
- Тазовое предлежание ребенка;
- Хроническая фетоплацентарная недостаточность, не поддающаяся медикаментозной коррекции.
Абсолютные показания к кесареву сечению со стороны ребенка:
- Острая гипоксия;
- Поперечное положение после излития околоплодных вод;
- Разгибательные (неправильные) вставления головки плода;
- Смерть матери при живом ребенке.
Относительные показания к кесареву сечению со стороны ребенка:
- Многоплодная беременность при тазовом предлежании;
- Тазовое предлежание при массе ребенка свыше 3500 г.;
- Хроническая фетоплацентарная недостаточность.
Родильные отделения медицинских клиник «Мать и дитя» не закрываются на «мойку» — мы помогаем вам 24 часа в сутки 7 дней в неделю без выходных и праздников. Заключить контракт на ведение родов в одном из наших родильных домов можно в период с первой недели беременности.
Записаться на приём
услуги — Кесарево сечение (оперативные роды)
Рубрика «Диалоги медицины и права»
Юридические аспекты кесарева сечения: отказ, желание или каприз
О медико-правовых проблемах в российском акушерстве и гинекологии беседуют Сергей Владиславович Апресян, заместитель главного врача по акушерско-гинекологической помощи ГКБ им. Ф.И. Иноземцева, д.м.н., профессор и Полина Георгиевна Габай, генеральный директор ООО «Факультет медицинского права», юрисконсульт по медицинскому праву
Юридические аспекты кесарева сечения: отказ, желание или каприз
…
Сергей Владиславович, в прошлой раз мы обсудили различного рода юридические вопросы, связанные с беременностью и родами несовершеннолетних девушек. Однако мне кажется, что это далеко не все проблемы с несовершеннолетними беременными. Смею предположить, что зачастую они весьма неосмотрительно относятся к своему здоровью и попадают в медицинские организации нередко на поздних сроках беременности. А ведь беременность без медицинского наблюдения может негативно сказаться как на здоровье матери, так и на здоровье плода.
…
Легкомысленное отношение беременных к здоровью будущего ребенка, как ни странно, является достаточно распространенным явлением. И далеко не только среди несовершеннолетних. Одним из наиболее ярких примеров служит отказ женщины от кесарева сечения, когда такой отказ приведет почти неминуемо к неблагоприятному исходу, вплоть до смерти или серьезным увечьям плода. Тому может быть целый ряд причин: предлежание плаценты или ее преждевременная отслойка, анатомическое сужение тазовой кости до 3 – 4 степени, поперечное положение плода и т.д. А беременная даже после всех разъяснений и предупреждений упорно отказывается от кесарева сечения и хочет во что бы то ни стало родить сама. А ведь показания к кесареву могут появиться перед самыми родами или даже в процессе родов, то есть когда фактически речь идет о полностью сформировавшемся младенце. Вот что в таком случае делать врачу?
…
Беременная женщина, как и любой другой человек, обладает всеми основными правами и свободами, предоставленными Конституцией РФ и международными правовыми документами. К числу таких прав относятся в том числе право на жизнь, право на здоровье, право на медицинскую помощь, а также право на отказ от медицинского вмешательства. Кесарева сечение является медицинским вмешательством, и поэтому его проведение вопреки желанию женщины невозможно. Мне, конечно, сложно судить, но все-таки лично я думаю, что это не очень здорово. В некоторых странах выработан иной поход к данной проблеме.
Если мы говорим о России, то женщина вправе отказаться от кесарева сечения даже в том случае, если это единственный возможный способ для ее будущего ребенка родиться живым. Максимум, что может сделать в таком случае врач, – это попытаться найти аргументы и убедить беременную изменить свое решение. Я думаю, что действительно опытный и думающий врач всегда или почти всегда найдет подход к такой мамочке и сумеет поговорить с ней на «ее языке». Если это удастся, важно не забыть письменно зафиксировать ее согласие на проведение кесарева сечения.
…
К сожалению, Вы правы, и это почти единственное, что остается. Получается, что врач обязан быть не только врачом, но и психотерапевтом. А есть еще какие-то варианты все-таки провести кесарево сечение и спасти плод? Так, чтобы не нарушить закон?
…
Ну разве что, если кесарево сечение необходимо не только для спасения жизни плода, но и для спасения жизни беременной. А она сама не в состоянии выразить свою волю, например, потеряла сознание или находится в крайне неадекватном состоянии. Тогда операцию можно проводить и без ее согласия по решению консилиума врачей или лечащего (дежурного) врача, если собрать консилиум не представляется возможным.
…
В целом понятно – закон на стороне беременной. Но, возможно, есть какие-то юридические рычаги защиты будущего ребенка? Рискует ли мать впоследствии быть привлеченной к ответственности? Ведь, по сути, с медицинской точки зрения, своим отказом от операции она фактически убивает будущего ребенка.
…
С точки зрения действующей Конституции РФ свои права человек приобретает с момента рождения. И охрана жизни человека также начинается с момента его рождения. Даже если плод достиг жизнеспособного возраста и вполне жизнеспособен, до естественных родов или до проведения кесарева сечения плод считается частью организма матери. По действующему законодательству нерожденный плод не рассматривается как человек, соответственно беременная даже на поздних сроках не несет ответственности за действия (или бездействие как в обсуждаемом сейчас примере), приведшие к его гибели.
Хотя, если необходимость кесарева сечения выяснилась уже во время начавшихся родов, мать отказалась, а ребенок погиб, то в зависимости от обстоятельств его гибели может ставиться вопрос об уголовной ответственности матери за причинение смерти по неосторожности. В уголовном праве есть понятие преступного легкомыслия – когда лицо предвидело возможность наступления общественно опасных последствий своих действий или бездействия, но без достаточных к тому оснований самонадеянно рассчитывало на предотвращение этих последствий. Если врачи предупредили роженицу о том, что без срочной операции ребенок погибнет, это значит, что она была уведомлена об опасности своего бездействия.
…
Постойте, но ведь существует распространенная проблема «родов на дому». Женщины рожают дома, где естественно отсутствуют необходимые условия для оказания медицинской помощи ей или новорожденному. И, к сожалению, бывают случаи гибели новорожденных. То есть получается, что такое поведение является преступным легкомыслием со стороны женщины. Однако я не слышал о том, чтобы за роды на дому кого-то «посадили».
…
Некоторые резонансные дела были. Например, в соседней Республике Беларусь (со схожим уголовным законодательством) женщину осудили за причинение смерти по неосторожности. Она рожала дома, а ребенок захлебнулся околоплодными водами. Однако позднее апелляционный суд отменил приговор и признал ее невиновной за отсутствием состава преступления. Европейский Суд по правам человека в своем Постановлении от 11.12.2014 по делу «Дубска и Крейзова (Dubska and Krejzova) против Чешской Республики» отметил, что «выбор, касающийся вопросов места, обстоятельств или способа родов, мог привести к увеличению рисков для здоровья и безопасности новорожденного ребенка» и что «ситуации … где медикам-профессионалам не разрешено оказывать родовспоможение матерям на дому и где нет доступной специальной чрезвычайной помощи при родах на дому, действительно повышают риск для жизни и здоровья новорожденного».
…
Но Вы сами сказали, что женщину все-таки признали невиновной. То есть фактически такие безрассудные поступки, как «роды на дому» остаются ненаказуемыми, что только способствует росту этой губительной тенденции.
…
Действительно, на практике привлечь женщину к ответственности за гибель ребенка во время домашних родов достаточно сложно. Во-первых, она должна быть предупреждена врачом об опасности домашних родов: необходим оформленный надлежащим образом отказ от госпитализации. Во-вторых, должна быть причинно-следственная связь между гибелью новорожденного и проведением родов в домашних условиях. Если ребенок уже родился мертвым или нежизнеспособным, то причинно-следственной связи нет. Необходимо доказать, что при родах в медицинской реорганизации ребенок со 100% вероятностью остался бы в живых. Наконец, даже если все перечисленное будет доказано, не факт, что женщину привлекут к уголовной ответственности. В юриспруденции есть понятие невиновного причинения вреда, исключающего уголовную ответственность. Согласно ему, деяние признается совершенным невиновно, если лицо, его совершившее, хотя и предвидело возможность наступления общественно опасных последствий своих действий или бездействия, но не могло предотвратить эти последствия в силу несоответствия своих психофизиологических качеств требованиям экстремальных условий или нервно-психическим перегрузкам. Наверное, каждый согласится, что роды для женщины являются сильнейшей нервно-психической перегрузкой.
Кесарево сечение не по показаниям, а по желанию
…
В практике акушера-гинеколога бывают эксцессы и строго противоположные всему, о чем мы говорим. Приходит молодая, здоровая женщина и просит сделать кесарево сечение, когда придет время рожать. Без всяких показаний, чтобы избежать процесса естественных родов. Боится будущего процесса родов, возможных болей. Как врач, я всегда объясняю, что кесарево сечение – это полноценная операция со всеми возможными рисками. И само оперативное вмешательство несет определенные риски, и сопутствующая ему анестезия. Даже если анестезия не общая, а спинальная или эпидуральная, все равно есть риски для роженицы. Безусловно, и роды – процесс непростой, но все-таки я, как и большая часть врачей-акушеров, выступаю за естественные роды, кесарево хорошо и здорово, но строго по показаниям. Поэтому мы обычно отказываем таким пациенткам. Но, хотелось спросить, есть у нас в законах какие-то основания, чтобы отказывать? Не обвинят ли самого врача, что он безосновательно отказал в медицинской помощи?
…
Если говорить исключительно о законах, то нет такого закона, который говорил бы: «проведение кесарева сечения по желанию пациента запрещено». Однако есть методическое письмо Минздравсоцразвития РФ от 2008 года (от 13 марта 2008 г. № 1813-ВС), которое называется «Кесарево сечение в современном акушерстве». В нем сказано: «Кесарево сечение должно выполняться своевременно и по строгим показаниям». И далее приведен список таких показаний. Естественно, в данном списке достаточно серьезные заболевания, и нет «патологической боязни родов», «низкого болевого порога» или чего-то подобного.
Конечно, методическое письмо Минздрава имеет скорее рекомендательный, а не обязательный характер. Однако, как юрист, я советую врачам прислушиваться не только к обязательным актам Минздрава, но и к рекомендациям. Их значение может значительно вырасти, если дело дойдет до судебного процесса. Ведь в дальнейшем пациентка может подать в суд на врача или на медицинскую организацию, которая провела операцию без медицинских показаний и причинила вред ее здоровью.
…
Позвольте, но ведь мы говорим о тех случаях, когда пациентка сама просила провести кесарево сечение. Если врач все-таки решится сделать его по просьбе пациентки, он ведь возьмет у нее письменное согласие. За что же тогда ответственность?
…
Действительно, статья 1064 Гражданского кодекса РФ устанавливает, что в возмещении вреда может быть отказано, если вред причинен по просьбе или с согласия потерпевшего, а действия причинителя вреда не нарушают нравственные принципы общества. Но отмечу 2 момента. Первый – в возмещении может быть отказано, а может быть и не отказано. То есть все будет зависеть от мнения судьи, рассматривающего дело. Во-вторых, эта статья применяется только если действия по причинению вреда не нарушают нравственные принципы общества. А ведь проведение операции беременной женщине без показаний, причем операции, чреватой осложнениями, с возможным влиянием на репродуктивную функцию в будущем, может быть и отнесено судом к поведению, нарушающему нравственные принципы общества. Поэтому вопрос удовлетворения иска пациентки и взыскания компенсации за причиненный вред во многом будет зависеть от субъективного мнения суда.
…
А что с уголовной ответственностью?
…
В уголовном кодексе нет норм, которые говорили бы об особенностях причинения вреда по просьбе потерпевшего. В частности, среди оснований освобождения от уголовной ответственности нет такого, как «совершение преступления по просьбе потерпевшей». Нет ничего подобного и в специальной части Уголовного кодекса, в составах преступлений, посвященных причинению вреда здоровью. Поэтому нельзя полностью исключить и возможной уголовной ответственности. Врачи, отказываясь делать операцию кесарева сечения без соответствующих показаний, поступают разумно. Да и вообще любые случаи, когда пациенты просят провести то или иное медицинское вмешательство без показаний, требуют особого юридического внимания.
Для тех, кто пропустил — Диалог # 1 с Апресяном С.В. на тему «Несовершеннолетние мамочки, врачебная тайна и родительские права» можно найти здесь
Продолжение следует…
Есть вопросы? Задайте их юристу!
-
Юридические заключения по самым актуальным и проблемным вопросам здравоохранения, подробный разбор конкретных правовых ситуаций, анализ проектов нормативных актов
-
Структура медицинской помощи, правила и порядки оказания медицинской помощи, проведение медицинских экспертиз и медосмотров, трансплантация, донорство, контроль качества медпомощи и многое другое
-
Порядок и нюансы обращения медицинских изделий, а также лекарственных средств всех классификационных групп (простые и ПКУ, комбинированные, сильнодействующие, НС и ПВ)
-
Правоотношения с пациентами, порядок оказания и оформления медицинских услуг
-
Все о претензиях и исках пациентов, специфика медицинских дел, ответственность медицинской организации и пациента
-
Анализ системы государственного надзора в сфере здравоохранения.
-
Открытие и эксплуатация медицинской организации, критерии размещения, санитарно-противоэпидемические мероприятия в сфере здравоохранения, санитарные требования и нормы, получение разрешительной документации
-
Трудовые отношения с медицинскими работниками, допуск медицинских специалистов и квалификация, ответственность
-
Судебная практика
-
Актуальная подборка нормативных правовых актов сферы здравоохранения по ключевым направлениям государственного регулирования
-
Регулярные подборки и обзоры наиболее важных нормативных документов и судебной практики в сфере здравоохранения
с Полиной Габай
-
Найдите ответы на самые актуальные вопросы или присылайте свой вопрос и получите ответ.
Задать вопрос
В 2016 году мне сделали экстренное кесарево сечение.
Все пять дней до выписки меня и других женщин, которым понадобилась операция, врачи называли «кесарками», а наших малышей — «кесарятами».
Я к операции совсем не была готова: беременность протекала отлично. Почти полгода после кесарева я боролась с разными мыслями, прошла через стадии «я не настоящая мать» и «мне стыдно перед ребенком», завидовала знакомым, которые родили сами. К счастью, теперь все это позади.
В статье расскажу о том, что такое кесарево сечение, как его делают и как проходит восстановление.
Что такое кесарево сечение
Что это. Кесарево сечение — это тоже роды, только оперативные. И оперативность здесь не про время, а про операционное вмешательство. В отличие от естественных родов, когда женщина рожает ребенка сама через потуги, во время кесарева врач делает скальпелем разрез на животе и через него достает ребенка из матки.
Изначально кесарево сечение проводили, чтобы спасти ребенка, если мать умирала в родах. Эта операция упоминается даже в греческих и римских мифах — даже само название пошло, по одной из версий, от римского закона, по которому похоронить беременную женщину можно было только после того, как из ее живота вынут ребенка.
В 17 веке кесарево стали делать живым женщинам, однако почти всегда пациентка погибала из-за кровопотери или из-за заражения. В середине 19 века врачи придумали удалять матку, а чуть позже стали накладывать на нее швы, оставляя шанс на следующую беременность.
В наши дни кесарево стало довольно обыденной ситуацией: в России так заканчиваются примерно каждые третьи роды.
Что лучше: кесарево или естественные роды. Термин «естественные роды» немного устарел: роды не могут быть неестественными. Кесарево сечение проводят по показаниям со стороны матери или плода — зачастую иначе женщина не может родить или есть риск для здоровья и даже жизни ребенка.
Нельзя сказать, что какой-то способ родить однозначно лучше: врачи рекомендуют ту методику родоразрешения, которая будет наиболее безопасной в конкретной ситуации.
На какой неделе делают кесарево. Если кесарево сечение было запланировано заранее, то его обычно делают начиная с 39-й недели беременности.
Виды кесарева сечения
Плановое. Оно так называется потому, что о нем женщина и врач знают заранее, при этом договариваясь о конкретной дате операции.
Экстренное. Это когда необходимость в оперативном родоразрешении возникает неожиданно, обычно уже в процессе родов. Например, когда у женщины вдруг прекратилась родовая деятельность и это создает опасность для ребенка либо началось сильное кровотечение.
Кроме того, в акушерской технике существует несколько видов операции, но в целом их можно разделить на два больших типа.
Поперечное, или горизонтальное. В этом случае разрез идет горизонтально по нижней части живота. Врачи предпочитают этот способ, если кесарево сечение проходит планово и жизни пациентки ничего не угрожает. Такой разрез занимает чуть больше времени, но он менее опасен в плане инфекций. Рубец от горизонтального разреза впоследствии менее заметен.
Продольное, или вертикальное. В этом случае делают большой вертикальный разрез практически от пупка до тазовой кости. Это позволяет быстро извлечь ребенка в экстренной ситуации.
Кому делают кесарево сечение
Кесарево сечение бывает плановым и экстренным. Плановое так называется потому, что о нем женщина и врач знают заранее, при этом договариваясь о конкретной дате.
Причин для операции много. Вот некоторые из них.
Тазовое предлежание ребенка. Это ситуация, когда плод в животе матери лежит ножками или ягодицами вниз и никак не может перевернуться. В российских клинических рекомендациях говорится, что тазовое предлежание плода с массой более 3600 г — прямое показание к кесареву сечению.
Конечно, естественные роды в таких случаях возможны, но риски для матери и ребенка слишком велики, поэтому врачи предпочитают делать кесарево. Существуют и другие неправильные положения плода, которые служат показаниями к операции.
Проблемы со здоровьем у матери. К ним относятся, например, сердечно-сосудистые заболевания или проблемы с позвоночником. В подобных ситуациях период потуг может стать для женщины смертельно опасным. Также показанием к кесареву могут быть миома, новообразование на шейке матки или ее деформация после пластических операций — например, после ушивания сильных разрывов во время предыдущих родов.
Анатомически узкий таз. Это ситуация, когда размеры костей таза у женщины меньше, чем нужно для нормальных родов. В обычной жизни это не причиняет неудобств, а вот в родах может стать серьезной проблемой: головка ребенка не пройдет через сильное сужение. Именно поэтому уже при постановке беременных на учет гинекологи обязательно замеряют внешние размеры таза и по специальной формуле рассчитывают внутренние.
Сюда же относятся и другие ситуации, которые в клинических рекомендациях называются «плодово-тазовыми диспропорциями»: например, деформация костей таза или несоответствие размеров таза матери и плода.
Предлежание плаценты. У некоторых женщин плацента располагается в нижней части матки и перекрывает собой внутренний зев — проще говоря, перегораживает «выход» для ребенка.
Предыдущее кесарево. Вообще, ситуаций, когда после кесарева сечения женщина рожает ребенка естественным путем, довольно много. Однако так может получиться не всегда.
Что касается экстренного кесарева сечения, тут причинами служит все, что угрожает жизни женщины и ребенка. Это, например, отслойка плаценты, автомобильные и иные аварии, недостаток кислорода у ребенка, остановка родовой деятельности после ее начала.
Мой опыт. Мне сделали экстренное кесарево на 41 неделе беременности, на тот момент я уже полторы недели как перехаживала планируемую дату родов. Причиной операции стал клинически узкий таз: его размеры были в норме, но ребенок все равно не смог бы пройти. Как потом объяснила врач, мой сын решил упереться лбом в кости таза, тогда как обычно дети рождаются затылком вперед, прижав при этом подбородок к груди.
Моей подруге экстренное кесарево сделали на 37 неделе из-за эклампсии — серьезного осложнения, которое часто проявляется отеками и очень высоким давлением, угрожая сразу двум жизням. Причины этого состояния до сих пор плохо понимают — в Германии, где живет моя подруга, эклампсию даже называют «отравлением беременностью».
Могут ли провести кесарево по желанию женщины?
Оксана Богдашевская
гинеколог сети «Клиника Фомина»
В некоторых странах, например в США, оперативное родоразрешение может быть проведено без учета медицинских показаний — просто по желанию женщины. Местная ассоциация акушеров и гинекологов просит принимать решения взвешенно, но на такие роды приходится около 2,5% случаев из всех кесаревых сечений.
Как и при любой операции, необходимо учитывать риски и осложнения. Кесарево сечение требует более длительного пребывания в больнице, имеет собственные риски, связанные с обезболиванием, кровотечением, тромбозами, травмой кишечника или мочевого пузыря. Рубец на матке осложняет течение следующей беременности, создавая угрозу разрыва матки во время беременности и родов.
Несмотря на то что естественные роды после предыдущего кесарева возможны, на практике создается «эффект домино»: кесарево порождает кесарево, а два кесарева — третье кесарево. С каждым разом риски увеличиваются все сильнее, поэтому «кесарево по желанию» — не лучший вариант для женщин, которые хотят иметь много детей.
В России официально нельзя сделать кесарево просто потому, что так хочется. Список показаний к нему строго определен федеральными клиническими рекомендациями.
Как подготовиться к операции
Кесарево сечение, как и любая другая полостная операция, проводится натощак. При плановом кесаревом должно пройти минимум восемь часов после приема пищи и два часа после питья воды. В России еще часто ставят клизму для очищения кишечника, хотя я нашла исследование о том, что перед плановым кесаревым это не обязательно.
Накануне операции делают общий анализ крови, оценивают ее группу, резус-фактор и свертываемость. Обязательно нужно провериться на ВИЧ, сифилис и гепатит B. Также накануне к женщине в палату приходит анестезиолог. Он подробно расспрашивает пациентку о травмах, заболеваниях, аллергии на лекарства и не только. Эта информация нужна специалисту для того, чтобы подобрать наиболее безопасный вид анестезии.
После беседы доктор подписывает с пациенткой добровольное информированное согласие на медицинское вмешательство. Этот документ не снимает с врачей ответственность, а лишь подтверждает, что пациентка поняла суть процедур — обезболивания и самой операции — и согласна с ними.
В моей ситуации с экстренным кесаревым подготовки не было вообще. Когда у меня в десять вечера отошли воды, медсестра взяла анализы крови, поставила клизму. Во время схваток врач несколько раз проводила осмотр и ставила датчики КТГ. То ли проблем не было видно, то ли мне о них не сообщали, но до семи утра я все еще готовилась к естественным родам. Потом пришла заведующая отделением, провела осмотр, изучила данные КТГ и в итоге объявила: «Даю ребенку три часа. Если не повернется как надо, будем кесарить».
Как быть здоровым и богатым
Рассказываем, как выбрать хорошего врача и не платить за лишние анализы. Дважды в неделю — в вашей почте вместе с другими статьями о деньгах. Подпишитесь, это бесплатно
Какую анестезию делают при кесаревом
При кесаревом сечении возможны два вида анестезии: общая и регионарная. Врач обязан выяснить наличие противопоказаний к обеим: если у пациентки имеются противопоказания к общей, делают регионарную — и наоборот.
Наркоз. При этом пациентка спит и не знает, что происходит. А действие регионарной анестезии распространяется только на часть тела, то есть женщина во время операции находится в сознании и может сразу увидеть ребенка. Общий наркоз обычно применяют в экстренных случаях или тогда, когда пациентка без сознания. Противопоказаний к наркозу почти нет, но вот восстановление от него может быть долгим и тяжелым, оно часто сопровождается тошнотой, болями в мышцах и спутанностью сознания.
Регионарная анестезия. Ее делят на два подтипа — эпидуральную и спинальную. В обоих случаях врач использует тонкую иглу, чтобы сделать укол в районе позвоночника. Отличаются они тем, куда именно проходит игла: в эпидуральное пространство или в спинномозговую жидкость. Эпидуральная анестезия начинает действовать примерно в течение 20 минут, спинальный анестетик работает быстрее.
У регионарной анестезии больше противопоказаний, чем у общей: к ним относятся травмы позвоночника или проблемы с давлением у матери, кислородное голодание плода. Тем не менее при кесаревом ее применяют гораздо чаще: местная анестезия безопаснее для пациентки и рекомендована многочисленными протоколами по всему миру. Например, только в США в 95% родов используют именно этот вариант.
Может ли женщина сама выбрать вид анестезии
Александр Роненсон
заведующий отделением анестезиологии и реанимации перинатального центра имени Е. М. Бакуниной
Если кратко, то может. Однако если противопоказаний нет, врач в первую очередь будет рекомендовать пациентке спинальную анестезию — она имеет самые низкие риски осложнений.
Если пациентка по каким-то личным причинам отказывается от спинальной анестезии и выбирает общую, она имеет на это полное право согласно ст. 20 ФЗ РФ «Об основах охраны здоровья граждан» (№ 323). При этом женщина должна понимать все возможные риски и осложнения, а также обязана подписать информированное добровольное согласие на проведение общей анестезии и отказ от спинальной.
Как делают кесарево и сколько длится операция
Обычно операция длится около 40 минут. В ней участвуют несколько акушеров-гинекологов с ассистентами, команда анестезиологов, педиатр или неонатолог — врач, оценивающий состояние новорожденного.
Медсестра ставит мочевой катетер — специальный мешочек со шлангом, благодаря которому в мочевом пузыре не будет скапливаться жидкость. Полный мочевой пузырь может помешать хирургам во время операции, а при случайном разрезе создает высокий риск инфицирования брюшной полости.
Анестезиолог проводит обезболивание, после чего операционная бригада может начинать работать. Кожу обрабатывают антисептиком и делают первый внешний разрез по брюшной стенке.
Затем кожу и все слои тканей живота под ней раздвигают и делают разрез на матке. Ребенка извлекают, отсекают пуповину и передают неонатологу на обследование.
Хирурги в это время продолжают работу. Если при естественных родах плацента через некоторое время рождается сама, то при кесареве ее приходится извлекать врачам. Если внутри матки останется хоть маленький кусочек плаценты, велика вероятность послеродового кровотечения и воспаления.
После успешного извлечения ребенка и плаценты матку и все последующие слои вплоть до кожи ушивают в обратном порядке, для этого используют саморассасывающиеся нити или специальный хирургический клей. Иногда кожу могут скрепить при помощи металлических скоб или нерассасывающихся нитей, но их потом придется отдельно снимать. А еще в некоторых исследованиях говорится, что применение скоб порой чревато риском раневых осложнений.
Иногда женщине только показывают ребенка, иногда дают подержать или приложить к груди сразу в операционной: все зависит от внутренних правил конкретного роддома.
Безопасно ли кесарево для ребенка
Оксана Богдашевская
гинеколог сети «Клиника Фомина»
Ситуации бывают разные, иногда кесарево действительно безопаснее для ребенка. Например, недоношенных младенцев извлекают из матки в целом плодном пузыре — это очень сложная и тонкая процедура.
В других случаях малышу важно пройти родовой стресс: это повышает его адаптивные способности. Именно поэтому сейчас рекомендуют проводить плановые операции только после начала родовой деятельности — чтобы дать малышу «порожаться».
При прохождении через родовые пути матери идет заселение организма ребенка материнской лактофлорой. Сейчас даже проводятся исследования: стоит ли смазывать новорожденных, родившихся через кесарево, вагинальными выделениями матери, насколько эта имитация адекватна.
Отличаются ли дети после кесарева от рожденных естественным путем? Бытует мнение, что головы детей, которые родились разными способами, отличаются. Это не совсем так. У новорожденных, родившихся естественным путем, поначалу действительно характерная форма головы — ее называют родовой опухолью. Однако эти изменения быстро проходят, и в будущем головы малышей не отличаются.
Как мне делали кесарево сечение
У меня кесарево было экстренным, о нем заранее не предупреждали. Хотя даже так этап подготовки получился таким же, как при плановой операции. Анализы крови, УЗИ и КТГ были стандартными. Ужин накануне был в 17:00, потом около 21:00 я выпила чашку чая с маленьким печеньем — к моменту операции уже 13 часов ничего не ела.
Анестезиолог, который пришел ко мне в день родов, быстро опросил меня и сказал, что анестезия будет спинальной. Тут же дал подписать какую-то бумагу — видимо, согласие на операцию и на обезболивание. Я честно не помню, что там было: после десяти часов схваток мне казалось, что я готова подписать дарственную на квартиру, лишь бы все это уже скорее закончилось.
В операционной пришлось полностью раздеться и залезть на стол. Анестезиолог велел лечь на бок и что-то нарисовал на позвоночнике — видимо, наметил место будущего укола. Сам укол я не почувствовала, было лишь ощущение легкого покалывания.
Потом мне разрешили лечь на спину, а руки закрепили на специальных подставках слева и справа. К пальцу анестезиолог подключил пульсоксиметр, на руку надел манжету для измерения давления, а в нос поставил трубочки с кислородом, чтобы мне было легче дышать. Медсестра ввела в уретру мочевой катетер.
Мне было очень страшно, больше всего я не хотела смотреть, как будет проходить операция. Закрыла глаза и тут же получила нагоняй от анестезиолога: «Я должен видеть твое состояние». В это время медсестра поставила в районе груди шторку — как раз для того, чтобы я ничего не видела.
Ногам стало очень тепло — анестезиолог сказал, что это начала действовать анестезия, и дал команду хирургам, что «мы готовы». Сейчас, когда я пишу эту статью, прочитала, что готовность могут проверить кусочком льда или зажимами, которыми слегка щипают кожу.
Во время операции мне почему-то очень хотелось говорить-говорить-говорить. Кажется, я рассказала анестезиологу всю свою биографию. Врач в это время смотрел на значения приборов и рассказывал мне о действиях хирургов: «Вот, сейчас достанут малыша. Сейчас закричит. У тебя мальчик!»
Сейчас я уже не помню первого крика ребенка. Зато четко запомнила его внешне: сына пронесли мимо — отчего-то кожа у него была сине-фиолетового оттенка. Позже малыша умыли, показали мне и дали поцеловать в лоб. Приложить к груди не предложили, а я тогда и не знала, что так вообще можно.
Как прошли сутки в реанимации
Сразу после операции меня отвезли в палату реанимации. Сына забрали в отделение для новорожденных — это я уже узнала через несколько часов, когда ко мне пришла неонатолог и спросила согласие на прививки.
Помню, что голова была очень туманной: видимо, сказались усталость от десятичасовых схваток и действие анестезии. Я не спрашивала, где мой ребенок и куда его унесли. Мне было важно знать только одно: не забыла ли я свои тапочки в дородовой палате. Сейчас это кажется смешным и страшным одновременно.
В реанимации мне поставили капельницу с физраствором и велели спать. Спорить я не стала. Или не успела — заснула.
Что можно есть после кесарева сечения
Когда я проснулась после операции, то поняла, что жутко хочется есть, но врач не разрешил. Можно было только пить нежирный куриный бульон на белом мясе, да и то лишь несколько глотков. Муж же по незнанию передал мне наполненную под горлышко двухлитровую банку. Медсестра потом смеялась: «Это что, на всю реанимацию принесли, что ли?»
Еще надо было пить много воды: вероятно, чтобы восполнить потерю крови. Воду мне тоже передали родные. Врач посоветовал покупать бутылочки по 0,25 л: пить лежа из «полторашки» сложно и неудобно. Реанимационная медсестра раз в 40 минут подходила к каждой пациентке в палате и напоминала о том, что надо попить. В конце дня она записала в тетрадку количество выпитого и насколько наполнился пакет мочеприемника.
Позже врачи разрешают есть твердую пищу. Важно питаться так, чтобы не было запоров, в частности употреблять овощи и пить много воды.
Как проходило восстановление
В первый день после операции отбой объявили около десяти вечера. Я четко запомнила, что в голове тогда пронеслась мысль: «Это моя последняя спокойная ночь на ближайший год. Надо поспать». На следующее утро меня уже перевели в послеродовое отделение. Я чувствовала себя прекрасно, готова была прыгать по палате.
В роддоме я провела после кесарева пять дней: в пятницу меня прооперировали, а во вторник выписали. Начиная с субботы делали уколы окситоцина — гормона, который помогает матке сокращаться, а заодно стимулирует выработку молока. Уколы были очень болезненные — ягодица потом болела еще недели три.
Еще в роддоме мне один раз сделали перевязку. В операционной на рану, конечно, наложили повязку, но ведь кесарево было экстренное, поэтому хороших послеоперационных пластырей у меня не оказалось. Повязка представляла собой марлечку, смоченную чем-то розовым. Снимать такую со шва было не очень приятно: ткань прилипла ко шву.
Мне все швы сделали саморассасывающимися нитями, снимать их не понадобилось. В день выписки сделали только УЗИ, чтобы убедиться, что все хорошо заживает и не кровит.
Как быстро восстановиться после кесарева
Шов после кесарева сечения. Как правило, на шов после кесарева сечения накладывают повязку на 24—48 часов. После ее снятия рану обрабатывают. Если швы нужно снимать, это обычно делают на шестой, седьмой или восьмой день после операции.
Как и чем обрабатывать шов. Рану достаточно аккуратно очищать и сушить каждый день, а также следить за появлением признаков инфекции — это покраснение, опухание, усиление болезненности, чувство жара в области шва, изменение цвета выделений. В роддоме дадут рекомендации по обработке швов, которым стоит следовать дома.
Сколько заживает матка и шов после кесарева. Восстановление после операции занимает срок от четырех до шести недель. На коже постепенно формируется шрам: сначала он будет ярким и заметным, но через несколько месяцев посветлеет и будет не так выделяться.
Сколько сокращается матка после кесарева. Сокращения матки могут ощущаться в течение первых нескольких дней после операции. Они напоминают
менструальные спазмы.
Такие сокращения могут быть неприятными, но они помогают предотвратить чрезмерное кровотечение за счет сжатия кровеносных сосудов в матке. Для снятия боли можно принять безрецептурное обезболивающее, например ибупрофен.
Упражнения после кесарева сечения. После операции стоит как можно раньше начинать двигаться, однако физическая нагрузка должна быть умеренной. Любые упражнения можно делать только после разрешения врача.
Обычно к ним можно приступать через три-четыре недели после кесарева, если все прошло без осложнений. Важно не делать упражнения, которые приводят к напряжению живота: упражнения на пресс, приседания, подъемы прямых ног из положения лежа и другие.
Массаж после кесарева сечения. Массаж тела можно делать после полного заживления послеоперационных швов. Разрешен массаж рук и стоп, есть данные, что он может облегчить неприятные ощущения, связанные с операцией.
Месячные после кесарева сечения. Операция не влияет на восстановление менструального цикла после беременности. При кормлении грудью месячные вернутся после его прекращения или когда женщина станет реже прикладывать ребенка к груди. Если женщина не кормит грудью, то месячные вернутся в среднем через два месяца после рождения ребенка.
Бандаж — это эластичная повязка, которая надевается на пояс для поддержки тканей. Считается, что бандаж помогает облегчить боль после операции, особенно во время движения. Есть данные, которые это подтверждают, хотя другие исследования показывают, что ношение бандажа мало влияет на неприятные ощущения.
Как носить бандаж после кесарева сечения. Бандаж должен достаточно плотно прилегать к телу, но не сдавливать. Его нужно застегнуть так, чтобы ощущалась поддержка, но бандаж не мешал дышать и не вызывал дискомфорт.
Перед использованием бандажа стоит посоветоваться с врачом. Также его нельзя носить, если есть признаки инфекции или воспаления в области шва.
Сколько носить бандаж после кесарева сечения. Его не стоит носить постоянно, не снимая. Обычно бандаж носят от четырех до восьми часов в день. В нем нельзя спать, так как это неудобно, может затруднять дыхание и кровообращение.
Носят бандаж, как правило, от шести до двенадцати недель после родов — спустя это время организм достаточно восстановится.
Какие существуют ограничения по половой жизни и следующей беременности
Оксана Богдашевская
гинеколог сети «Клиника Фомина»
Если все прошло штатно, выписка из стационара после кесарева происходит уже на четвертые-пятые сутки. Первый послеродовой визит в женскую консультацию следует планировать в течение двух недель после выписки.
Секс после кесарева. Возобновить половую жизнь можно через четыре-шесть недель после операции, но лучше перед этим еще раз показаться врачу и обсудить вопросы контрацепции.
Если планируете новую беременность, то не забывайте про безопасный интервал. Оптимальный перерыв между родами должен составлять около двух с половиной лет — разные протоколы приводят чуть разные цифры. Впрочем, эти данные схожи с рекомендациями по естественным родам.
Если от родов через кесарево до нового зачатия прошло менее шести месяцев, то при следующей беременности возникает риск разрыва матки. Если менее 12 месяцев, велики шансы на предлежание и отслойку плаценты.
Когда можно заниматься спортом после кесарева сечения
В течение как минимум четырех недель после операции стоит избегать упражнений, напрямую затрагивающих пресс, также в период восстановления не стоит поднимать тяжести, бегать, заниматься тренировками с отягощением. Нагрузка должна быть только легкой.
Занятия спортом обычно возможны не ранее чем через восемь недель после операции. С этого момента, как правило, можно безопасно вернуться к плаванию, пилатесу, йоге, легкому бегу трусцой и занятиям в тренажерном зале с низким сопротивлением.
Аэробика, бег, силовые тренировки обычно возможны через 12 недель после операции. В любом случае стоит проконсультироваться с врачом перед тем, как возобновить занятия спортом.
Когда приходит молоко после кесарева и можно ли кормить грудью
После кесарева сечения можно сразу же кормить грудью, как и после обычных родов. Иногда на налаживание грудного вскармливания после операции уходит больше времени. Например, может чуть медленнее начаться выработка молока.
Дети, рожденные с помощью кесарева сечения, могут не так активно сосать грудь. Это можно решить, если стараться кормить ребенка чаще.
Какие могут быть осложнения после кесарева
Хоть кесарево и стало обыденным делом, неправильно думать, что это лишь «легкий способ родить». Это настоящая полостная операция, которая гораздо опаснее естественных родов.
Бывает, что после кесарева сечения у женщины развиваются осложнения. Одно из них — эндомиометрит, воспаление слизистой оболочки матки.
У женщин после кесарева высокий риск тромбоза ног. Это происходит от того, что анестезия ослабляет и расширяет сосудистые стенки, кровоток замедляется. Именно поэтому на плановое кесарево врачи рекомендуют надевать специальные компрессионные чулки, они поддерживают нужный уровень кровотока.
Иногда после кесарева у женщин бывают проблемы с началом лактации — это связано с тем, что гормоны в такой ситуации начинают работать чуть иначе, чем при естественных родах. К счастью, у меня такой проблемы не возникло: молоко пришло уже на третий день.
У малышей, которые родились через кесарево, может немного отличаться микрофлора кишечника. Когда ребенок рождается естественным путем, часть микроорганизмов он получает из родовых путей матери. При кесареве этого не происходит, поэтому у таких детей могут раньше начаться младенческие колики.
Даже после обычных родов женщине первые несколько месяцев не рекомендуется поднимать тяжести больше пяти-шести килограммов — примерный вес младенца в зимнем комбинезоне. В послеродовой период это может привести к кровотечениям, а в случае с кесаревым — даже к разрыву швов.
Я спустя полтора месяца после родов заметила, что около шва появились три красных гнойничка. Дико испугавшись, записалась к первому попавшемуся гинекологу. УЗИ мягких тканей показало, что со швом все в порядке, а из гнойничков позже вылезли небольшие кусочки нитей, которые еще не успели рассосаться. Врач сказала, что такое иногда бывает и бояться не стоит — шов не разойдется. Так и случилось, все быстро зажило.
Но тревог мне и так хватило. Дело в том, что во время операции сыну случайно сделали большой порез в сантиметре от глаза и еще один на голове. К счастью, в течение полутора месяцев они зажили и сейчас совсем не видны.
Психологическое давление и депрессия после кесарева
Как-то я наткнулась на сравнение женщин, которые родили через кесарево, с теми, кто оставляет детей в роддомах. Некоторые люди вешают на таких мам клеймо «ненастоящая мать» и упрекают: «Даже родить не смогла, как воспитывать-то будешь?»
Уверенности в себе такие слова, мягко говоря, не прибавляют. Некоторых женщин и так не покидает чувство стыда, что они якобы «потеряли контроль» и что ребенка им «достали уже готового».
Так недалеко и до послеродовой депрессии. Вот ее основные признаки: подавленное состояние, отсутствие интереса к ребенку или слишком сильные переживания за него, невозможность и нежелание получать от жизни удовольствие, плаксивость, нарушение аппетита. Послеродовая депрессия крайне опасна, и ее нельзя оставлять без внимания, особенно если симптомы повторяются регулярно.
Если вы заметили у себя или знакомой женщины, которая недавно родила, такие признаки, важно обратиться к психологу или психотерапевту. Специалист сделает тесты на определение уровня депрессии, возможно, направит на анализы, а в экстренных случаях даже предложит медикаментозное лечение в условиях стационара. Увы, в интернете встречаются истории о суициде недавно родивших женщин.
К счастью, я со своими переживаниями смогла справиться сама, хоть они ко мне приходили периодически на протяжении полугода. Переключателем работала мысль о том, что роды прошли хорошо и что непонятно, как бы сложилась ситуация, не проведи врачи кесарево. Мой сын получил оценку 8/8 по шкале Апгар, а это хорошая и высокая цифра.
Как оформить больничный после кесарева
Кесарево сечение считается осложнением родов. Из-за него отпуск по беременности и родам продлевают на две недели. В больничном листе при этом ставится дополнительный код 020.
Мне больничный оформили в роддоме до выписки. В нем указали этот дополнительный код и новый срок выхода на работу. На новом больничном написали, что он — продолжение предыдущего.
Сколько стоит кесарево сечение
Я за кесарево сечение ничего не платила. Эта операция входит в список тех, что делают по ОМС. Однако если женщина заключает платный контракт на роды, оперативное вмешательство оплачивается отдельно, такие программы стоят дороже. Вот несколько примеров.
Сколько стоит контракт на оперативные роды в разных клиниках
| Клиника | Стоимость контракта на оперативные роды |
|---|---|
| «Мать и дитя» | От 265 000 Р |
| Роддом при ГКБ № 1 | От 60 000 Р |
| Центр им. В. И. Кулакова | От 85 000 Р |
| Областной клинический перинатальный центр им. Е. М. Бакуниной | От 38 900 Р |
Запомнить
- Кесарево сечение — это реальная операция с реальными разрезами, многочисленными швами, анестезией и возможными осложнениями.
- По возможности врачи выбирают местную анестезию, чаще всего спинальную: она безопаснее.
- На операции лучше быть в специальных компрессионных чулках: они поддерживают кровоток на нужном уровне и служат профилактикой тромбоза.
- Женщине после кесарева требуется дополнительная поддержка и помощь. Ей как минимум нельзя поднимать ничего тяжелого. Особенно важно следить за психическим состоянием.
- За роды через кесарево продлевают отпуск по беременности и родам.
Сегодняшняя тема «Беременность и роды после кесарева сечения» очень актуальна, очень интересна. Я попытался построить этот эфир и запланировать так, чтобы вам было интересно. И эта тема касается долгосрочных и долговременных осложнений после операции кесарева сечения.
Наша жизнь такова, что хотя мы и делаем всё возможное, и все наши профессиональные организации, которые объединяют и врачей акушеров-гинекологов и врачей пренатальной медицины, ратуют за то, чтобы уменьшать количество кесаревых сечений, но всё равно это очень высокий процент родов. Возможно, он сейчас немного стабилизировалось на уровне 30-ти с чем-то процентов. В разных странах (я беру развитые европейские страны, США) число операций кесарева сечения колеблется где-то на уровне 30%. И, соответственно, у нас очень большое количество женщин, которые рожали путем кесарева сечения.
Женщины, которые родили одного, может быть, единственного ребенка, или двоих детей путем кесарева сечения, часто хотят иметь ещё детей. И они хотят быть здоровыми.
Но тем не менее, женщины, которые делали операцию кесарева сечения, могут сталкиваться с рядом сложностей. И врачи должны знать о тех сложностях, с которыми могут сталкиваться пациентки как вне беременности, так и во время следующей беременности: как нужно обследоваться; как нужно вести; чего нужно опасаться.
И мы сегодня об этом поговорим, потому что тема невероятно актуальная. Я не знаю, хватит ли нам сегодняшнего эфира. Возможно, что нам придется какой-то «хвостик» этой темы затронуть и в последующих эфирах.
Немного о строении матки
Матка разделяется не на два отдела – на тело матки и шейку матки, а матка разделяется на три отдела: тело матки, шейка матки и перешеек между ними. Размер перешейка небеременной матки составляет 1 сантиметр. Вы должны запомнить это.
Но во время беременности этот перешеек матки становится нижней частью плодовместилища и увеличивается в своих размерах, растягивается на несколько сантиметров. И эти несколько сантиметров растянутого отдела – среднего отдела матки, который называется перешейком — и является вот этим нижним маточным сегментом. Мы сейчас увидим это всё на картинках.
Это понятие о нижнем маточном сегменте, который образовался из перешейка матки, является ключевым для того, чтобы вы поняли, что врач видит на ультразвуке, когда вы приходите к нему на малом сроке беременности с тем, чтобы он померил размеры рубца. Если вы этого не понимаете, у вас будут в голове фантазии. То есть вот этот перешеек матки, длиной всего лишь 1 см, находящийся между шейкой матки и телом матки, образует нижний маточный сегмент.
Первые операции кесарева сечения
«И причем здесь кесарево сечение? – спросите вы. «При том, – отвечу я. Если вы посмотрите акушерскую литературу начала ХХ века, то увидите огромное количество сообщений об успешно проведенных операциях кесарева сечения.
В начале XX века успех оперативного акушерства был очевиден, и асептические методы были уже хорошо развиты, оперативная техника врачей была блестящей, не такая, как сейчас. Потому что, допустим, в 20-е годы в Москву приезжал знаменитый гинеколог, хирург Фор, и он делал операцию экстирпации матки, начиная от первого разреза и заканчивая зашиванием уже наружными швами, за 8 минут. Вы понимаете, насколько блестящая была вот эта техника? У них всё просто летало. Всё работало просто на уровне совершенно невероятного автоматизма.
При такой технике чем быстрее операция, тем меньше риск септических осложнений. Поэтому, соответственно, и риск вот этих септических осложнений, когда всё это делалось в эпоху до антибиотиков, был мал.
Когда стало понятно, что мы можем спокойно войти в брюшную полость, если нам нужно помочь женщине, чтобы она родила ребенка, то, соответственно, заходили в живот, разрезали широким разрезом матку, извлекали ребенка, живого и здорового. Дальше, соответственно, изливались околоплодные воды в эту операционную рану. А дальше, матка начинала сокращаться; отделялся послед; выделялся послед; быстро проходило зашивание матки. Женщина выписывалась здоровой, живой, довольной, счастливой, с ребенком на руках, благодарная врачам, которые спасли ей жизнь.
Вы понимаете, что эти все операции делались тогда не просто так, а только по очень серьезным показаниям, когда чаще всего действительно речь шла о жизни матери.
Такие операции кесарева сечения назывались корпоральными. Почему корпоральными? От слова «корпус», uterine (англ), тело матки. То есть вот эта основная мышечная часть матки по латыни называется corpus uteri. Поэтому операция называлась «корпорального кесарева сечения».
Всё было хорошо, когда она выписывалась. Она выкармливала этого ребенка. Но дальше она беременела опять, и что получалось? Посмотрите, пожалуйста, литературу примерно 10-ых годов ХХ века, и вы увидите одно сообщение за другим: «разрыв матки во время беременности», «разрыв матки во время беременности», «разрыв матки во время беременности».
При последующих беременностях эти матки не выдерживали и разрывались, потому что разрез шел по тканям, которые наиболее мощно сопротивляются росту плодного яйца. И эти операции корпорального кесарева сечения действительно были достаточно опасными для материнского организма. Такие матки в очень большом проценте случаев, рвались. И практически всегда разрывались, если такую женщину пускали на роды через естественные родовые пути. Это было всегда очень серьезно.
Кесарево сечение в нижнем маточном сегменте
И когда врачи-акушеры поняли масштаб бедствия, тогда возникли голоса практически одновременно во всех странах: в Великобритании, в Соединенных Штатах Америки, в Германии, во Франции: почему мы делаем эти корпоральные операции? Потому что их легко сделать! То есть ты просто разрезал матку — достал ребенка. Давайте будем делать операции в нижнем маточном сегменте – они будут давать меньший процент осложнений.
Я хочу вам показать просто фундаментальную статью.

Это одна из многих статей, которые тогда были. Очень значимая: «Разрез нижнего маточного сегмента при консервативном кесаревом сечении». Профессор Монро Керн ( Munro Kerr).
Это был великий шотландский хирург, акушер-гинеколог. Он был профессором университета в Глазго, но образование он получил в Европе. Он учился у лучших европейских светил.
И вот, что он пишет: «Я считаю, что я провозглашаю мнение просвещенных акушеров этой и других стран, когда я говорю о том, что наше желание заключается в том, чтобы делать консервативную операцию кесарева сечения, и при этом не стерилизовать пациенток». Потому что эти разрыва матки после операции кесарева сечение приводили к тому, что врачи акушеры-гинекологи, когда начали делать операции кесарева сечения, одновременно пересекали маточные трубы или вообще удаляли придатки, для того чтобы эта женщина больше никогда не рожала, чтобы она не подвергала свою жизнь опасности.
Этот великий профессор уже был в годах, когда всё это писал. Он дает свою статистику по операциям кесарева сечения в нижнем маточном сегменте.
Эти операции в нижнем маточном сегменте стали основой уже к середине 20-ых годов. Вот, пожалуйста, здесь он дает описания как можно разрезать, как можно извлечь плод из матки.
Эти все методы нужно было разрабатывать: как нужно врачу акушеру-гинекологу помочь зайти к матке с другой стороны, выдавить ребенка и так далее– это всё было тогда новым. Или при необходимости наложить акушерские щипцы. Акушерскими щипцами каждый врач акушер-гинеколог владел виртуозно, понимаете! Это как китаец владеет палочками – он может этими палочками чудеса творить. Если мы что-то пытаемся взять иногда, какой-нибудь спринг-ролл, это все иногда бывает достаточно тяжело. Но посмотрите, как китайцы пользуются этими палочками! Вот врачи акушеры-гинекологи даже лучше, может быть, чем эти китайцы, пользовались акушерскими щипцами. Акушерские щипцы для них были абсолютно безопасным инструментом.
Вот каково значение нижнего маточного сегмента. То есть, когда стали делать операции кесарева сечения в нижнем маточном сегменте, матки перестали разрываться!
Рубец на матке
Что такое рубец? Это скопление соединительной ткани. Из чего состоит шейка матки? Из скопления соединительной ткани! Получается, что когда происходит эта операция, мы получаем рубец, который находится, собственно говоря, в той зоне, где очень мало мышечных волокон.
Но посмотрите на эту картинку, очень любопытную. Почему иногда важно смотреть классиков?
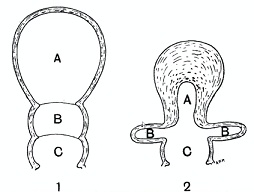
Вот, это матка в родах, на разрезе. Вот тело матки, вот нижний маточный сегмент, вот раскрывшаяся шейка матки внизу.
И вот, посмотрите, что происходит сразу после родов (2).
Тело матки подвергается инволюции, потому что каждая увеличенная гладкомышечная клеточка отдает весь свой объем. Она резко уменьшается в объеме, и тогда уменьшается матка.
А вот что происходит с нижним маточным сегментом: он начинает складываться как гармошка. Потому что там нет никаких мышечных волокон. Рубец в этом маточном сегменте может вести себя абсолютно непредсказуемым образом и абсолютно неожиданным образом выглядеть, когда мы смотрим матку с рубцом вне беременности, или когда мы смотрим ее на ранних сроках беременности, когда нижний маточный сегмент еще не стал частью плодовместилища.
Вернемся к этой картинке, которую я вам показывал с самого начала, вернее, из статьи самого Лю́двига А́шоффа (Karl Albert Ludwig Aschoff), который ввел понятие перешейка.
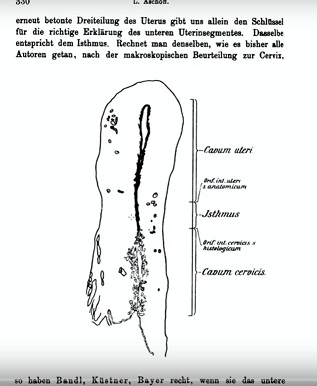
Вот он, этот 1 сантиметр! Представляете – какой-то 1 сантиметр, микроскопический по сравнению с тем, как выглядела матка! Через этот один сантиметр вот этого перешейка, который здесь вы видите, родился ваш ребенок во время предыдущей операции кесарева сечения. И на этом месте образовался рубец.
Оценка рубца на матке
Как вы хотите, чтобы мы его оценили? Вы хотите, чтобы мы оценили, будет ли он состоятелен или несостоятелен в родах? Очень трудно оценить этот рубец, потому что он может смешиваться с соседними тканями. Он в большинстве случаев будет виден (структурно), но реально понять, что в нем происходит, с точки зрения состоятельности шейки матки, когда вы пойдете на следующие операции кесарева сечения, бывает очень сложно.
Здесь получается такая история, что оценка состоятельности шейки матки для последующей беременности с точки зрения того, можно или нельзя рожать, фактически заключается в следующем: если врач видит полный разрыв миометрия, так что толщина миометрия в этой зоне составляет меньше 1 мм (!) – это является очень серьезным риском того, что такая матка может не выдержать роды. Если больше 1 мм – мы не знаем.
Если тут есть какие-то выпячивания слизистой оболочки матки наружу, безусловно, это является очень серьезными моментами. Но смотреть на это всё нужно вне беременности. Когда речь идет об оценке, этот рубец на матке нужно оценивать, как правило, если операция была в нижнем маточном сегменте.
Я на своей практике, которая уже получается с 1987 года, только 1 или 2 раза видел женщин после операции корпорального кесарева сечения. И ни разу не видел, чтобы эту операцию кто-то делал из моих знакомых или в кругу, чтобы просто так.
Были какие-то случаи, редчайшие, когда для проведения корпорального кесарева сечения были какие-то исключительные показания. Кесарево сечение сейчас всегда проводится в нижнем маточном сегменте. И рубцы, как правило, очень хорошие. И рваться они могут в основном только в родах.
А угрозы разрыва нужно смотреть на более поздних сроках, либо как рекомендуют наши немецкие коллеги сейчас — смотреть до беременности. Мы сейчас об этом поговорим. И смотреть те признаки, которые могут мешать.
Отдаленные последствия операции кесарева сечения
Вот так плавно мы переходим к теме, являющейся основной темой нашей сегодняшней передачи. Это так называемые отдаленные последствия операции кесарева сечения. То есть это дефекты шва и плацентарные нарушения.
Пациентка с кесаревым сечением, проведенным ранее, думает, что ей нужно посмотреть толщину рубца. Нет — то, что будет происходить с рубцом, кроме каких-то редчайших, исключительных случаев, когда толщина миометрия будет составлять менее 1 миллиметра – это в меньшей степени значимо на малых сроках беременности.
Врастание плаценты
Наиболее опасным является неправильная плацентация. То есть это то состояние, которое в Америке сейчас называют «Placenta accreta spectrum». То есть неправильно или патологически прикрепленная плацента. Или «abnormal invasive placenta» (англ), то есть – «ненормальные инвазивные плаценты».
«Placenta accreta» — плотно прикрепленная плацента, когда есть более глубокое проникновение ворсин хориона в эндометрий, но без проникновения в мышечный слой.
Дальше, «placenta increta», то есть – «вросшая», когда ворсинки погружаются уже в мышечный слой матки.
«Placenta percreta» — это проросшая плацента, когда ворсинки хориона достигают уже брюшинного покрова, выходят за пределы матки. И плацента percreta это уже отдельный момент. Даже в мочевой пузырь могут заходить ворсинки плода, когда зона плацентации будет закрывать вот эту зону, где находится рубец.
Первое, что должен смотреть врач, когда он смотрит вас на ранних сроках беременности, это нет ли у вас проращения ворсинок плаценты внутрь миометрия; нет ли захвата зоны растущей, развивающейся плаценты на том месте, где образовался рубец после операции кесарева сечения. Это самые большие опасности, подстерегающие женщину. Потому что, если врач пропускает, или если клиника пропускает эти вещи, существует очень серьезная опасность для пациентки непосредственно на больших сроках беременности и в родах. То есть могут быть очень тяжелые и серьезные кровотечения. Это самая частая группа причин, которых мы больше всего боимся, когда возникает беременность после операции кесарева сечения. Потому что вот эти ворсинки хориона они, условно говоря, «любят» эти зоны, где нет нормальной слизистой оболочки.
Почему? Потому что они не встречает никакого сопротивления: они лезут туда, проникают, и поскольку зона рубца плохо кровоснабжается, то эта местная гипоксия является сигналом для того, что нужно еще больше распространить сеть вот этих ворсинок. Поэтому, если образующаяся плацента захватывает зону рубца после операции кесарева сечения, это очень опасная ситуация, которую важно вовремя распознать, потому что сама родиться плацента не может.
Placenta accreta, то есть плотное прикрепление плаценты, является серьезной эпидемией. И причиной этой «эпидемии» является как бы «эпидемия» операций кесарева сечения. Вот что смотрит врач, когда он оценивает ваш рубец.
Расположение плаценты
Второе состояние, которое тоже потенциально опасно, которое может сочетаться с плотным прикреплением плаценты, но несколько другое состояние. Это низкое расположение плаценты, когда плацента перекрывает внутренний маточный зев. Это опасно кровотечением в родах, это опасно кровотечением во время беременности. И риск предлежания плаценты значительно увеличивается после операции кесарева сечения.
Если еще эта зона захватывает рубец, то можно получить еще одновременно и врощение, плотное прикрепление плаценты. То есть это то, что относится к Placenta accreta spectrum по современной американской терминологии. Вот чего боится врач. Потому что, действительно, это очень тяжелые осложнения.
Беременность внутри рубца
Ну, и «королева» осложнений после операции кесарева сечения. То, чего нельзя пропустить ни в коем случае – это беременность внутри рубца. Бывают такие состояния, когда плодное яйцо прикрепляется в зону рубца. Это фактически аналог эктотопической беременности.
Это как бы маточная беременность, но маточная беременность в зоне рубца. Это опасно тяжелейшими осложнениями, тяжелейшим кровотечением. Если мы пропускаем эту ситуацию, то мы можем получить очень серьезные последствия для женщины. Потому что здесь нужна помощь совершенно другая, выскабливание здесь не поможет.
Здесь нужна развернутая операционная, опытный врач, умеющий делать очень сложные операции в сложных анатомических условиях. Это не простая, не «школьная» операция. Но и здесь, конечно, если вовремя распознать, это всё лечится. И даже матку можно сохранить, если идти по западному стандарту, не по-нашему.
То есть они назначают Метотрексат и просто убивают плодное яйцо, которое развиваться дальше не может, и родиться такой ребенок не может. Но это угрожает жизни женщины.
Вот на что мы обращаем внимание, когда мы оцениваем состояние матки на ранних сроках беременности, пока еще раскрытия шейки матки не пошло. Вы должны понять, что измерение рубца беременной матки на ранних сроках беременности, когда еще не пошло образование вот этого нижнего маточного сегмента, оно очень сложное. Потому что этот рубец может причудливым образом располагаться. И, самое главное, что это измерение может быть не совсем достоверным. Но врач оценивает вот эти признаки.
Если вы наберете uterine scar pregnancy, то найдете огромное количество литературы, посвященной беременности в рубце. Она бывает после операции кесарева сечения, по данным разных авторов, от 1 на 500 беременностей, до 1 на 2500 беременностей. Но это очень серьезное осложнение, о котором нужно помнить.
Немецкий метод оценки рубца на матке
У нас, как правило, существует такое мнение, что если была операция кесарева сечения, если есть что-то с рубцом – давайте посмотрим, что будет происходить во время беременности. Потому что ультразвуковая оценка бывает неточной. И, вообще, мы не знаем, как будет вести себя рубец во время беременности.
Но вот эти дотошные немцы из университетской клиники Эссена, говорят, что не согласны с этим. Если они видят вне беременности рубец, который явно может быть угрозой для того, что там образуется плотное прикрепление плаценты, или проращение плаценты, или беременность в рубце, или будет повышен риск разрыва рубца, то предлагают роботизированную лапароскопию.
Я не уверен, что она обязательно должна быть роботизированной, потому что в их клинике они поставили на поток, так как это у них есть.
У нас роботизированная хирургия проводится уже достаточно активно в разных областях, в том числе, в акушерстве и гинекологии. Но немецкие авторы из Эссена в статье 2017 года говорят, что не нужно ждать, когда у вас образуется осложнение беременности. Давайте будем это делать еще до беременности. К сожалению, вот это не соответствует той практике, которая сейчас есть внутри нашей страны. Но, в общем-то, я бы сказал, что это такое пионерское исследование.
Нюансы, на которые следует обратить внимание
Очень важно, чтобы врач экспертного уровня после того, как вам была сделана операция кесарева сечения, перед беременностью оценил внимательнейшим образом состояние рубца. Посмотрел, в том числе и кровоток, включая допплеровский режим, потому что эта вся допплерометрия, которую я вам показывал и о которой говорил – это всё не беременность. Это – допплерометрия, которая касается во многом и небеременной матки. Если мы видим, что там идет что-то не так, лучше все-таки сделать реконструктивную операцию на матке: убрать этот рубец и сделать более правильный, хороший шов с соблюдением всех правил.
Мне кажется, что в этой ситуации для врача, который ведет беременность уже после операции кесарева сечения, было бы важно иметь протокол самой операции. В этом нет ничего плохого или опасного, но если у вас есть хотя бы протокол операции, вы можете по косвенным моментам оценить возможные риски того, что может быть с этой пациенткой, и к чему нужно готовиться.
Статистика с Запада (она сейчас достаточно большая) говорит о том, что риски, если мы говорим о неполноценности рубца, повышаются, когда первая операция кесарева сечения проводилась в плановом порядке. То есть, если матке не дали растянуться, если матка оперировалась в «холодном периоде», это повышает риски того, что могут быть какие-то проблемы с рубцом.
И в чем здесь основная загвоздка? Если сделать операцию кесарева сечения в родах, то тогда у нас есть точка временного разрыва и разрыва физического — разрыва оболочек плодного пузыря. Мы вскрываем полость матки – оттуда изливаются нормальные околоплодные воды, которые не имели контакта с выделениями из влагалища. Операция идет в асептических условиях.
А когда излились околоплодные воды, в каких условиях проводится наша операция? Она проводится уже не в асептических условиях, потому что околоплодные воды являются хорошей питательной средой для микрофлоры. Поэтому, когда микрофлора начинает поступать из влагалища внутрь полости матки – всё: у нас уже никакой асептики нет. Мы проводим операцию в не асептических условиях. Поэтому тоже дилемма, которую должно решать каждое акушерское отделение, каждый врач акушер-гинеколог, который планирует операцию.
Тем не менее, если брать состояние рубца после операции кесарева сечения, то он явно лучше, если первая операция кесарева сечения делалась уже когда шейка матки начала раскрываться.
Какие еще отдаленные осложнения существуют после операции кесарева сечения? Это очень неприятные для нас врачей, занимающихся репродукцией, повышение риска невынашивания беременности, повышение риска нарушения плацентарной функции, повышение риска осложнений на больших сроках беременности, которые не связаны с тем, что есть рубец на матке. Причины этого не совсем понятны.
И основная гипотеза заключается в том, что когда мы осуществляем гемостаз после операции кесарева сечения, мы так или иначе пересекаем мелкие сосудики матки, питающие различные зоны, ухудшая кровоснабжение матки. И вот это ухудшение кровоснабжения может быть причиной того, что плацентарная функция при последующих беременностях будет развиваться хуже, чем если бы этой операции кесарева сечения не было.
Если мы имеем в анамнезе операцию кесарева сечения, за этой маткой, за этой беременностью наблюдать очень серьезно. Потому что здесь идет достаточно серьезная опасность для развития беременности.
У нас, слава богу, на сегодняшний момент существуют методы, то есть мы можем наблюдать (по крайней мере, в нашем центре) за плацентарной функцией, как я уже говорил неоднократно, после 8 недель беременности. Во время скрининга у нас есть определенные тесты.
Желательно, если была операция кесарева сечения, и вы готовитесь к следующей беременности, провести анализы, которые прогнозируют возможное нарушение плацентарной функции. Это может быть иммунограмма, это может быть анализ на аутоиммунные антитела. То есть разные факторы.
Спаечный процесс
Последнее, что включают в число тех осложнений, которые идут после операции кесарева сечения, это, конечно, спаечный процесс.
В статье описаны хирургические принципы, которые должны быть, чтобы минимизировать спайкообразование.
Выбор способа разреза самой матки. Посмотрите, вот факторы: фармакологическая профилактика спайкообразования, гидрофлотация, то есть это промывка специальными жидкостями и барьерами (эти барьеры обсуждаются, и они сертифицированы в США).
Спайкообразование – это не просто какой-то такой механический процесс. Воспаление является сигналом для образования спаек. И если мы блокируем эти процессы, то соответствующим образом мы блокируем образование спаек.
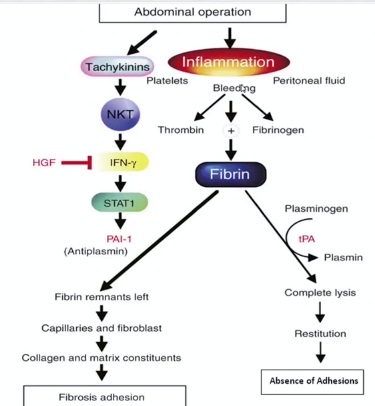
Лечение — комбинация препарата, блокирующего образование фибрина, и препарата, который блокирует развитие воспаления. Здесь могут быть разные комбинации,
Мы используем уже проверенные опытным путем комбинации. Тем не менее, эта фармакологическая профилактика доступна практически всем, с точки зрения спайкообразования.
Но после операции кесарева сечения всё это немножко сложно, потому что женщина ребенка кормит. Она выделяет молоко, здесь важно, чтобы не было лишних каких-то фармакологических препаратов. Если брать операцию кесарева сечения, здесь важна хирургическая профилактика. То есть врачи должны оперировать, понимая, что сама операция должна проходить как можно чище.
Поэтому здесь очень важно кто оперирует. Желательно, чтобы был врач все-таки опытный, владеющий этой всей техникой. От хирургической техники, от определенной чистоты и выдержанности этой хирургической техники очень многое зависит.
Если подвести черту под тем, о чем мы с вами сегодня говорим, то важно сказать следующее: чем меньше будет операций кесарева сечения, тем меньше будет проблем с последующими операциями кесарева сечения.
Здесь очень важно, чтобы на больших сроках беременности врач акушер-гинеколог думал о том, как выглядит этот рубец. Поэтому есть так называемый cutoff — это примерно от 2,5 до 3,2 миллиметров толщина матки. Разные авторы считают, что вот это та толщина, ниже которой нельзя опускаться. В том плане, что нельзя такой женщине позволять рожать самостоятельно. То есть речь идет о том, чтобы выбрать вот эту толщину рубца, на фоне которой, женщину можно пускать в роды.

Естественные роды после кесарева сечения
У нас роды после операции кесарева сечения возможны, но всё равно это очень небольшой процент женщин. Я помню, когда я ещё работал на кафедре, мы разговорились с моим шефом Николаем Михайловичем Побединским, он говорил: «У нас был один такой, который докторскую защищал на родах через естественные родовые пути после операции кесарева сечения. Никто не хотел ему помогать. Он сам приезжал; сам принимал эти роды от начала до конца; набрал определенное количество материала; поседел за это время, пока писал докторскую диссертацию. Докторскую диссертацию свою защитил и сказал: «Всё, больше никогда не буду принимать роды после операции кесарева сечения через естественные родовые пути! Потому что вот так, вот так, и так…»
Но, слава богу, у нас есть все-таки международное сотрудничество, и наши врачи ездят на международные конференции, встречаются и так далее. Поэтому уже с начала 2000-х годов многие центры, особенно те, которые предоставляют услугу платных родов, дают такую возможность. Если нет осложнений, давайте попробуем вести роды через естественные родовые пути. И в этом ничего плохого нет, скорее, это только хорошо.
И когда мы оцениваем толщину рубца, вы должны понимать, что она важна прежде всего для той категории женщин, которые планируют рожать сами через естественные родовые пути. Это обязательно должно быть согласовано с той клиникой, где вы будете рожать. Если у вас есть такое желание, то вы должны понимать, что вы идете на определенный риск, и врачам это тоже создает определенные сложности, для того чтобы правильным образом наблюдать.
В этих случаях, конечно, очень важно: если меньше 3,2 мм уже нужно задуматься; если меньше 2,5 мм – лучше не рисковать. Я имею в виду толщину рубца. Потому что здесь вероятность осложнений будет больше. Безусловно, нужно разговаривать об этом непосредственно с врачом, который будет вести роды.
Вот, пожалуй, главное, что я хотел сказать. Об этом можно говорить ещё очень и очень много, нельзя просто игнорировать проблему. Есть очень большая категория женщин, у которых есть рубец на матке, хотя иногда проблема преувеличивается.
Когда речь идет о первом кесаревом сечении, желательно взвешивать все «за» и «против». Не нужно торопиться. Это та операция, которая, безусловно, сохраняет жизнь вашему ребенку, сберегает ваше здоровье. Но зачем делать, если нет никаких показаний? Доверяйте врачам, доверяйте мнению специалистов, которые с этим работают. Не надо провоцировать врачей на то, чтобы сделать ненужную операцию тогда, когда она в принципе не нужна. Вот это первый принцип.
Второй принцип. Он заключается в том, что если у вас была операция кесарева сечения, спустя какое-то время — год или два, или хотя бы перед следующей беременностью — оценить состояние рубца у хорошего специалиста, эксперта, который хорошо может оценить разные параметры анатомии шейки матки.
Следующий момент касается оценки состояния на ранних сроках беременности. То есть на ранних сроках беременности важно, чтобы вас посмотрел очень хороший врач, который оценит наличие или отсутствие тех признаков, о которых мы с вами сегодня говорили.
Если мы видим какие-то отклонения, то нужно совершенно четко понять, есть ли риск того, что там может быть Placenta accreta — плотное прикрепление плаценты или приращение, или проращение плаценты. Это нужно понимать, начиная с ранних сроков беременности. В некоторых случаях может потребоваться МРТ. У нас МРТ прописано в одном из приказов о порядках оказания медицинской помощи. Эта процедура абсолютно безвредная. И вы должны знать, что никакого облучения плода при этом не происходит. Если нужно, тогда нужно это делать.
Очень часто все эти подозрения можно определить с помощью хорошего врача ультразвуковой диагностики, который увидит, не пропустит. Это очень важный момент.
Плод и кесарево сечение
Безусловно, мы должны понимать, что операция кесарева сечения исключает для плода роды. Плод не испытывает того полезного стресса, который должен испытывать ребенок, для того чтоб перейти из внутриутробного состояния во внеутробное. Он рождается сонным, он спит. Он ничего не понимает. Он понимает, что что-то не то, но он еще не настолько зрелый, чтобы осознавать какие-то вещи. Это осознание придет позже, месяца два спустя, когда уже сформируются синапсы внутри центральной нервной системы, и так далее.
Безусловно, такой ребенок требует особого отношения. Не нужно их перегружать, к ним нужно присматриваться, их нужно окружить любовью и заботой. И, самое главное, внимательнейшим образом следить за такими детьми, для того чтобы их развитие шло естественным образом.
И последний посыл, который касается уже нас, врачей, ведущих подготовку беременности и саму беременность: нельзя забывать о том, что здесь повышается риск нарушений плацентарной функции. Причем, этот риск невозможно заранее спрогнозировать. То есть мы не знаем, у какой пациентки может быть тот или иной риск. Поэтому, конечно, желательно, если была операция кесарева сечения, чтобы обследование на факторы риска нарушений плацентарной функции было бы более полным, для того чтобы не пропустить какие-то сопутствующие факторы.
Важно не игнорировать простые правила, которые мы должны соблюдать при подготовке к беременности и при самой беременности, если была в прошлом операция кесарева сечения.
Если у Вас есть вопросы, особенно если вы планируете беременность или ждёте малыша, приходите на приём в Центр иммунологии и репродукции. Записаться на приём.
Большинство пациенток, имеющих в анамнезе одну операцию кесарево сечение и неосложненную беременность, должны быть проинформированы о возможности родов через естественные родовые пути. Если нет противопоказаний, то роды через естественные родовые пути являются оптимальным методом родоразрешения у женщин с рубцом на матке после операции кесарева сечен. В таком случае послеродовое восстановление проходит быстрее, увеличивается удовлетворённость родами. Женщина испытывает полный комплекс положительных эмоций и гордость за себя и свои возможности.
Важно отметить, что требуется более тщательный мониторинг за течением родового процесса, даже если отсутствуют акушерские особенности. Факт наличия рубца на матке после операции кесарева сечения на продолжительность родов не влияет. Сократительная активность носит характер нормальных схваток. Возможно, но нежелательно применение эпидуральной анестезии, так как она может ослабить родовую деятельность и скрыть клинически важную симптоматику течения родового процесса.

Решение о родах через естественные родовые пути с рубцом на матке после операции кесарево сечение принимается в индивидуальном порядке после общения беременной с акушером-гинекологом, ознакомления с течением предыдущих родов и послеродового периода, разъяснения всех возможных рисков и подписания информированного добровольного согласия.
Ведение родов через естественные родовые пути при наличии рубца допустимо при соблюдении ряда условий, которые являются критериями отбора для ведения таких родов, а именно:
- отсутствие акушерских противопоказаний;
- неосложненное течение послеоперационного периода при предыдущей операции КС;
- интергенеративный интервал более двух лет;
- локализация плаценты вне рубца на матке;
- головное предлежание плода;
- соответствие размеров таза матери и головки плода;
- предполагаемый вес ребенка до 3 кг 700 грамм;
- тщательный мониторинг за состоянием матери и плода в родах , КТГ, УЗИ;
- наличие условий для экстренного родоразрешения путем КС, квалифицированного медицинского персонала и соответствующей оснащенности;
- возможность выполнения кесарева сечения в экстренном порядке не позже, чем через 15 минут после принятия решения об операции.
Естественные роды с рубцом на матке могут проводиться в акушерских стационарах второй или третьей группы, имеющих в своем составе отделения анестезиологии и реанимации, отделение реанимации для новорожденных, современные кровосберегающие технологии и оборудование, возможность проведения экстренного кесарева сечения круглосуточно, врачей акушеров-гинекологов, имеющих опыт ведения родов с рубцом на матке. Перинатальный центр ГКБ им. С.С. Юдина является акушерским стационаром самого высокого третьего уровня. Количество естественных родов с рубцом на матке в 1 квартале 2022 года увеличились на 50 % в сравнении с аналогичным периодом прошлого года.

