- »
- »
Квадратная Мышца Поясницы
Триггерные точки в Квадратной Мышце Поясницы (КМП) — являются самой ЧАСТОЙ ПРИЧИНОЙ ХРОНИЧЕСКИХ болей в пояснице, иногда с иррадиацией в ягодицу. Читайте, как это диагностировать и лечить.
Квадратная мышца поясницы
содержание статьи
- Квадратная мышца — причина болей в пояснице
- Видео
- Анатомия
- Симптомы и жалобы
- 4 Триггерные точки
- Причины активации триггеров
- Синдром квадратной мышцы
- Массаж квадратной мышцы
- Лечение
- Сколиоз из-за триггеров
- Поражение Крестцово-Подвздошного сустава
- Растяжка
- Укрепление и упражнения
- Профилактика болей в спины
Квадратная мышца поясницы —
самая частая причина болей в спине
Боли в спине — это то, с чем сталкиваются 80-90% людей рано или поздно в жизни. Более 12% из них переходят в хроническую форму — то есть поясница болит постоянно.
Самой частой причиной хронических и эпизодических болей в пояснице является заболевание (поражение) квадратной мышцы поясницы триггерными точками. Это поражение часто бывает двусторонним, то есть поражены обе квадратные мышцы спины.
Интересно, что врачи пытаются искать причину болей в позвоночнике: костях, межпозвоночных дисках, суставах или внутренних органах. Но квадратная мышца остается вне внимания и подозрения, хотя именно КМП является самым частым источником поясничных болей разной степени интенсивности и продолжительности. Поясница может болеть десятилетиями из-за триггеров в квадратной мышце поясницы.
Боли в спине из-за квадратной мышцы поясница
Квадратная мышца поясницы —
смотрите видео
Анатомия Квадратной мышцы поясницы
Квадратная мышца поясницы крепится к 12-му ребру, к остистым отросткам поясничных позвонков и к подвздошной кости. Следует уточнить, что волокна этой мышцы идут в нескольких (трех) направлениях:
- вертикальные волокна (волокна от 12 ребра к подвздошно-поясничной связке)
- косые (от остистых отростков позвонков идут к подвздошно-поясничной связке)
- перекрестные (от 12 ребра к остистым отрросткам)
Поэтому квадратную мышцу спины можно рассматривать как 3 отдельные мышцы, хотя объем всей мышцы совсем не большой. Эти анатомические особенности важны для понимания функции мышцы и для того, чтобы подобрать упражнения на ее восстановление путем удлинения волокон.
КМП является глубокой мышцей, то есть, обычно чтобы ее нащупать и начать лечение следует пролечить более поверхностные слои мышц. Часто более поверхностные мышцы тоже поражены триггерными точками и не дают доступа к квадратной мышце для ее диагностики и лечения.
Функция квадратной мышцы:
- Эта мышца практически всегда находится в напряженном состоянии (стабилизации поясничного отдела позвоночника), а расслабляется она только в положении лежа.
- В положении стоя, квадратная мышца отвечает за наклон в сторону, а точнее тормозит наклон противоположной стороны.
- Также КМП участвует в сгибании и разгибании поясничного отдела, помогает при скручивании корпуса. Мышца напряжена при стоянии и сидении. Интересный факт, что обе мышцы являются антагонистами друг друга.
Анатомия квадратной мышцы поясницы
Квадратная мышца поясницы —
симптомы и жалобы
Триггерные точки в квадратной мышце поясницы являются самой частой причиной поясничной боли, причем боль может быть невыносимой, но именно триггеры остаются не диагностируемыми чаще всего. Острая боль миофасциальной природы (то есть боль триггерных точек) может длиться от нескольких часов до нескольких лет.
Люди, как правило, сообщают о постоянной стойкой нечетко локализованной боли, которая может простреливать при малейшем движении в пояснице или даже попытке ее напрячь (допустим, чтобы перевернуться в кровати).
- Боль проявляется вне зависимости от положения, человек может стоять, сидеть или лежать. Как пациенты, так и врачи зачастую не понимают, насколько выраженными и сильными могут быть триггерные боли в квадратной мышце пояснице, по интенсивности они сопоставимы с болью перелома кости, то есть крайне нестерпимые.
- Очень ограничено движение и походка, человек ходит «как хрустальная ваза», боится лишний раз резко пошевелиться.
- Несмотря на то, что наклон вперед осуществляется преимущественно за счет растяжения мышц задней поверхности бедра, при триггерах в КМП наклон вперед очень затруднен. При наклоне, чтобы удержать туловище, напрягаются квадратные мышцы с двух сторон.
- Затруднено поднятие со стула и повороты и наклоны в сторону. Часто пациенты боятся покашлять или чихнуть, так как это вызывает сильнейшие прострелы в пояснице.
Важно дифференцировать острую активацию триггеров и хроническое их течение. При острой активации боли очень сильные и острые, которые могут отдавать в район ягодицы и крестца. При хроническом течении — боли будут потихоньку нарастать от еле заметных и ощущения «усталости поясницы», до ощущения стойкой диффузной боли.
Еще одним частым признаком поражения КПМ будет такой момент: после длительно сидения (обычно в машине) человек встает и долго не может разогнуть поясницу, на это уходит до нескольких минут, поясница «как-бы дубеет», становится очень неэластичной и негибкой.
Какие симптомы дает квадратная мышца поясницы
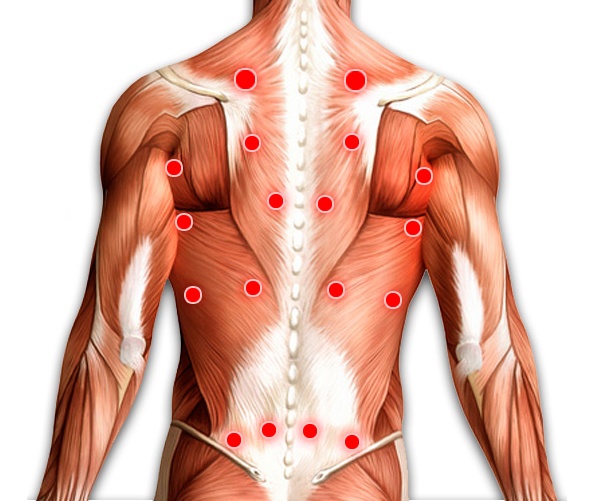
4 триггерные точки квадратной мышцы поясницы
Квадратная мышца поясницы может быть поражена 4 триггерными точками, каждая из которых отдает боль в немного разные места на пояснице и ягодице.
Выделяют 2 поверхностные триггерные точки, которые легко диагностируются путем пальпации даже на крупных пациентах. Еще два триггера расположены более глубоко и ближе к позвоночнику. Их диагностика и пальпация труднодоступна даже на людях худощавого телосложения.
Поверхностные триггеры квадратной мышцы поясницы расположены:
- сразу под 12 ребром, немного вбок от остистого отростка 2-го позвонка.
- второй триггер над гребнем подвздошной кости и находить его лучше при положении пациента на боку.
Глубокие триггеры в КМП расположены:
- на остистом отростке 3-го поясничного позвонка (проще его прощупать сверху со стороны спины, при условии, что вышележащие мышцы мягкие и эластичные)
- в сочленении между остистым отростком 5-го позвонка, над крестцово-подвздошным суставом.
Нужно сказать, что триггеры в квадратной мышце могут быть очень стойкими к лечению и требуется разнообразие методов лечения, для их полной инактивации.
4 триггерные точки квадратной мышцы поясницы
Причины формирования и активации триггеров в квадратной мышцы поясницы
Почему активируются триггеры в КМП? Основной и самой главной причиной является — длительная мышечная перегрузка мышцы, так как она постоянно находится в нагрузке. Квадратная мышца поясницы является одной из мышц мишеней.
- Сначала появляется ощущение усталости после длительного нахождения в положении сидя. Говоря длительно мы имеем ввиду годами. Потом поясница начинает уставать к концу дня, потом к середине дня, если проводить весь день сидя за компьютером или за рулем. Потом спина начинает поднывать и в итоге болеть.
- Вторая причина — укорочение мышц задней поверхности бедра. Триггеры в мышцах сгибателях голени укорачивают мышцы, а мышцы за собой подворачивают кости таза под себя и поясничный лордоз выпрямляется. Это ведет к еще большей перегрузке квадратных мышц поясницы, а следовательно и усугубление триггеров.
- Иногда, вследствие обездвиженности (допустим из-за блоков суставов поясничного отдела или механического повреждения тканей) могут появиться вторичные триггеры в КМП.
Тем не менее, важно понимать, что формирование триггеров — это первый этап формирования хронической боли в пояснице. И только потом, триггеры могут быть дополнены другими видами болей.
Почему появляются триггеры в квадратной мышце поясницы
Синдром квадратной мышцы поясницы
Многие специалисты говорят «синдром квадратной мышцы поясницы», но не раскрывают это понятие. Многие ошибочно подразумевают спазм этой мышцы. Заблуждение состоит в том, что они думают что спазм и триггер — это НЕ одно и тоже. На деле это неверное умозаключение.
Отличие спазма от триггера заключается в том, что при спазме есть сигнал от нервной системы, то есть присутствует импульс на мышцу на сокращение и мышца непроизвольно сокращается. При триггерах этого импульса нет, и триггер есть в мышце без внешнего сигнала от ЦНС.
То есть, если прекратить этот сигнал, то спазм пройдет моментально. Однако триггер от этого не инактивируется. Триггеру в квадратной мышце поясницы требуется специальное лечение, которое мы сейчас рассмотрим.
Что называют синдромом квадратной мышцы поясницы
Массаж триггеров в квадратной мышцы поясницы
Алгоритм массажа триггерных точек в квадратной мышце поясницы нужно начинать с более поверхностных мышц:
- Сначала массажируйте длиннейшие, многораздельные и подвздошно-реберные мышцы до значительного их размягчения. На это может уйти 2-4 сеанса миопрессуры или миофасциального массажа. Спустя несколько сеансов переходите на триггеры в КПМ.
- Массаж лучше проводить большим пальцем руки с отягощением второго большо пальца другой руки, а 4 пальца касаются поясницы с другой стороны.
- Чередуйте точечное разминание малой амплитуды с глубокими проглаживающими движениями. Ощущение боли при массаже может быть очень сильным, и это будет верным подходом в лечении.
- Однако перед массажем важно показать пациенту боль именно триггерных точек (по характеру боли на триггерных точках на других мышцах). Более режущая боль скорее будет не триггерной, а болью другого вида.
После нескольких сеансов проведенных руками — можно подключать массажные приспособления, для того чтобы лучше дотянуться до глубоких триггеров.
Массаж квадратной мышцы поясницы
Как лечить квадратную мышцу поясницы
Какими еще методами можно лечить квадратную мышцу поясницы от триггерных точек:
1) фокусированная ударно волновая терапия на триггерные точки
2) миопрессура или миотерапия
3) влажное прогревание (как вспомогательный метод)
4) Пост-изометрическая релаксация КМП
Для наибольшего терапевтического эффекта лечения рекомендуется комбинировать эти методы лечения.
Как лечить квадратную мышцу поясницы
Сколиоз и сколиотическая осанка из-за квадратной мышцы поясницы
Сколиоз в поясничном отделе, а точнее сколиотическая осанка может быть вызван укорочением квадратной мышцы поясницы. Триггеры сжимают мышцу, а мышца в свою очередь притягивает 12е ребро и подвздошную кость друг к другу, формируя при это сколиотическую дугу в пояснице. Причем выпуклая часть сколиоза находится со стороны не пораженной (или менее пораженной) мышцы.
Важно отметить, что сколиоза может быть два вида:
- 1) функциональный (вследствие несбалансированного напряжения мышц
- 2) структурный (когда кости асимметричны)
Часто бывает и комбинация этих двух видов, то есть сразу есть легкая асимметрия костей и поражение триггерами одной половины.
Если лечить триггеры и вернуть анатомический объем движения квадратной мышце поясницы, то сколиоз может значительно или полностью пройти. Особенно если этот сколиоз появился не в детстве, а человека как-то «перекосило» моментально.
Сколиоз из-за квадратной мышцы поясницы
Поражение КПС от квадратной мышцы поясницы
Помимо изменения осанки, квадратная мышца поясницы может сместить подвздошную кость кверху и привести к функциональному блоку крестцово-подвздошного сустава.
Обычно проверяется это так:
- пациент лежит на животе в расслабленном состоянии.
- Врач надавливает толчковыми ритмичными движениями с упором в гребни подвздошных костей.
- При блоке КПС может отмечаться ощущение упругого барьера. Ощущение того, что сустав «хочет хрустнуть». хотя легко это спутать с состоянием триггерных точек в крестцово-подвздошно связке.
Даже при наличии истинного блока КПС все равно нужно лечить триггерные точки, а не проводить мобилизацию сустава, так как проблема с суставом появилась, как осложнение триггеров и триггеры подлежат лечению в первую очередь. А если инактивировать ТТ, то скорее всего и функциональный блок пройдет самостоятельно и не потребует мануальной мобилизации.
Блок КПС из-за квадратной мышцы поясницы
Растяжка квадратной мышцы поясницы
Так как квадратная мышца поясницы анатомически достаточно сложная, то и растяжение ее должно проводиться во всех трех направлениях волокон. Поэтому после проведения обкалывания и разминания триггерных точек в этой мышце нужно провести 3 упражнения на растяжение мышечных волокон:
- 1) скручивание в поясничном отделе. Можно лечь на спину, согнуть ноги в коленях и перекинуть одну ногу через другую (как бы положить одну ногу на вторую). руки расположить «по шву» на полу или развести в стороны. Медленно начинайте скручивать поясницу, в сторону верхней ноги (допустим правая нога сверху, и коленом правой ноги стремимся достать пола с левой стороны). При данной позиции растягивается и квадратная мышца поясницы и крестцово-подвздошная связка и ягодичные мышцы. Напомним, что важно растягивать мышцы-синергисты КМП.
- 2) Упражнение на сгибание в поясничном отделе позвоночника. Начнем с более легкой растяжки, которую в последствии можно будет усложнить. Садитесь на стул или скамью, чтобы ноги в тазобедренном суставе были под 90 градусов. Наклоняйте голову вперед и неторопливо скгругляйте грудной, а затем и поясничный отдел. Вместе с квадратной мышцей поясницы также растягиваются и многораздельные, подвздошно-реберные и длиннейшие мышцы спины. Чтобы усложнить это упражнение, садитесь не на стул, а на пол и полностью разгибайте ноги в коленных суставах. Вместе со спиной тогда будут растягиваться и мышцы задней поверхности бедра.
- 3) Боковые наклоны. Могут выполняться стоя (легкий уровень) или сидя на полу (продвинутый уровень). Сядьте на ягодицы, одну ногу вытяните в сторону, вторую ногу согните в колене и пятку подведите к промежности. Вытягивается квадратная мышца поясницы со стороны согнутой ноги. Рукой тянитесь через голову к пальцам вытянутой ноги, сосредотачивайтесь на ощущениях вытяжения поясницы.
Каждое упражнение повторяйте по 2-3 раза на каждую сторону. Избегайте колющей и режущей боли. Вы должны чувствовать натяжение и, в идеале, расслабление после проведения растяжки.
растяжка квадратной мышцы поясницы
Как укрепить квадратную мышцу поясницы
Переходить к укреплению квадратной мышцы поясницы можно только после того, как вы проводили лечебные сеансы на инактивацию триггеров. Если начать укреплять мышцу с триггерами, то это может усугубить боли, так как триггеры могут активироваться на мышечную перегрузку.
Тем не менее, чтобы мышца стала более толерантной к нагрузке рекомендуется ее укрепление.
Ложитесь на пол, полностью вытягивайте ноги. Упритесь ладонями в гребни подвздошной кости. На выдохе, тянитесь пяткой вниз, при этом акцент делайте на вытяжении именно поясничной области. Важно, чтобы усилить вытяжение — сжимайте противоположную квадратную мышцу, а рукой помогайте отводить таз противоположной стороны. Каждое движение фиксируйте на 2-3 секунды и проделывайте эту растяжку в противоположную сторону. Повторите по 20 раз на выдохе для каждой стороны.
Полезный совет — чтобы лучше растягивать мышцы, лучше их прогреть в горячем душе минут 8-10 перед выполнением растяжек, если вы делаете это дома. Еще более эффективным будет самостоятельное разминание квадратных мышц поясницы на массажных роллах перед растяжкой.
Как укрепить квадратную мышцу поясницы
Профилактика болей в квадратной мышце поясницы
Так как квадратная мышца поясницы является мышцей мишенью, то почти они (они обе) подвержены быстрому и повторному формированию миофасциальных триггерных точек в них. То есть, после полного лечения и инактивации триггеров, они, вероятнее всего, будут формироваться снова. Чтобы предупредить активацию триггеров, а следовательно и боли в пояснице, лучше проводить предупреждающие мероприятия.
- Во-первых, если вы длительное время проводите сидя (за рулем или в офисе), то вставайте и немного разминайте и растягивайте поясницу хотя бы 1 раз в час. Сделайте себе это за правило. Если вы много ездите, то старайтесь выходить из машины почаще и тоже делайте разминку поясничного отдела. Многие офисы переходят на стоячий формат работы, так квадратная мышца поясницы напрягается гораздо меньше.
- При подъеме тяжестей с пола, рекомендуется выполнять подьем за счет мышц ног, а не за счет разгибания поясницы, носите удерживающий корсет.
- Обязательно проводите самомассаж поясницы, мышц синергистов — ягодичной области и мышц задней поверхности бедра и живот с подвздошно-поясничной мышцей. Эти группы мышц усиливают проявление миофасциальных триггеров в пояснице.
- Проводите самостоятельные упражнения на растяжку и прогревания. Изучайте информацию по миофасциальному болевому синдрому и никогда не бойтесь остеохондроза, грыжи межпозвоночного диска и болей в спине.
самомассаж квадратной мышцы поясницы
Еще полезные материалы по лечению болей в спине
Триггерные точки

Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 9 июня, 2018
Обновлено: 27 декабря, 2022
Это места на теле, которые причиняют дискомфорт сами по себе, а при физическом воздействии становятся источником острой боли. Появление триггерных точек на теле свидетельствует о развитии патологии со стороны нервной, связочной или мышечных тканей.
Триггерные точки способны возникать практически во всех мышечных тканях. Характерно их появление в следующих отделах тела:
- мышцы туловища;
- шейный отдел позвоночника;
- мускулатура плечевого пояса;
- тазобедренная область.
Появление триггерных точек приводит к нарушению деятельности мышечных тканей. Вне зависимости от того, беспокоят они или нет в покое.
Диагностику и лечение пациентов, страдающих от патологии нервной, мышечной системы и позвоночника с триггерными точками, можно получить в Клинике Восстановительной неврологии.
Причины появления триггерных точек
Поводов для формирования участка болевой гиперчувствительности хватает. Типичный для текущего времени – малоподвижный образ жизни.
Также болевые точки «любят» людей, у которых специфика работы предполагает однотипность движений, неравномерный ритм выполнения рабочих операций. Следующий момент – хронические микротравмы и острые более или менее обширные травмы. Ещё одной из причин появления триггерных точек может послужить обострение хронических заболеваний.
Симптомы и клинические проявления
Триггерные точки, по особенностям течения, бывают двух типов:
- Активные, характеризуются резкой, возникающей спонтанно болью.
- Латентные, заявляющие о себе при физическом воздействии.
Активные триггерные точки проявляются, главным образом, в среднем возрасте. Латентные характерны для людей пожилого, преклонного возраста.
Как активные, так и латентные точки вызывают спазм, слабость и укорочение поражённых мышц. При механическом воздействии возникает ещё большее непроизвольное сокращение поражённых мышечных групп.
Болезненность, которая возникает при пальпации (касании) триггерных точек, также распределяется по нескольким вариантам:
- Специфическая боль, имеющая ярко выраженный «рисунок», не похожая ни на одну другую боль.
- Боль, сосредоточенная непосредственно в триггерной точке.
- Боль в поражённой мышечной ткани, распространяющаяся по ходу волокон.
- Пульсирующая, непостоянная боль, носит не систематический характер.
- Боль, возникающая либо только в покое, либо в процессе движения.
Диагностика
Медицина XXI века способна диагностировать появление триггерных точек уже на начальной стадии их образования.
Изменения непосредственно в ткани выявляются методом электронной микроскопии биоптата. Как правило, обнаруживаются аномалии фибрилл поперечнополосатой мускулатуры. Также отмечаются нарушения со стороны митохондрий.
Биохимический анализ выявляет в зоне триггерных точек завышенную концентрацию биологически активных веществ – гистамина, гепарина и других медиаторов.
По мнению неврологов, высокая концентрация биологически активных веществ вызывается отдельной патологией. Такой, как миогенная ишемическая болезнь и расстройство микроциркуляции, что, как следствие, приводит к аномальной проницаемости капилляров.
Ещё одной распространённой теорией происхождения триггерных точек, считается концепция Д. Г. Симонса. Она утверждает, что при внутренних повреждениях мышечных волокон в области повреждения увеличивается концентрация ионов кальция, которые вызывают сокращение и уплотнение повреждённого мышечного волокна. В зону травмы поступает избыточное количество тромбоцитов, которые и будут являться источником спастических явлений.
Лечение
Существует несколько методов лечения сформированных триггерных точек. В частности – вызванных остеохондрозом, радикулитом. Методики сложные, многокомпонентные:
- Отдельные варианты мануальной терапии. Данный способ можно применять как самому, так и обратиться за помощью к доктору-мануальщику.
- Метод локального охлаждения быстроиспаряющимися аэрозолями.
- Уколы в триггерную точку сухой иглой.
- Введение в триггерную точку специальных медикаментозных препаратов с целью разрушения в ней болевых рецепторов.
- Медикаментозное лечение с применением таблеток (болеутоляющего). Но данный метод лечения не приносит особого эффекта в случаях нерегулярного применения такого способа.
- Разнообразные виды физиотерапевтического лечения.
Последовательный, долгосрочный подход лечения, основывается на двух этапах. Первый – снять боль, дать расслабиться патологически спазмированной мышце. Второй этап – устранение собственно болевой точки.
Что касается профилактики появления триггерных точек, то кроме адекватной физической активности, медики предложить пока что ничего не могут. К сожалению, физкультура также не всегда позволяет избежать появления остроболезненного участка.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Записаться к специалисту
×
Триггерные точки
Миофасциальная триггерная точка
Занимаетесь ли вы профессионально тяжелой атлетикой или сидите за компьютером по 8 часов в день – у вас может возникнуть склонность к появлению надоедливых узлов в спине. Эти узлы, известные в медицине как “триггерные зоны” образуются в тех случаях, когда мышечные волокна не в состоянии расслабиться.
Понятие “триггерная точка” было введёно в 1942 году доктором Janet G.Travell. Главным нововведением в её работах была концепция миофасциального болевого синдрома, который описывается, как фокус сверхраздражимости в мышце, который способен сильно влиять на функции ЦНС (центральная нервная система). По определению Джанет Тревел, миофасциальный болевой синдром – это боль и/или вегетативные симптомы, отраженные из активных миофасциальных триггерных точек, с проявлением дисфункции.
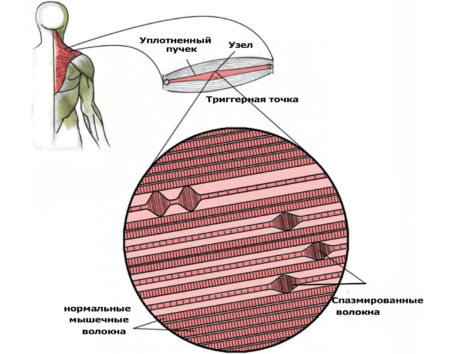
Триггерная точка (ТТ) – область сверхраждражимости ткани диаметром в несколько миллиметров, болезненная при сдавливании. Эти точки, ощущаемые, как горошины в толще мышц, укорачивают мышечные волокна, частью которых являются.
Образование триггерных точек объясняют с позиции воздействия излишней нагрузки на мышцу. Для малейшего движения необходимо сокращение миллионов саркомеров. Под влиянием избыточной стимуляции саркомеров, когда они не способны выйти из сокращенного состояния, и появляется триггерная точка – узел в мышечном волокне, состоящий из массы саркомеров в состоянии постоянного сокращения. Кровоток в близлежащем к триггерной точке участке практически приостанавливается. Наступающее кислородное голодание и накопление продуктов распада раздражают триггерную точку, и она отвечает сигналами боли.
При этом из-за сжатия одного сегмента мышечного волокна другие его сегменты находятся в состоянии растяжения. В результате мышечное волокно становится тугим и малоподвижным, что негативно влияет на диапазон движений. Триггерные точки мешают мышце расслабиться, в результате чего она быстро устает, медленно восстанавливается после напряжения и подвергается излишним сокращениям во время работы. Триггерные точки лишают мышцу эластичности до такой степени, что она изменяет натяжение фасциальных цепей, что отражается и на других мышцах, а также ограничивает подвижность суставов.
Определение. Миофасциальный болевой синдром и триггерные точки.
Анатомия. Миофасциальный синдром и триггерные точки.
Симптомы. Миофасциальный синдром и триггерные точки.
Причины. Миофасциальный болевой синдром и триггерные точки.
Симптомы триггерных точек
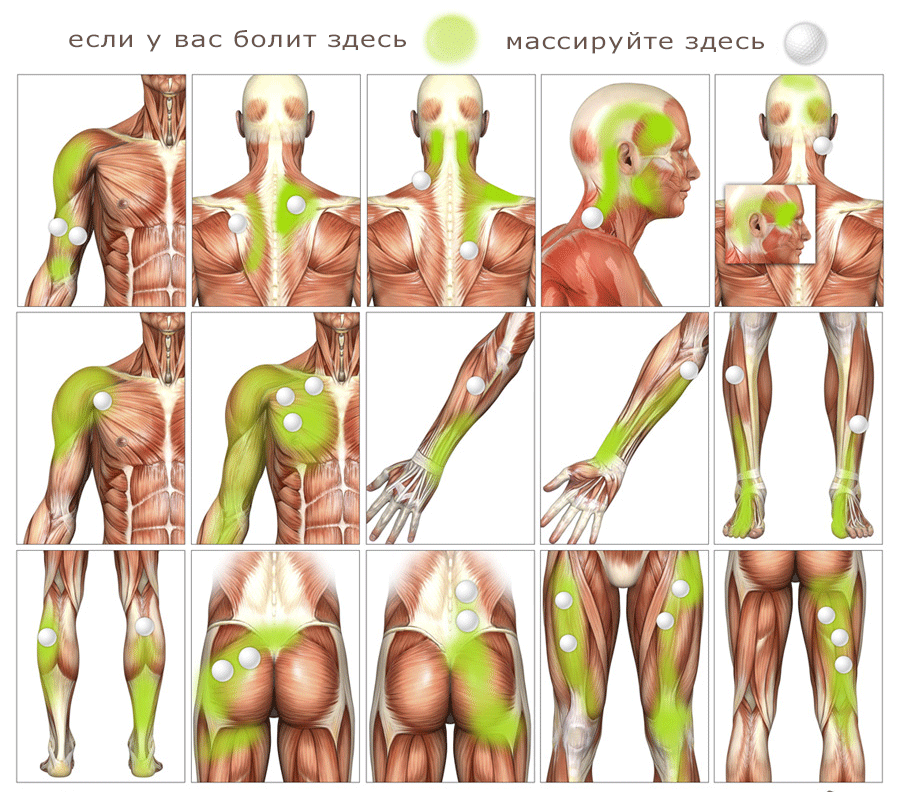
Одним из симптомов триггерных точек является отраженная боль. Характеризуется тем, что триггерные точки, вызвавшие боль, могут находится в очень отдаленных от болевых зон участках тела.
Боль, отраженная от миофасциальных ТТ, обычно носит тупой и продолжительный характер; часто она ощущается в глубине тканей; ее интенсивность варьируется от ощущения некоторого дискомфорта до жестоких и мучительных болей. Она может возникать в покое или только при движениях.
Обычно отраженная боль может быть вызвана или усилена нажатием пальцем на ТТ или пенетрацией ТТ инъекционной иглой. Чем чувствительнее ТТ, тем более интенсивна и устойчива отраженная ею боль и более обширно ее распределение.
При синдроме миофасциальной ТТ боль редко отражается в полностью симметричные участки на обеих сторонах тела.
Отражённая миофасциальная боль бывает такой же нестерпимой и интенсивной, как и боль, вызванная другими причинами. Уровень её больше зависит от того, насколько раздражена триггерная точка, чем от размера самой мышцы. Пусковые (триггерные) точки в самой крошечной мышце могут заставить вас мучиться от боли.
-
головная боль от напряжения
-
боль в боковых пазухах нос
-
боль в шее, не дающая повернуть голову
-
нестерпимая колика в боку при быстром беге
-
воспалённые ноги и лодыжки
-
длительная боль в желудке, изжога или боль, которая воспринимается как язвенная, может иметь своим источником пусковые точки в мышцах живота
-
болезненность в пояснице может возникать под воздействием триггерных точек в странных местах, например в ягодицах, мышцах живота или даже икроножной области
-
тупая боль в спине ниже лопаток усиливающаяся при глубоком вдохе, также может оказаться признаком присутствия ТТ в мышцах живота
Многие симптомы, которые, как кажется, имеют внутренний характер, на самом деле возникают под влиянием триггерных точек во внешних мышцах.
Компрессия сосудов и нервов.
Сократившиеся и увеличенные мышцы часто сдавливают соседние нервы. Компрессия нерва может исказить проходящие по нему сигналы, создавая анормальные ощущения — онемение, покалывание, жжение и гиперчувствительность на участке, обслуживаемом этим нервом… Врачи склонны называть такое состояние «периферической нейропатией», что может привести к неверному лечению вплоть до хирургического вмешательства.
Мышца в которой есть ТТ, может замедлять кровоток в артерии, и тогда в отдалённой части тела возникает ощущение холода.
Находясь в икроножной (камбаловидной) мышце ТТ мешает венозному оттоку, отсюда опухает лодыжка или ступня.
Аналогично ТТ в передней лестничной мышце шеи проявляются в опухании запястья и кисти руки”.
ТТ влияют на диапазон движений, поскольку мышцы, в которых они имеются, становятся твёрже и короче. ТТ нарушают восприятие веса, становятся причиной головокружения и потери равновесия и координации. Вы начинаете спотыкаться, неуверенно идти и неожиданно роняете предметы из рук. Врачи начинают говорить о неврологии.
Если болит шея, вы стараетесь не поворачивать голову, если спина — не перегибаться — это называется «ограждающим поведением». Такое поведение заставляет другие мышцы-помощники взять на себя несвойственную им работу, они испытывают стресс и скоро в них образуется букет ТТ и может пострадать целая конечность или даже сторона тела. То, что было нежеланием двигаться, превращается в невозможность двигаться.
Неестественное искривление шеи или «вдовий горб» – в тесной связи между лестничными и грудными мышцами. Сколиоз и другие искривления позвоночника предполагают задуматься о наличии ТТ. Хронически неправильная осанка, особенно с вдвинутой вперёд головой или бёдрами, не поддаётся коррекции, если не заняться ТТ. Укороченная на первый взгляд нога может быть ни чем иным как просто комплексом длительно существующих ТТ, поднимающих эту часть тела.»
Нелеченные миофасциальные симптомы, продолжающиеся месяцы и годы могут на самом деле испортить настроение. Хроническая боль — известная причина депрессии, особенно, если вам говорят, что её невозможно устранить. Чувство безнадёжности, удерживающее от позитивных действий для борьбы с ТТ, может образовать порочный круг. Бессонница и хроническая усталость — другие очень распространённые симптомы ТТ.
«УЗНАТЬ, ЧЕМ ОБЪЯСНЯЮТСЯ ЭТИ СИМПТОМЫ — ПУСКОВЫМИ ТОЧКАМИ ИЛИ БОЛЕЕ СЕРЬЁЗНЫМИ ПРИЧИНАМИ, – НЕВОЗМОЖНО, ПОКА НЕ ЛИКВИДИРОВАНЫ АКТИВНЫЕ ПУСКОВЫЕ ТОЧКИ. ДИАГНОЗ БЫВАЕТ БОЛЕЕ ПРАВИЛЬНЫМ, ЕСЛИ ВРАЧ ЗНАЕТ О ПУСКОВЫХ ТОЧКАХ, УМЕЕТ ЛЕЧИТЬ ПОРАЖЁННЫЕ ИМИ МЫШЦЫ ИЛИ ИСКЛЮЧИТЬ ИХ КАК ПРИЧИНУ СИМПТОМОВ.» Клэр Дэвис.
Массаж триггерных точек
Введение в триггерные точки.
Известно несколько способов дезактивации триггерных точек. Это, например, применение медикаментозной терапии (таблеток и уколов) или проведение специальных процедур, которые сложны в исполнении и могут выполняться только квалифицированными врачами (лазеро-, фото-, и ваккумтеррапия).
Существует простой и очень эффективный метод. Это метод глубокого точечного воздействия.
Эти правила определяют основные массажные движения, которые следует применять одинаково на всем теле. Массаж одной пусковой точки должен быть относительно коротким, не более 15-20 секунд. После этого следует остановиться и двигаться дальше. Это и есть лечение. Более долгого воздействия нет необходимости, это может стать контрпродуктивным.
Эти крошечные затраты времени не будут помехой в расписании ваших повседневных занятий, но если вы не потратите этого времени на массаж, вы будете разочарованы.
Основное правило медицины говорит: нужно только создать условия, которые способствуют излечению. Само тело выступает в роли врачевателя. Вы должны верить, что естественные процессы, происходящие в вашем организме, делают свое дело со всей ответственностью.
Под влиянием нетерпения вы можете поддаться искушению, сразу уничтожить триггерную точку. Это нормальное желание, но не лучший вид терапии. Никогда не пытайтесь разгладить триггерные точки насильственно. При каждодневном лечении в соответствии с приведенными ниже правилами они разгладятся сами. Вас удивит успех этой простой систематической работы. Неудачи в лечении обычно являются следствием слишком агрессивных действий или неверного выбора места.
-
Используйте глубокое поглаживание, а не статичное надавливание.
-
Выполняйте короткие, повторные движения.
-
Выполняйте массажные движения только в одном направлении.
-
Выполняйте каждое движение медленно.
-
Добивайтесь, чтобы боль находилась на уровне семь на шкале от одного до десяти.
-
Ограничьте массаж 6-12 движениями на каждую пусковую точку.
-
Работайте над пусковой точкой от трех до шести раз в день.
-
Если облегчения не наступило, возможно, вы неправильно выбрали место.
Массаж на неправильно выбранном месте может доставлять удовольствие, но для облегчения боли он бесполезен. Вы не сможете победить боль, если не проследите, где находится её источник. Как правило, пусковые точки хорошо отвечают на массаж и улучшение наступает быстро. Иллюстрации расположения отраженной боли для каждой мышцы – ключ к обнаружению пусковых точек.
Некоторым людям трудно постигнуть суть массажа пусковых точек. Если вам сложно отыскать точки или вы плохо владеете массажными инструментами или методами, возможно, следует обратиться за несколькими сеансами к профессиональному массажисту, который хорошо знает пусковые точки.
Заголовок
Page load link
Go to Top
Триггерный точки или на крючке боли
Триггер от англ. trigger — спусковой крючок, защёлка — элемент, приводящий нечто в действие.
Заказать консультацию
Что такое триггерная точка — объясним на пальцах, точнее — на мышцах.
Триггерная точка — это пучок слипшихся волокон в мышце, в которых происходят застойные явления, которые и вызывают боль.
Триггерные точки в мышцах — это самая распространенная патология в мире. Патология имеет невоспалительный характер, поэтому противовоспалительные препараты здесь не помогут.
Как бы ни упрощал жизнь поход в аптеку, проблему придётся искать глубже. И решать её.
Триггеры могут сформироваться в любой скелетной мышце и могут существовать годами.
Как бы организм не исцелял сам себя, триггерный точки не проходят самостоятельно, а просто переходят в латентную форму — продолжают существовать, но перестают излучать боль. На какое-то время…
Например, после травмы — механического повреждения тканей — растяжения, перелома, ушиба, надрыва мышцы — начинается процесс воспаления и, как правило, обездвиживание сегмента.
С вероятностью 100% в этой мышце появится триггерная точка.
Однако, самой частой причиной формирования и активации миофасциальных триггеров является мышечное перенапряжение.
Перегрузка мышц может быть разовой — человека “прихватило”, когда неловко поднял, например, аккумулятор из машины.
Или хроническая — длительное обездвиживание — сидячая, стоячая работа. Например, дальнобойщики на водительском кресле. Мышцы задней поверхности бедра очень подвержены формированию триггеров и при длительном сидении также комбинируется с пережатием мышц.
Или парикмахеры, стоящие на ногах и постоянно держащие руки поднятыми.
Мышцы хронически перегружаются, чтобы поддерживать нас в вертикальном положении. Часто страдает не только поясница, но и шея и грудной отдел.
Люди могут получить триггеры в мышцах когда подскальзываются и пытаются удержать равновесие, совершая неловкие и нетипичные резкие движения.
При любой из этих причин, мышцы привыкают к укороченному состоянию и остаются в этом положении.
Однако, следует отличать процессы формирования триггреных точек и процессы их активации!
Симптомы триггерных точек
Конечно, триггерные точки излучают боль. Боль может быть либо постоянная, это когда триггерная точка в активном состоянии, либо боль может утихнуть, под действием защитных механизмов организма.
Во-вторых ограничение подвижности, так как мышца не может полностью растянуться, в виду слипшихся волокон. Люди ошибочно говорят, что у них короткие связки и тугие мышцы.
На самом деле это именно патология и именно триггеры не дают мышцам полностью растянуться до анатомически здоровой длины.
Это в свою очередь ведет к изменению двигательного стереотипа. Так как если мышцу с триггером пытаться тянуть, то это ведет к болевому синдрому и человек все менее охотно выполняет те действия, которые ведут к боли, так и формируется нарушение двигательного стереотипа.
Триггерные точки не излечиваются самостоятельно и в мышцах могут существовать даже десятилетиями.
И в любой момент могут перейти в активное состояние под действием провоцирующих факторов — какое-либо внешнее воздействие может активировать боль из триггерных точек.
Феномен триггерных точек, и достаточно серьезная опасность, заключается в зоне отраженной боли — боль может возникать на расстоянии 30 см от источника боли.
Феномен отраженной боли до конца не описан, но считается, что болевые ощущения могут передаваться по фасциям.
Триггер в мышце бедра может давать отраженную боль в колено и врач будет искать причину боли именно в колене.
При источнике боли в запястье боль может иррадиировать из триггерной точки в предплечье или даже плече.
Триггеры в поясничной мышце, которая находится глубоко в животе, могут давать отраженную боль в промежность и больной попадает к урологу или гинекологу, которые не смогут найти истинных причин болей.
Как следствие — неправильно поставленные диагнозы и нерезультативное лечение.
А так же в зоне отраженной боли от одной триггерной точки, могут сформироваться новые триггеры.
На сегодняшний день одним из результативных методов лечения миофасциальных триггерных точек является ударно-волновая терапия — это физиотерапевтический метод, в основе которого лежит воздействие ультразвуковой ударной волной на область триггерной точки.
Однако, как диагностировать триггерные точки?
Самый простой и верный способ — это пальпация — взять и нащупать триггеры пальцами.
Не все триггеры получится нащупать быстро, а некоторые и не получится найти вовсе. Но это не значит, что иъх нет…
Конечно, существуют более точные методы диагностики. Например, УЗИ или диагностика тепловизором. На поверхности кожи, под которой находится триггер, отличается от условно здоровой.
Миофасциальные триггерные точки можно условно разделить на 4 категории по степени тяжести. Степень тяжести определяет какое количество сеансов потребуется для мышцы, чтобы ее полностью восстановить. Причем по мере проведения лечения состояние мышц будет постепенно улучшаться, и мышцы будут переходить от более тяжелой стадии к легкой и до полного выздоровления.
Обычно степень тяжести зависит от давности существования триггеров и от степени нагрузки на мышцу при ежедневной активности.
В первую очередь страдает поясница — мы сидим и держим тело этой группой мышц; шея — мы сидим, вытянув голову вперед и мышцы шеи перенапряжены; ягодицы — мы сидим именно на них и там имеет место ишемия мышечной ткани, что ведет к формированию триггеров.
4 степени тяжести триггерных точек
Третья степень тяжести ТТ — тяжелая
При глубоком разминании (воздействии на триггер) пораженной мышцы присутствует как локальная сильная боль, так и боль, отдающая в другое место.
Допустим, при массаже шеи сзади стреляет в затылок; при массаже шеи спереди стреляет в ухо или глаз; из под лопатки стреляет в локоть
Третья степень тяжести триггеров встречается часто, практически у каждого.
Вторая степень тяжести триггерной точки — средняя — самая распространенная степень тяжести. При глубоком и сильном разминании триггера появляется сильная боль, но только локально, в отличие от третьей степени.
Как правило все латентные и активные триггеры имеют эту степень тяжести.
Первая степень тяжести — легкая
При глубоком разминании триггерных точек первой степени тяжести чувствуется умеренно-сильная боль в зоне. У среднестатистического пациента с болью в спине (шее, ягодицах, ногах) практически всегда встречаются триггерные точки первых трех степеней тяжести.
Самая тяжелая степень — четвертая — миофиброз — практически полная дистрофия мышцы.
Профилактика триггерных точек
К профилактическим мерам по формированию и активации триггерных точек мы рекомендуем хотя бы изредка проводить ЛФК, направленное на растяжение «забитых и уставших» мышц. То что мы называем «забитостью» — на самом деле является патологией. И превентивной мерой — является растягивание мышц.
Важно вернуть анатомический объем движения этим мышцам. Для этого следует выбрать «мышцы-мишени», которые наиболее подвержены перенапряжению именно в вашем случае.
Мы всегда говорим: лечим позвоночник — лечим мышцы. Потому что спазмированные околопозвоночные мышцы — причина 92% всех “неполадок” в спине.
Например, методика Cordus&Sacrus основана на четырех принципах классической мануальной терапии позвоночника:
- релаксация
- растяжение
- мобилизация
- стабилизация
Первым делом, нужно избавиться от спазма мышц.
Самый эффективный способ расслабить мышцы – это воздействовать на сенсоры, отвечающие за расслабление. Они называются проприорецепторы. При их активации мышцы начинают отдыхать. Воздействие должно быть локальным и прямым (условно, надавить на место).
Также оно должно быть достаточно глубоким (24-28 мм), так как околопозвоночные мышцы расположены глубоко. Один сеанс такого воздействия кардинально ситуацию не изменит, но несколько недель занятий начнут давать эффект.
Третий этап в лечении – это мягкое вытяжение позвоночника. Аппараты Cordus и Sacrus плавно погружают свои анатомические вершины в мышцу под влиянием собственного веса человека. Организм сам регулирует допустимое для него давление. Отсюда естественность и безопасность.
Глубина погружения — до 28 мм — именно там находятся околопозвоночные мышцы.
После снятия спазма — расслабления — нервным центром мышца «перезагружается»: расслабляется, растягивается, в ней восстанавливается кровоток и подвижность. А расслабленная восстановленная мышца — здоровая мышца.
Методика Cordus&Sacrus за 3-5 занятий обеспечит комфорт мышцам.
Мы и видео подготовили специально для вас — https://www.youtube.com/watch?v=yaa4_APORVU
Хорошая превентивная мера от формирования триггерных точек, не так ли?
Миофасциальные болевые синдромы, локализованные в области спины
На поликлиническом приеме пациенты с болью в спине составляют от 30% до 50% больных в зависимости от специализации врача. Этиология и механизмы формирования боли в спине крайне вариабельны. Можно выделить, как минимум, четыре наиболее значимых фактора, приводящих к боли:
- структурные изменения хрящевой ткани (патология межпозвонковых дисков, дегенеративные артриты);
- хроническая мышечная дисфункция (напряжение, спазм);
- поражение нервного волокна в первую очередь за счет компрессии (грыжа диска, остеофит, стеноз спинномозгового канала);
- психологические факторы, обуславливающие сложные компоненты психосоциальной дисфункции.
У большинства пациентов болевой синдром обусловлен сочетанием нескольких факторов, являющихся источником первичной боли и/или поддерживающих персистирование боли. Мышечно-связочные нарушения практически облигатно сопровождают боль в спине, а иногда являются первопричиной боли. Они часто остаются нераспознанными, что связано с малой информированностью медицинских специалистов. Наиболее ярко патологию мышечно-связочного аппарата спины отражает болевой миофасциальный синдром (МФС), характеризующийся мышечной дисфункцией и формированием локальных болезненных уплотнений в пораженных мышцах. Приблизительно четверть всех унилатеральных болевых синдромов в области спины обусловлены исключительно МФС.
Как диагностировать миофасциальную боль? Диагностика миофасциальной боли базируется на анамнестических характеристиках боли и клиническом обследовании. Важно определить тип, интенсивность, длительность и локализацию боли, а также факторы, влияющие на интенсивность боли.
Какие факты следует уточнить анамнестически? Особое внимание следует обращать на факты возможной травматизации мышцы. При острых болях важно выяснить, какое движение привело к возникновению боли, и протестировать мышцы, участвующие в данном движении. При постепенном развитии боли важен осмотр хронически перетруждаемых мышц, подвергающихся микротравматизации.
Какое обследование должен провести клиницист? Клиническое обследование обязательно включает оценку пассивных и активных движений и тонуса мышц. Для МФС характерно асимметричное ограничение двигательного паттерна. Неотъемлемой частью диагностики МФС является пальпация мышц и идентификация триггерных точек (ТТ). При исследовании эффекторной мышцы в пределах спазмированных мышечных тяжей пальпируются чрезвычайно чувствительные «узелки», которые называются триггерными точками. Большинство исследователей признают пальпацию основным методом диагностики МФС, при достаточном владении данной техникой возможно идентифицировать от 85–90% ТТ. Наиболее легко обнаруживаются ТТ, локализованные поверхностно или в зоне локализованного спазма. Для более точной идентификации локализации и активности ТТ желательно предварительно расслабить спазмированные, болезненные мышцы. С этой целью может быть использована техника постизометрической релаксации или, при отсутствии специальных навыков, пассивная механическая релаксация. В зависимости от расположения и объема мышцы могут использоваться различные техники пальпации (прямое надавливание на ТТ пальцами, поверхностная пальпация, щипковая пальпация). Для поверхностно расположенных небольших мышц проводится мягкая пальпация кончиками пальцев. Легко доступные мышцы (например, кивательная мышца, верхняя порция трапециевидной мышцы, аддуктор бедра и другие) захватываются между большим и остальными пальцами, и мышечные волокна пропускаются между пальцами (щипковая пальпация). Наконец, глубокая пальпация применяется для глубоко расположенных мышц (ягодичная, грушевидная и другие). Необходимо подождать 2–5 сек после пальцевого давления на ТТ и оценить воспроизводимость отраженной боли. Эффективность метода возрастает при использовании топографических карт излюбленного расположения ТТ в мышцах. Ассоциативные дерматомную сенситизацию и трофическую отечность можно оценить, используя щипковый захват кожи.
Дополнительные методы исследования (электромиография, альгометрия, термография, ультразвуковые методики) играют вспомогательную роль в диагностике МФС, поскольку обладают низкой сенситивностью и специфичностью.
Как клинически оценить триггерную точку? Триггерная точка при пальпации ощущается как четко ограниченная область резкой болезненности. Размер ТТ в среднем варьирует между 2 и 10 мм. Обычно она выявляется вдоль какого-то одного тяжа как максимально болезненная точка. При пальпации активной ТТ наблюдается боль под пальцем исследователя и в привычной болевой зоне (зона отраженной боли). Интенсивность боли часто достигает такой степени, что боль приводит к реакции отторжения (симптом прыжка). Активные триггерные точки могут вызывать также неболевые феномены. Наиболее часто встречаются вегетативные симптомы: локальный спазм сосудов, локальный гипергидроз, пиломоторная активность. Парестезии могут быть эквивалентами болевых феноменов в отраженной зоне.
Общепринятым является выделение активных и латентных миофасциальных ТТ. При активной форме наблюдается постоянная боль, снижение мышечной эластичности и развитие отраженной боли в ответ на прямое давление на ТТ. Интенсивность боли и протяженность болевой зоны зависит, главным образом, от степени возбудимости ТТ. Латентная ТТ демонстрирует те же клинические характеристики, что и активные точки, но значительно менее выраженные. Кроме того, при латентной форме боль скорее индуцированная, чем постоянная. Индуцированная боль обычно локализована в области пораженной мышцы и в отраженной зоне. Некоторые исследователи полагают, что латентные ТТ могут быть связаны с генезом мышечного спазма. Потенциально они могут реорганизоваться в активное состояние.
Кроме того, ТТ могут быть классифицированы на первичные и вторичные. Первичными называются ТТ, которые образуются в результате острой или хронической перегрузки заинтересованной мышцы и чья активность не связана с деятельностью других мышц. Вторичные или сателлитные ТТ — результат механического стресса и/или нейрогенного воспаления благодаря деятельности первичных ТТ. При отсутствии поддерживающих факторов ТТ могут самопроизвольно исчезнуть, если мышца сохраняет состояние покоя в течение нескольких дней. Напротив, негативные факторы, а самое главное, сохранение воздействия первоначального патогенного фактора способствуют формированию вторичных триггеров и увеличению зоны болевого синдрома.
Таким образом, основными клиническими маркерами МФС, обобщающими клиническую картину, являются:
- локальная или региональная боль, ограничивающая объем движений;
- пальпаторное определение гипертонуса в пораженной мышце с участками повышенной чувствительности в пределах «тугого» тяжа (триггерная точка);
- воспроизводимость боли при стимуляции триггерных точек;
- уменьшение боли при растяжении пораженной мышцы.
Какие факторы способствуют формированию МФС в области спины? В основе формирования МФС лежат как особенности мышечного аппарата, несущего постуральную нагрузку, так и специфические нагрузочные факторы. Собственно анатомические особенности мышц спины, а именно отсутствие длинных сухожилий при тесном взаимодействии между мышцами, параспинальными связками и фасциями, делают эти мышцы особенно уязвимыми для формирования МФС. Кроме того, мышцы спины и шеи относятся к числу наименее тренируемых, что ограничивает их функциональный резерв. Нагрузочные факторы несколько различаются на разных уровнях позвоночного столба.
1. Шейный уровень.
Миофасциальные болевые синдромы — наиболее распространенная причина болей в области шеи, плеча, головных болей. Именно этой причиной обусловлены боли в области шеи у 30–85% людей. Хроническое перенапряжение мышц шеи чаще всего является следствием:
- антифизиологических поз, связанных с нарушениями организации труда (неправильная посадка за школьной партой, при работе с компьютерным монитором и т. д.);
- положением шеи во время сна (особенности подушки);
- постуральной адаптацией шеи при наличии первичной боли в смежных регионах (плечи, височно-нижнечелюстной сустав и т. д.).
Острое повреждение мышечно-связочного аппарата шеи чаще всего связано с травмой по типу ускорение/торможение (разгибательный механизм повреждения). В большинстве случаев хлыстовая травма возникает при транспортных авариях, но может произойти и в других случаях, например при дайвинге.
2. Поясничный уровень.
К перегрузке мышц туловища чаще всего приводит нестабильность двигательного сегмента. Снижение эластичности волокон диска и дегидратация его матрикса — причина самого частого функционального нарушения в двигательном сегменте — гипермобильности межпозвонкового диска. На ранней стадии это компенсируется сокращением мускулатуры туловища. Однако функциональный резерв мышцы ограничен и зависит от тренированности мускулатуры. Мышечная ткань может травмироваться при однократных или рекуррентных эпизодах биомеханической перегрузки. Современные условия труда подвергают мышцы спины дополнительной перегрузке, связанной с мышечным дисбалансом. Например, при сидячем образе жизни тело человека большую часть времени подвергается статистическим нагрузкам, в это время динамические мышцы постоянно ингибируются и постепенно становятся дряблыми, в то же время постуральные мышцы сокращаются и постепенно теряют эластичность. Хроническое нарушение мышечного баланса характерно для современной урбанизации. Также перенапряжению мышц могут способствовать различные нарушения осанки, например, сколиоз и другие скелетные асимметрии.
3. Тазовый уровень.
МФС, затрагивающие мышцы тазового дна, встречаются практически исключительно у женщин [1]. В первую очередь это связано с анатомией женского тела и со структурными изменениями, переживаемыми женским организмом в течение репродуктивной жизни. В период пубертата после становления менархе таз девочки расширяется, ягодичные мышцы увеличиваются в объеме, происходит ротация бедер внутрь, приводящая к латеральному смещению коленной чашечки. Постоянная внутренная ротация бедер может негативно влиять на тазовую диафрагму, что увеличивает риск развития спазма мышц тазового дна у женщины в будущем. Беременность или прибавка в весе увеличивают этот риск. В норме коленная чашечка выстоит за второй палец стопы, что обеспечивает сохранение устойчивого баланса при стоянии. У многих женщин из-за латеральной девиации надколенника уменьшается подвижность сустава, что приводит к уплощению свода стопы. Эти структурные изменения нижних конечностей приводят к нарушению физиологического поддержания баланса при стоянии и к избыточным нагрузкам на мышцы тазового дна.
Связки у женщин более растяжимы, чем у мужчин, что является необходимым условием для сохранения стабильности суставов и обеспечения процесса физиологических родов, но в то же время эта способность является предрасполагающим фактором в формировании дисфункции фасций и связок у женщин. Падение на ягодицы может привести к ограничению подвижности крестца и появлению тазовых болей из-за напряжения связочного аппарата мышц тазового дна.
У человека нижняя половина тела имеет большую массу, чем верхняя. Недостаточно развитая мускулатура и мышечная гипотония могут усугубить поясничный лордоз и усилить наклон таза вперед. Усиление поясничного лордоза также наблюдается в период беременности. Редукция эстрогенов в период менопаузы является основным фактором нарушения физиологических изгибов позвоночника в пожилом возрасте. Изменение естественных изгибов позвоночника создает дополнительную нагрузку на мышечный каркас, особенно на мышцы тазового дна.
Как диагностировать вторичную мышечная боль? Независимо от первичного источника боли и ее патогенетических характеристик мышцы туловища вовлекаются в патологический процесс, становясь вторичными источниками боли. Вторичная боль возникает в скелетной мускулатуре вне позвонково?двигательного сегмента за счет рефлекторного повышения мышечного тонуса. Физиологическая обоснованность напряжения мышц, которое следует за любой болью, заключается в иммобилизации пораженного участка тела, создании мышечного корсета. Однако сам мышечный спазм приводит к усилению стимуляции ноцицепторов мышцы. Увеличение потока ноцицептивной импульсации усиливает активность мотонейронов передних рогов и способствует усилению спазма мышцы. Формируется рефлекторное тоническое напряжение мышц.
Дополнительным фактором развития болезненного мышечного спазма является анталгическая поза. Перенос веса на одну ногу приводит к искривлению туловища и асимметричному положению таза с последующим развитием боли в крестцово?поясничных суставах и мышцах, обеспечивающих движения в этих суставах.
По характеру вторичные мышечные боли тупые, ноющие, тянущие. Интенсивность их может широко варьировать. С диагностической точки зрения важно, что боли провоцируются движениями, значительно усиливаются в положениях, при которых растягиваются мышцы, окружающие позвоночный столб. Боли также могут усиливаться при длительном сохранении одной и той же позы (вождение автомобиля, сон в неудобной позе, длительный перелет и т. д.). Симптомов выпадения не наблюдается. При поясничных мышечно-скелетных болях может наблюдаться псевдосиндром Ласега. Если при выполнении теста Ласега боль возникает только локально в пояснице, или бедре, или под коленом, или в голени — это связано с растяжением спазмированных мышц (паравертебральных или задних мышц бедра) («короткая» боль). При пальпации паравертебральные мышцы уплотнены, напряжены, болезненны. Вторичная мышечная боль может стать хронической и существовать сама по себе даже после устранения первоначальной причины.
Как лечить миофасциальную боль? Лечение МФС требует многоаспектных подходов. Стандартное лечение включает:
- медикаментозную терапию такими препаратами, как нестероидные противовоспалительные препараты (НПВП) и миорелаксанты;
- воздействие на ТТ, в том числе физиотерапевтическое;
- терапию, направленную на восстановление нормального функционирования мышечной ткани: редукция растяжения мышцы, укрепление мышечного каркаса, изменение образа жизни.
Основная кратковременная задача — разрушение триггерных точек, что приводит к редукции боли. Но воздействие на ТТ не должно проводиться изолированно. Долговременная цель — расслабить мышцы, восстановить баланс между постуральными и динамическими мышцами, нивелировать предрасполагающие факторы, что снижает риск рецидивирования болевого синдрома.
Согревание мышцы может помочь ее релаксировать, для этого могут использоваться аппликации «разогревающих» мазей, гелей, а также горячие влажные обертывания пораженной мышцы, влажные теплые компрессы. При наличии определенных навыков ТТ можно механически разрушить инъекцией анестетиков (новокаин, лидокаин), который укорачивает период боли, связанный с процедурой. Инъекции в ТТ могут дать превосходные результаты. Реже используется «сухая игла» без применения анестетика. В специализированных центрах используются упражнения на растяжение мышц и мягкие миорелаксирующие техники, например постизометрическая релаксация. Кроме того, может быть эффективен традиционный релаксирующий массаж.
Сроки терапии существенно снижаются при быстром и эффективном обезболивании пациента. Общепризнанным для МФС является обезболивание с помощью НПВП — Найз, Диклак, Бруфен СР, Мовалис и др. Назначение НПВП обязательно при любой степени выраженности болевого синдрома — от легкой (монотерапия НПВП) до выраженной (в сочетании с другими препаратами). Могут быть использованы аппликации на болевые участки гелей и мазей, содержащих НПВП или их лекарственные формы общего действия (таблетки, свечи, инъекционные формы). Практически стандартной стала комбинация НПВП и миорелаксантов при лечении МФС, позволяющая уменьшить сроки лечения. Кроме того, одновременное применение миорелаксантов и НПВП позволяет снизить дозу последних и, следовательно, избежать развития побочные эффектов терапии.
На фоне приема миорелаксантов облегчается проведение постизометрической релаксации мышц, массажа, лечебной физкультуры. Доказано, что использование миорелаксантов позволяет избавить мышцу не только от активных, но и от латентных ТТ, т. е. улучшает отдаленный прогноз, снижая рецидивирование МФС. Рандомизированные контролируемые исследования демонстрируют преимущество этого класса препаратов над плацебо. Исследование, проведенное Кокрейновским обществом врачей с включением в анализ свыше тридцати контролируемых исследований, также подтвердило полезность применения бензодиазепиновых и антиспастических миорелаксантов [2]. Отечественные исследователи отдают предпочтение небензодиазепиновым центральным миорелаксантам. Обычно используют тизанидин, толперизон, баклофен. Эти препараты обладают меньшими побочными эффектами, чем бензодиазепины. Тизанидин (Сирдалуд) является ярким представителем центральных миорелаксантов. Препарат зарегистрирован для лечения болезненного мышечного спазма, вызванного мышечно-скелетными заболеваниями, и спастичности. Комбинация тизанидина с НПВП демонстрирует более выраженный эффект в отношении редукции боли по сравнению с монотерапией НПВП у пациентов с болями в спине [3, 4]. Кроме редукции боли тизанидин уменьшает потребность в НПВП и транквилизаторах у пациентов, тем самым снижая потенциальные побочные эффекты от лечения. В плацебо-контролируемых исследованиях показан собственно анальгетический эффект тизанидина, а также его влияние на мышечное напряжение и редукцию активных триггерных точек [5].
Терапевтическая тактика полностью зависит от выраженности болевого синдрома, его продолжительности и от количества мышц, пораженных МФС. При остром МФС Сирдалуд может использоваться в монотерапии. Рекомендованная суточная доза Cирдалуда составляет 6 мг в сутки в 2 или 3 приема. При тяжелых МФС используют комбинированное лечение, сочетая фармакологические и нефармакологические методы. Добавление Cирдалуда в комплексную схему лечения позволяет уменьшить продолжительность приема НПВП и избежать приема транквилизаторов. Поскольку легкий седативный эффект Cирдалуда позволяет справиться с мягкой тревогой без назначения психотропной терапии.
Вспомогательное лечение (антидепрессанты, анксиолитики, гипнотики): нет качественных рандомизированных контролируемых исследований по применению этих агентов у пациентов с МФС. Но многочисленные исследования показывают эффективность этих препаратов для лечения хронической боли. Необходимо отметить, что хроническая боль часто ассоциирована с депрессией и эффективное лечение депрессии может существенно уменьшить боль. Наличие коморбидных синдромов требует обязательных направленных терапевтических усилий.
Необходимым компонентом лечения является физическая активность пациента. Необходимо рекомендовать больному возвращение к привычной дневной активности. Лечебная физкультура обладает позитивным эффектом. Избегание позного напряжения, ежедневные занятия лечебной физкультурой, владение аутогенной тренировкой с умением расслаблять мышцы — эффективная защита против мышечной боли. Необходимо побуждать пациента к позитивному изменению жизненного стиля (избегание антифизиологических поз, рациональное оборудование рабочего места, прекращение курения, контроль веса, занятия лечебной физкультурой, ежегодные курсы массажа, владение аутогенной тренировкой с умением релаксировать мышцы).
Литература
- Воробьева О. В. Болезненный спазм мышц тазового дна как причина хронических тазовых болей у женщин // Фарматека. 2011, № 5 (218): 51–55.
- Van Tulder M. W., Touray T., Furlan A. D., Solway S., Bouter L. M. Cochrane Back Review Group. Muscle relaxants for nonspecific low back pain: a systematic review within the framework of the cochrane collaboration // Spine. 2003, Sep 1; 28 (17): 1978–1992.
- Berry H., Hutchinson D. R. Tizanidine and ibuprofen in acute low-back pain: results of a double-blind multicentre study in general practice // J Int Med Res. 1988; 16: 83–91.
- Pareek A., Chandurkar N., Chandanwale A. S. et al. Aceclofenac–tizanidine in the treatment of acute low back pain: a double-blind, double-dummy, randomized, multicentric, comparative study against aceclofenac alone // Eur Spine J. 2009; 18 (12): 1836–1842.
- Lepisto P. Muscle relaxants for nonspecific low back pain: a systematic review within the framework of the Cochrane Collaboration // J Int Med Res. 1981; 9 (6): 501–505.
О. В. Воробьева, доктор медицинских наук, профессор
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Контактная информация: ovvorobeva@mail.ru
















