Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет.
Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн.
Так называются нарушения сердечного ритма, вызванные неправильной работой проводящей системы сердца. Их причиной может быть отсутствие импульса, издаваемого сердечными узлами, нарушение прохождения импульса по проводящим путям сердца или снижением чувствительности тканей.
Причинами блокад являются врожденные патологии сердца, наследственная предрасположенность, кардиосклероз, последствия инфаркта, воспалительные процессы. Такое нарушение может возникнуть при передозировке некоторых препаратов.
Проявление блокада значительно различаются. В некоторых случаях такие патологии бывают бессимптомными и не выявляются на ЭКГ. Однако встречаются и тяжелые нарушения, сопровождающиеся посинением ногтей, носогубного треугольника, кашлем с мокротой и другими признаками сердечной недостаточности. В этом случае требуется серьезное лечение.
Виды блокад сердца
Существует несколько видов блокад сердца:
- Синоатриальные, при которых блокируется синусовый узел, находящийся в правом предсердии.
- Внутрипредсердные, при которых блокируются импульсы, проходящие внутри предсердий.
- Атриовентрикулярные (АВ-блокады), при которых нервный импульс блокируется на уровне АВ узла.
- Блокады пучка Гиса при которых блокируется весь пучок, одна из его ножек или отходящих от них ветвей.
Сердечные блокады могут быть полными и неполными. В первом случае передача импульса прекращается частично, а во втором – полностью. Каждый вид сердечной блокады сопровождается определёнными изменениями на ЭКГ
Изменения на кардиограмме при блокадах сердца
| Вид блокады сердца | Процессы, происходящие в проводящей системе сердца | Изменения на ЭКГ |
| Внутрипредсердная блокада | Замедляется проведение сердечного импульса по предсердиям | Широкий Р (более 0,1сек), который может иметь измененную форму |
| 1 степень синоатриальной (СА-блокады) | Замедление импульсов, идущих от синоатриального узла | Признаки на ЭКГ отсутствуют |
| 2 степень СА-блокады, с периодами Самойлова-Венкебаха | Частичное непрохождение импульсов от синоатриального узла | Период R-R постепенно сокращается. Форма и размер зубцов при этом сохранены. После этого на ЭКГ в течение какого-то периода «выпадают» элементы кардиограммы. |
| 2 степень СА-блокады | Частичное непрохождение импульсов от синоатриального узла | Выпадение отдельных фрагментов кардиограммы, в остальном не имеющей явных отклонений. Иногда на фоне отсутствия нормальных сокращений могут наблюдаться патологические. В этом случае функцию водителя ритма взял на себя какой-то другой участок сердца |
| 3 степень СА-блокады | Отсутствие импульсов, которые не возникают в СА-узле, проходят по проводящей системе или не воспринимаются тканями | Наличие разнообразных патологических зубцов вызвано тем, что функцию водителя ритма на себя берут другие участки сердца. Патология может привести к остановке сердца. |
| 1 степень АВ-блокады | Задержка проведения импульса по АВ-узлу | Удлинение сегмента PQ свыше 0,2 сек. |
| 2 степень АВ-блокады, с периодами Самойлова-Венкебаха | Частичное непрохождение импульсов от АВ- узла | Сочетание удлинения интервала PQ с периодическим «выпадением» фрагментов QRS. Периоды между сердечными сокращениями уменьшаются, а потом происходит «выпадение» |
| 2 степень АВ-блокады, | Частичное непрохождение импульсов АВ-узла | На некоторых участках кардиограммы наблюдается выпадение фрагмента QRS |
| 3 степень | Блокируется прохождение импульсов по АВ-узлу | Сокращение желудочков в предсердий не связаны между собой, поэтому на кардиограмме имеются комплексы QRS и зубцы P разной формы. Такое состояние опасно для жизни |
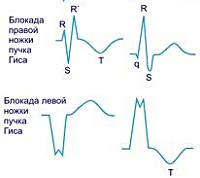
| Неполная блокада правой Ножки пучка Гиса (ПГ) | Замедленно прохождение импульса по этой части проводящей системы сердца | Отведения V1, V2,III, AVF – положительный расщепленный зубец R, отрицательный зубец S. Иногда М-образный расщепленный зубец R и отсутствие зубца S. Интервал QRS расширен и составляет 0,1- 0,12 сек и более |
| Полная блокада правой Ножки пучка Гиса (ПГ) | Заблокировано прохождение импульса по этой части проводящей системы сердца | В отведениях V1, V2,III, AVF расщепление положительного зубца R – отрицательные зубцы S и Т понижение участка ST. Иногда М-образный расщепленный зубец R и отсутствие зубца S. Интервал QRS расширен и удлинен. В отведениях I, AVL, V5-6 подъем участка ST |
| Неполная блокада левой ножки пучка Гиса (ПГ) | Замедленно прохождение импульса по этой части проводящей системы сердца | Расщепление положительного зубца R в V5- V6
QRS. Иногда М-образный расщепленный зубец R. Удлиненный интервал QRS. Возможно снижение участка ST в отведениях V5- V6 и подъем в отведениях V1, V2. Возможен отрицательный зубец Т в отведениях V5- V6. |
| Полная блокада левой ножки пучка Гиса (ПГ) | Заблокировано прохождение импульса по этой части проводящей системы сердца | Расщепление положительного зубца R в V5- V6
QRS. Иногда М-образный расщепленный зубец R Интервал QRS увеличен. Снижение участка ST в отведениях V5- V6 и подъем в отведениях V1, V2. Отрицательный зубец Т в отведениях V5- V6. Горизонтальная или резко отклоненная влево электрическая ось сердца (ЭОС) |
| Блокада передней ветви левой ножки пучка Гиса (ЛНПГ) | Нарушено прохождение импульса | Глубокий зубец S во II, III, AFV-отведениях
ЭОС резко отклонена влево |
| Блокада задней ветви левой ножки пучка Гиса (ЛНПГ) | Нарушено прохождение импульса | Интервал QRS более 0,02 сек. Глубокий зубец S в I, AVL-отведениях. ЭОС резко отклонена вправо |
Блокады могут сочетаться между собой, особенно часто сочетаются различные варианты блокад ножек пучка Гиса. Поэтому в таких случаях изменения на кардиограмме будут суммироваться.
Прочтение кардиограмм требует не только теоретических навыков, но и практического опыта, поэтому в первое время может вызывать трудности. Однако со временем это будет делать проще.
При обнаружении каких-либо отклонений в кардиограмме больного направляют к врачу-кардиологу, который проводит дополнительную диагностику, и при необходимости назначит сдачу анализов и другие дополнительные исследования.
Продолжение статьи
- Текст 1. Расшифровка ЭКГ: как правильно расшифровать кардиограмму. Датчики, отведения ЭКГ.
- Текст 2. Основные элементы ЭКГ: что содержит график кардиограммы
- Текст 3. Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений
- Текст 4. Изменения на кардиограмме при гипертрофических процессах в миокарде
- Текст 5. Изменения в кардиограмме при ишемической болезни сердца (ИБС) и инфаркте миокарда
- Текст 6. Изменения на ЭКГ при сердечных блокадах
Дата публикации 16 марта 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Атриовентрикулярная (АВ) блокада — это нарушение работы проводящей системы сердца, при котором проведение электрических импульсов, стимулирующих сердечную мышцу, замедляется или полностью прекращается. Приводит к нарушению сердечного ритма.
Такой тип блокады может протекать без симптомов или сопровождаться брадикардией (урежением ударов сердца до 60 раз в минуту и менее), слабостью и головокружением. В 17 % случаев он приводит к внезапной сердечной смерти.
АВ блокада может возникнуть не только у пожилых, но и у молодых людей, причём с возрастом распространённость этой патологии увеличивается. Она может быть как врождённой, так и приобретённой.
Причинами врождённой АВ блокады могут быть наличие аутоантител у матери при системных заболеваниях — системной красной волчанки, дерматомиозите и др. Эти аутоантитела могут проникать через плацентарный барьер и повреждать проводящую систему плода, отвечающую за стимуляцию работы сердца.
При сочетании АВ блокады с врождёнными пороками сердца (например пороками клапанов) значительную роль в её формировании играют воспалительные изменения в сердечной мышце при внутриутробных инфекциях плода, вызванных вирусами краснухи, Коксаки или цитомегаловирусом.
Причины приобретённой АВ блокады можно разделить на две группы:
1. Экстракардиальные причины, т. е. не связанные с заболеваниями сердца:
- нарушение работы вегетативной нервной системы, например ваготония — повышенный тонус парасимпатической нервной системы;
- эндокринные заболевания, в первую очередь заболевания щитовидной железы — гипотиреоз;
- нарушение баланса электролитов — гиперкалиемия;
- механические или электрические травмы — проникающее и огнестрельное ранения, ушиб или сдавление грудной клетки, падение с высоты, воздействие ударной воздушной волны, повреждение при воздействии электрического тока и ионизирующей радиации;
- чрезмерная физическая нагрузка;
- интоксикация алкоголем, никотином, кофе;
- действие и передозировка лекарств — бета-блокаторов, антиаритмических препаратов (хинидина, прокаинамида, аймалина), сердечных гликозидов [11].
2. Кардиальные причины:
- ишемическая болезнь сердца;
- инфаркт миокарда, особенно при его задне-нижней локализации и нарушении кровотока в правой коронарной артерии;
- ревмокардит — поражение сердца в результате системного ревматического воспаления, которое возникает как осложнение хронического тонзиллита или ангины;
- миокардиты и миокардиопатии, причиной которых стали вирусная инфекция, ангина, сифилис, коллагеноз, ревматоидный артрит и др.;
- постинфарктный и постмиокардитический кардиосклероз;
- опухоли сердца;
- диагностические манипуляции и операции на сердце и коронарных сосудах;
- некоторые врождённые заболевания сердечно-сосудистой системы и др.
Иногда АВ блокада возникает по неустановленной причине. В таких случаях её называют идиопатической. Полное прекращение проведения импульсов от предсердий к желудочкам неясной этиологии врачи называют по-разному: первичной сердечной блокадой, идиопатической хронической АВ блокадой, болезнью Ленегра и болезнью Лева. Одни авторы полагают, что такой тип АВ-блокады является результатом повреждения мелких сосудов сердца и нарушения микроциркуляции. Согласно другим авторам, большая часть случаев первичной идиопатической блокады возникает в результате склероза фиброзного каркаса в левых отделах сердца [11].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы АВ блокады
Симптомы АВ блокады зависят от частоты сокращений желудочков сердца и степени поражения сердечной мышцы.
АВ блокада с замедлением передачи импульсов протекает бессимптомно и часто обнаруживается при проведении электрокардиограммы. Возникающие жалобы связаны с основным заболеванием, на фоне которого развилась блокада: вегетососудистой дистонией, язвенной болезнью желудка, повышенного внутричерепного давления, гипертонии, ишемической болезни сердца.
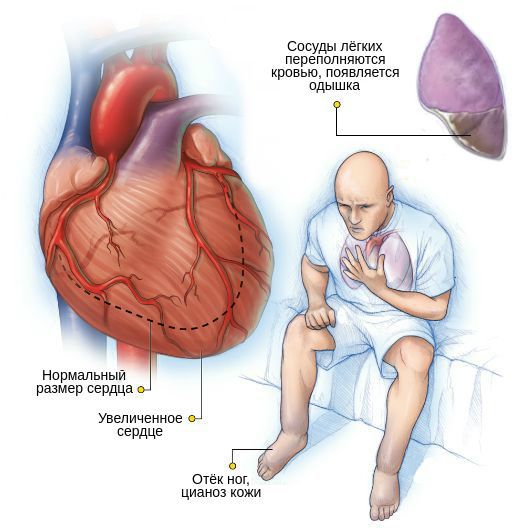
При частичной блокаде импульсов жалобы пациента зависят от частоты сокращений желудочков. В случае больших пауз, возникающих во время выпадения каждого второго или третьего сокращения желудочков, особенно при атеросклерозе, могут появиться признаки недостаточного кровоснабжения мозга: головокружение, слабость, круги перед глазами, внезапные эпизодические обмороки. Без сознания пациент находится обычно 1-2 минуты, перед этим кожа резко бледнеет, а после — краснеет. Также могут возникнуть симптомы застойной сердечной недостаточности: одышка, отёки ног, резкое снижение переносимости физической нагрузки.
При полной блокаде импульсов жалобы пациентов наиболее выражены. В случае врождённой АВ блокаде с ритмом из АВ узла у пациента могут возникать ощущения остановки сердца, слабость, утомляемость, особенно после физических нагрузок, головные боли, головокружения, тёмные круги перед глазами, обмороки. Также характерно усиление пульсации в области головы и шеи. Могут беспокоить чувство тяжести и боли в области сердца, одышка и другие проявления сердечной недостаточности[11].
Приступы потери сознания возникают у 25-60 % больных. Боли в области сердца отмечаются часто, но они несильные, чаще ноющие, могут быть сжимающими. У некоторых больных со стенокардией после появления полной АВ блокады приступы боли становятся более редкими из-за ограничения физической активности и невозможности ускорения ритма.
Патогенез АВ блокады
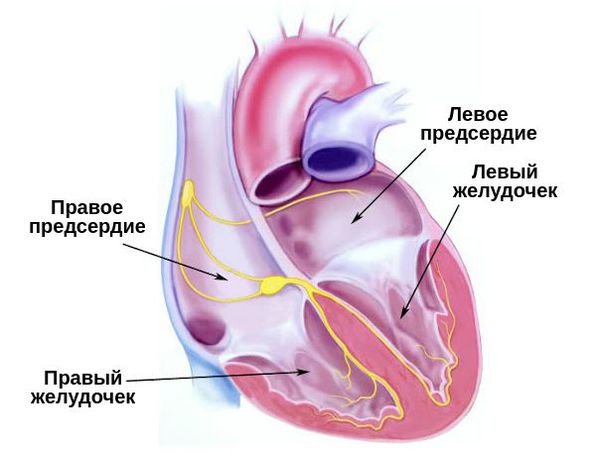
Сердечная мышца состоит из мышечной ткани двух видов. Один из них — это рабочий миокард, который сокращается, выполняя функцию «насоса». Другой вид — это специализированный миокард, который состоит из проводящих клеток, образующих центры, в которых с автоматической регулярностью возникают электрические импульсы. Данные импульсы распространяются через проводящую систему — координатор работы отделов сердца.
Первым импульс автоматически вырабатывает синусовый узел, расположенный в правом предсердии. Его называют центром автоматизма первого порядка. Он функционирует автономно, генерируя импульс возбуждения с частотой около 60-80 ударов в минуту. Далее проводящая система переводит возникший импульс в АВ узел — центр автоматизма второго порядка. В нём импульс задерживается и проходит дальше по проводящей системе — пучку Гиса и волокнам Пуркинье (центрам автоматизма третьего порядка).
Весь этот процесс передачи импульса от синусового узла по проводящей системе сердца вызывает его сокращение. Если автоматизм синусового узла в силу каких-то причин утрачивается, то роль генератора импульса берёт на себя АВ узел. Частота вырабатываемых им импульсов достигает 40-60 ударов в минуту. Если же нарушается работа синусового и АВ узла, то сердце будет сокращаться за счёт импульсов, исходящих из пучка Гиса и волокон Пуркинье. При этом частота сердечных сокращений снизится до 20-40 ударов в минуту [6].
АВ блокада возникает в результате появления периодов нечувствительности АВ-узла и пучка Гиса к импульсам. Чем дольше эти периоды, тем тяжелее проявления АВ блокады [8]. Так как частота сокращений желудочков влияет на кровообращение, из-за уменьшения ударов сердца при АВ блокаде пациент может испытывать слабость и головокружение.
АВ блокада с замедленной передачей импульса чаще является функциональной, т. е. зависит от вегетативной нервной системы. Частичное или полное выпадение импульсов, как правило, является следствием тяжёлого заболевания миокарда и сопровождается значительными нарушениями кровоснабжения. Наследственные АВ блокады обусловлены диффузным пропитыванием клеток миокарда и проводящей системы сердца липидными, белковыми или полисахаридными комплексами.
Классификация и стадии развития АВ блокады
По причинам АВ блокады подразделяются на две группы:
- функциональные — возникают из-за интенсивных занятий спортом, приёма некоторых лекарств, чаще встречаются у молодых пациентов;
- органические — развиваются на фоне различных заболеваний, чаще возникают у пожилых пациентов.
В зависимости от места нарушения проведения импульса выделяют три формы АВ блокад:
- проксимальные — располагаются ближе к синусовому узлу, в районе АВ узла и ствола пучка Гиса;
- дистальные — располагаются дальше от синусового узла, в районе ножек пучка Гиса;
- комбинированные — нарушения проводимости располагаются на разных уровнях.
По течению АВ блокады бывают:
- острыми — возникают во время инфаркта миокарда, при превышении дозировки лекарств и т. д.;
- хроническими преходящими (временными) — часто развиваются на фоне ишемической болезни сердца;
- хроническими постоянными — встречаются обычно при органическом повреждении сердца;
- интермиттирующими (перемежающимися, прерывистыми) — смена полной блокады на частичную или их переход в синусовый ритм без блокады [3].
АВ блокады подразделяются на полную, когда ни один импульс из предсердий не проходит к желудочкам, и неполные. При этом выделяют три степени неполных АВ блокад:
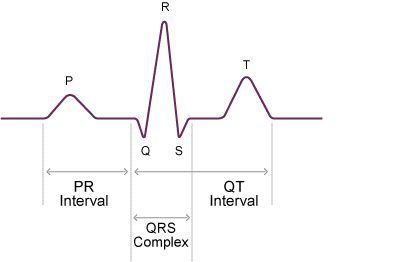
1. Первая степень — абсолютно все импульсы достигают желудочков, но скорость распространения импульса снижена. Каких-либо характерных клинических симптомов нет, на ЭКГ интервал PQ удлинён до 0,21-0,35 секунд.
2. Вторая степень — блокируется один импульс из предсердий, не достигая желудочков. На ЭКГ появляется пауза, равная двум интервалам RR, число предсердных комплексов P больше, чем желудочковых QRS. Блокады второй степени бывают двух типов:
- Тип I — интервал PQ постепенно удлиняется с выпадением QRS комплекса (встречается часто).
- Тип II — выпадение QRS комплексов возникает при одинаково нормальных или удлинённых интервалах PQ (встречается редко).
3. Третья степень — выпадает каждый второй или третий желудочковый комплекс (блокада 2:1 или 3:1), иногда выпадает несколько комплексов QRS подряд. На ЭКГ регистрируются частые паузы с предсердными зубцами P.
При полной АВ блокаде ни один импульс не проходит к желудочкам, из-за чего сердце сокращается всего 20-45 раз в минуту. На ЭКГ ритм желудочков значительно реже предсердного ритма, что недостаточно для обеспечения нормального кровообращения.
Осложнения АВ блокады
Полная АВ блокада может стать причиной следующих осложнений:
- Сильное урежение сокращений желудочков (олигосистолия) или их отсутствие (асистолия) с приступами потери сознания. Развиваются в результате перемещения очага импульса.
- Неоднократные приступы желудочковой тахикардии или фибрилляция желудочков. Обычно они возникают из-за тяжёлой ишемии сердца, т. е. недостаточного кровоснабжения сердечной мышцы. В результате фибрилляции циркуляция крови может остановиться, при этом человек потеряет сознание, пульс не будет прощупывается, могут возникнуть судороги. В таком случае требуется неотложная медицинская помощь.
- Сердечная недостаточность. Развивается из-за уменьшения минутного объёма крови.
- Приступы Морганьи — Адамса — Стокса. Они представляют собой совокупность симптомов, которые возникают в связи с выраженным снижением сердечного выброса, когда сердце из-за редких сокращений уже не может обеспечить головной мозг достаточным количеством крови. Проявляется в виде обморочных состояний и судорог, сопровождается изменениями на ЭКГ (паузы). В момент потери сознания проводится реанимация.
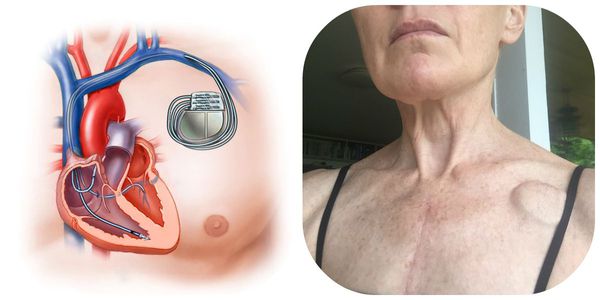
Все эти осложнения могут привести к смерти в 50 % случаев. Они являются главными показаниями к установке кардиостимулятора, который необходим для восстановления нормальной работы сердца [11].
Диагностика АВ блокады
Для постановки диагноза «АВ блокада» необходимо:
- оценить жалобы пациента на состояние здоровья;
- провести объективное обследование, т. е. детальный осмотр;
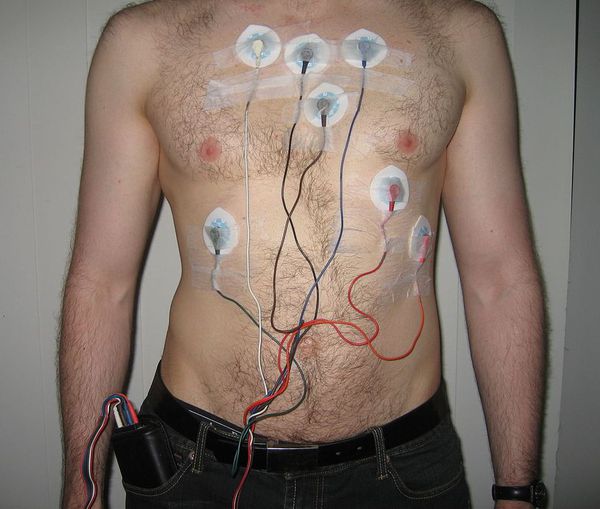
- выполнить электрокардиографическое исследование (ЭКГ), функциональные пробы, ЭКГ-мониторирование и электрофизиологическое исследование сердца (ЭФИ).
Жалобы пациента зависят от степени АВ блокады и наличия сопутствующего заболевания. При I степени нарушения симптомы могут отсутствовать, а в случае III степени или при полной блокаде признаки патологии будут наиболее яркими.
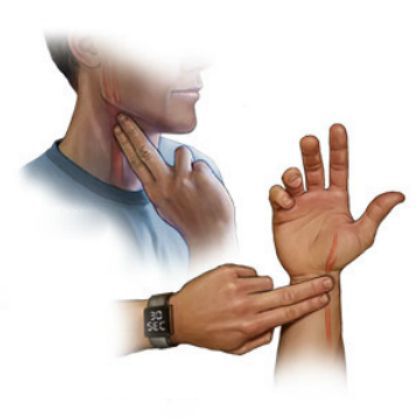
Во время объективного обследования врач выслушивает пульс на артерии запястья и шейных венах: определяет ритм сердца, частоту сердечных сокращений. Пульс, как правило, замедлен, хорошо наполнен, но есть разница в частоте пульсаций вен шеи и пульса на запястье. Первый тон временами усиливается. При АВ блокаде I степени первый тон может быть ослабленным, более тихим. Ритм сердца нарушается, очень часто наблюдается брадикардия — редкий ритм.
Важными признаками АВ блокады являются слабые пульсации шейных вен во время расслабления желудочков, а также отдельные сильные пульсации вен шеи, совпадающие с усиленным первым тоном сердца. Эти изменения возникают тогда, когда предсердия и желудочки работают независимо друг от друга. Также для АВ блокады характерно одновременное повышение систолического (верхнего) и понижение диастолического (нижнего) артериального давления.
Кровообращение при врождённой и приобретённой полной АВ блокаде сильно отличается. В случае врождённой полной АВ блокады минутный объём остаётся в норме как в покое, так и при физических усилиях. Это объясняется отсутствием органического поражения сердца. При патологическом изменении миокарда полная АВ блокада провоцирует развитие или прогрессирование уже имеющейся недостаточности сердца.
ЭКГ позволяет определить степень АВ блокады. Внимание доктора во время оценки кардиограммы приковано к волнам P, интервалам PQ и комплексам QRS. Изменение расположения P, длины PQ и выпадение желудочковых комплексов (QRS) будет указывать на наличие АВ блокады.
Функциональные пробы помогают увидеть и проанализировать реакцию организма пациента на те или иные нагрузки. Существует несколько вариантов таких проб. Чаще всего при подозрении на АВ блокаду используется проба с атропином, который вводят через вену в дозе 0,04 мг/кг. Препарат позволяет снизить тонус блуждающего нерва и усилить работу симпатической нервной системы. В результате ритм сердца учащается, проводимость пучка Гиса повышается, а удлинённый интервал PQ становится короче.
Также проводятся функциональные пробы, направленные на тонус парасимпатической нервной системы, которые вызывают противоположный эффект. К таким пробам относят:
- тест Вальсальвы — резкое натуживание после глубокого вдоха;
- массаж каротидного синуса — надавливание на сонную артерию в области её разветвления (пациент при этом лежит на спине).
В норме после функциональных проб частота сокращений желудочков остаётся практически без изменений. При наличии АВ блокады интервал PQ во время и/или после проб становится длиннее [7].
Важное значение в подтверждении диагноза АВ блокады имеет суточное мониторирование по Холтеру. Оно в обязательном порядке должно проводиться всем пациентам. ЭКГ-мониторирование позволяет:
- соотнести жалобы больного с ЭКГ-изменениями (например, потерю сознания с резким урежением ритма);
- оценить степень урежения ритма и блокады проводимости импульса, связь нарушений с деятельностью больного и приёмом препаратов;
- определить тип АВ-блокады (постоянный или преходящий), когда она возникает (днём или ночью), сочетается ли АВ блокада с другими нарушениями сердечного ритма;
- сделать вывод о необходимости постановки электрокардиостимулятора и т. д. [9].
ЭФИ позволяет уточнить локализацию АВ блокады и оценить необходимость проведения операции. Дополнительно врач может назначить эхокардиографию, МСКТ или МРТ сердца. Они требуются для выявления сопутствующей кардиопатологии. При наличии других состояний или заболеваний показаны дополнительные лабораторные исследования: проверяется кровь на наличие в ней антиаритмиков в случае передозировки ими, уровень электролитов (например, повышение калия), активность ферментов в случае инфаркта миокарда.
Лечение АВ блокады
Лечение АВ блокады зависит от её степени и наличия сопутствующих заболеваний.
В случае АВ блокады I степени показано лечение основной патологии, спровоцировавшей развитие блокады. Все пациенты с данной степенью нарушения проводимости должны находиться под наблюдением, чтобы не пропустить её прогрессирование. При выявлении интоксикации препаратами наперстянки (дигоксином, строфантином, коргликоном) их следует отменить. При повышенном тонусе парасимпатической нервной системы необходимо назначать атропин. От приёма аймалина, хинидина, прокаинамида, бета-блокаторов и калия нужно отказаться из-за опасности увеличения степени АВ блокады [2].
АВ блокада II степени (прежде всего I типа) при отсутствии симптомов и признаков острой сердечной патологии обычно не требует активного лечения, так как нет объективных признаков нарушения кровообращения.
Особое медикаментозное лечение необходимо при АВ-блокаде II степени с замедленной работой сердца, вызывающей нарушения кровообращения и различные симптомы. Также фармакотерапия показана во всех случаях с острым инфарктом миокарда. Лечение начинается с назначения атропина и изопреналина, повышающих проведение импульсов в пучке Гиса. Исключение составляют случаи, когда из-за очень редкого ритма и нарушенного кровоснабжения необходима срочная постановка искусственного кардиостимулятора. Лечение указанными средствами проводится только врачом.
Для определения тактики лечения полную АВ блокаду можно распределить на три группы:
1. Полная АВ блокада без симптомов. Лечение не требуется. Такая форма возникает у небольшой группы людей с врождённой или приобретённой в молодом возрасте АВ блокадой с частотой сокращений желудочков сердца 50-60 ударов в минуту. Эти пациенты должны наблюдаться, посещать кардиолога и делать ЭКГ с периодичностью 1 раз в 6 месяцев. При ухудшении состояния и появлении жалоб обязательно нужно обратиться к врачу. Если желудочки сокращаются меньше 40 раз в минуту и комплексы QRS становятся шире, необходимо установить постоянный искусственный электрокардиостимулятор, даже при отсутствии симптомов. Это позволить предупредить наступление внезапной сердечной смерти.
2. Полная АВ блокада с нарушением кровообращения в мозге или сердце. При нарушении мозгового кровообращения наблюдаются обмороки. Основным способом лечения является постановка электрокардиостимулятора. Показанием для его установки большинство врачей считают даже единичный обморок, так как каждый приступ может быть последним и привести к смерти больного. Медикаментозная терапия проводится при неэффективности электрокардиостимулятора или во время подготовки к его использованию. Наиболее подходящими препаратами являются симпатомиметики — орципреналин (алупент), изопреналин (изопротеренол, протернол, савентрин). Они не могут устранить полную АВ блокаду, но способны повысить автоматизм замещающего желудочкового центра и поддерживать частоту сокращений желудочков в пределах 50-60 ударам в минуту. Дозировка препарата подбирается индивидуально в разные периоды лечения.
Нарушение сердечного кровообращения связано с сердечной недостаточностью. Если обмороков не наблюдается, лечение полной блокады АВ проводится препаратами наперстянки и салуретиками. Для увеличения частоты сокращений желудочков и минутного объёма показана длительная терапия изопреналином, орципреналином или эфедрином. Если медикаментозное лечение не уменьшает сердечную недостаточность, необходима постановка электрокардиостимулятора.
3. Полная АВ блокада острой, преходящей формы при свежем инфаркте миокарда, интоксикации сердечными гликозидами, миокардите, после операций на сердце. Эффективным средством лечения такой блокады являют кортикостероиды. Они ускоряют рассасывание отёка и останавливают процесс воспаления в области АВ системы. Внутривенно вводится гидрокортизон, или применяется преднизолон в форме таблеток.
Роль салуретиков в лечении полной АВ блокады ещё уточняется. Влияя на выведение соли из организма, они снижают уровень калия в сыворотке на 1 мэкв/л. Это может улучшить АВ проводимость, увеличить количество сокращений желудочков, прекратить или снизить частоту обмороков. Принимать салуретики необходимо долгое время, обязательно контролируя уровень калия в крови.
Прогноз. Профилактика
Жизнь и трудоспособность пациента зависит от уровня и степени блокады. Наиболее серьёзный прогноз возможен при АВ блокаде III степени: пациенты с этим диагнозом нетрудоспособны, у них развивается сердечная недостаточность. Наиболее благоприятным прогнозом от приобретённых АВ блокад отличается полная врождённая форма болезни [5].
Чем раньше будет установлен электрокардиостимулятор, тем дольше и лучше будет продолжительность и качество жизни пациентов. Показаниями к установке постоянного кардиостимулятора являются:
- АВ блокада III степени с количеством сокращений желудочков менее 40 ударов в минуту или паузами более 3 секунд;
- один обморок и более;
- АВ блокада II или III степени с клиническими проявлениями, вызванными редким ритмом: головокружение, боли в сердце, острый коронарный синдром, прогрессирующая недостаточность сердца;
- АВ блокада II степени II типа с бессимптомным течением;
- АВ блокада II или III степени с нарушениями ритма, требующая приёма антиаритмиков, противопоказанных при данном заболевании;
- АВ блокада II или III степени с широкими комплексами QRS — более 0,12 секунд;
- АВ блокада I степени с интервалами PQ более 0,3 секунд [10].
Профилактика АВ блокады направлена на устранение причинных факторов: лечение сердечной патологии, исключение бесконтрольного приёма препаратов, которые могут привести к развитию АВ блокады, и т. д.
Диетические рекомендации. Для улучшения проводимости в АВ-узле необходимо, чтобы в рационе питания были продукты с достаточным содержанием калия, магния и кальция: семечки, мёд, сухофрукты, бананы, печёный в кожуре картофель, молочные продукты (творог, сметана, сыр), морепродукты, свежие фрукты и овощи, морская рыба. Важно ограничить или полностью исключить из питания сало, мясо с жиром, консервы и маринады, приправы и соусы с острым перцем, сильно солёные продукты, шоколад, кофе, какао, чёрный чай, алкогольные напитки.
Физические нагрузки. Людям с АВ блокадой не рекомендуется заниматься тяжёлыми силовыми видами спорта: тяжёлой атлетикой, борьбой, бодибилдингом и пр. Полезны такие виды нагрузки, как плавание, ходьба, катание на лыжах, коньках, велосипеде и т. д. Умеренные, хорошо переносимые физические нагрузки необходимы для укрепления сердечной мышцы и снижения массы тела.
Блокада сердца
Блокада сердца представляет собой замедление или полное прекращение прохождения импульсов возбуждения по проводящей системе сердца. Замедление проведения импульса является неполной блокадой, а прекращение его проведения — полной.
Причины возникновения блокады сердца
Блокады сердца могут возникать при:
- поражении сердечной мышцы в результате стенокардии, миокардита, кардиосклероза, инфаркта миокарда, гипертрофии отделов сердца
- повышенных нагрузках на сердечную мышцу (например, у спортсменов)
- при передозировке или неправильном применении некоторых лекарственных средств
- наследственной предрасположенностью
- нарушении внутриутробного развития сердца.
Симптомы блокады сердца
Существует несколько вариантов классификации блокад сердца.
По участку сердца, который не проводит сигнал: выход из синусового узла, АВ-узел, отдельные ветви проводящей системы.
По времени блокады бывают:
- Стойкими, то есть существующими постоянно
- Преходящими, то есть возникающими время от времени
По степени тяжести выделяют:
- блокаду I степени, характеризующуюся проведением импульсов с существенным опозданием
- блокаду II степени (неполная), при которой часть импульсов не проводится вовсе
- блокаду III степени (полную) – импульсы вообще не проводятся.
Все блокады могут быть стойкими (существуют постоянно) и преходящими (возникают лишь в некоторые моменты).
Клинически все блокады сердца проявляются замедлением ритма сокращений. При снижении пульса развиваются обращают на себя внимания периодические обморочные состояния, связанные с недостаточностью кровообращения мозга. Пациенты могут жаловаться на перебои в работе сердца, головную боль и одышку.
Для полной блокаде сердца (пульс ниже 40 ударов в минуту) развивается синдром Морганьи-Эдемса-Стокса, который проявляется судорогами и потерей сознания.
Полная поперечная блокада сердца вызывает быстрое развитие сердечной недостаточности и может привести к смертельному исходу.
Диагностика блокады сердца
При нарушении сердечного ритма нужно обратиться на консультацию к кардиологу, который назначит полное обследование и консультацию врача-аритмолога.
Электрокардиограмма может помочь диагностировать проблему только в момент блокады, что бывает периодически. Именно поэтому в таких случаях рекомендована не обычная ЭКГ, а холтеровское мониторирование и тредмилл-тест. Для уточнения диагноза доктор так же может назначить эхокардиографию
Что можете сделать Вы
При возникновении ощущений перебоев в работе сердца рекомендуется незамедлительно обратиться за консультацией к врачу-кардиологу.
Что может сделать врач
Блокады отдельных ветвей проводящей системы, как правило, не требуют лечения. Однако они могут указывать на наличие какого-либо заболевания сердца, которое нуждается в терапии.
Ряд видов блокад сердца устраняется медикаментозно. Полные блокады чаще всего требуют вживления искусственного водителя ритма и применения временной или постоянной желудочковой электростимуляции.
Перед началом применения любого препарата посоветуйтесь со специалистом
и ознакомьтесь с инструкцией по применению.
Список использованной литературы
- Европейское руководство по неотложной кардиологии. /ред. М. Тубаро, П. Вранкс; пер. с англ. под ред. Е.В. Шляхто. — М.: ГЭОТАР-Медиа, 2017. — 958 c.
- Руководство по амбулаторно-поликлинической кардиологии : рек. Минздравсоцразвития РФ для врачей, оказыв. первич. мед.-сан. помощь. / гл. ред. : Ю. Н. Беленков, Р. Г. Оганов . — М.: ГЭОТАР-Медиа , 2007. — 400 c.
- Профилактика сердечно-сосудистых заболеваний: руководство. / Р. Г. Оганов, С. А. Шальнова, А. М. Калинина. — М: ГЭОТАР-Медиа, 2009. — 216 с. (Серия «Библиотека врача-специалиста»).
Вас может заинтересовать
-
Стенокардия
-
Тромбоэмболия легочной артерии (ТЭЛА)
-
Трофическая язва голени, стопы
-
Пролапс митрального клапана
-
Пароксизмальная тахикардия
Диагностика блокады сердца
-
Главная
- Блокада сердца
Как диагностировать блокаду сердца: Блокада сердца — это состояние, при котором сердце бьется медленнее или с ненормальным ритмом. Это происходит из-за того, что электрические импульсы, которые заставляют сокращаться отделы сердца, не способны правильно перемещаться по проводящим путям. Симптомы этого заболевания зависят от типа сердечной блокады. Наименее серьезный тип, блокада сердца 1-й степени, может не вызывать никаких симптомов. Блокада сердца 2-й степени редко, но вызывает симптомы, требующие лечения, а блокада сердца 3-й степени иногда может потребовать неотложной медицинской помощи.
Первичная диагностика блокады сердца потребует консультации кардиолога. В качестве дополнительного обследования по результатам консультации врач может назначить:
- Электрокардиограмма (ЭКГ).
- УЗИ сердца
Быстрая навигация
Симптомы сердечной блокады
Блокада сердца 1-й степени. Блокада сердца 1-й степени обычно не вызывает никаких симптомов. Большинство больных узнают, что у них есть это заболевание, только когда их проверяют на не связанное с ним состояние.
Блокада сердца 2-й степени. У большинства пациентов с блокадой сердца 2-й степени (Мобитц 1) нет никаких симптомов, но некоторые люди могут почувствовать дурноту или головокружение, слабость. Пациенты с блокадой сердца 2-й степени (Мобитц 2) могут страдать от грудной боли, сбивчивого дыхания, внезапного головокружения при вставании из положения лежа или сидя.
Блокада сердца 3-й степени. Симптомы 3-й степени или полной блокады сердца включают:
- чувство слабости;
- одышка;
- крайняя усталость, иногда спутанность сознания;
- грудная боль.
Все типы сердечной блокады могут увеличить риск развития других проблем с сердечным ритмом, таких как фибрилляция предсердий (нерегулярная и аномально высокая частота сердечных сокращений).
Причины сердечной блокады
Некоторые больные рождаются с блокадой сердца, тогда им ставят диагноз врожденной блокады сердца. Но чаще сердечная блокада развивается в более позднем возрасте, тогда больному ставят диагноз приобретенной блокады сердца. Ее вызывают:
- сердечный приступ;
- болезнь Лайма;
- операция на сердце.
У младенцев больше шансов получить врожденную блокаду сердца, если они рождаются с пороком сердца или если их мать страдает аутоиммунным заболеванием, например красной волчанкой.
Диагностика блокады сердца
Блокада сердца часто диагностируется как случайная находка во время обычных тестов на другие состояния. Электрокардиограмма (ЭКГ) является основным тестом для диагностики сердечного блока. Она позволяет измерить электрическую активность сердца. ЭКГ можно проводить в покое или во время нагрузки. Кардиолог может попросить пациента носить портативный монитор ЭКГ, чтобы осуществить суточный мониторинг сердечного ритма. Результаты ЭКГ также могут иногда указывать на тип блокады сердца. В сложных случаях пациенту может потребоваться сделать УЗИ сердца.
Лечение блокады сердца
Блокада сердца обычно требует лечения только в том случае, если она вызывает симптомы. В зависимости от причины заболевания и симптомов пациенту может быть рекомендована имплантация кардиостимулятора. Кардиостимулятор — это небольшое устройство на батарейках, которое вставляется под кожу груди и посылает частые электрические импульсы, чтобы контролировать сердцебиение.
Автор: Ухова Ирина Иосифовна
Специализация: Врач МРТ и КТ
Где ведет прием: Сахалинский областной онкологический диспансер
Лучшие специалисты в Санкт-Петербурге с рейтингом 4.5+
Тесля Ольга Владимировна
Специализация: Врач УЗИ, Кардиолог, Врач функциональной диагностики
Врачебный стаж: с 1998 года
Где ведет прием: Инфекционная клиника ID-Clinic, Гастро-гепатоцентр ЭКСПЕРТ, Центр по профилактике и борьбе со СПИД и инфекционными заболеваниями
Бортулев Сергей Александрович
Специализация: Терапевт, Кардиолог, Врач функциональной диагностики
Врачебный стаж: с 2006 года
Где ведет прием: Инфекционная клиника ID-Clinic
Колесникова Тамара Николаевна
Специализация: Терапевт, Кардиолог, Профпатолог
Врачебный стаж: с 2009 года
Где ведет прием: ЛДЦ Светлана, Центр Алмазова Пархоменко
Безруков Юрий Николаевич
Специализация: Терапевт, Гастроэнтеролог, Кардиолог
Врачебный стаж: с 1990 года
Где ведет прием: ЛДЦ Светлана
Слесарева Екатерина Геннадьевна
Специализация: Терапевт, Врач УЗИ, Кардиолог, Аллерголог, Иммунолог, Физиотерапевт
Врачебный стаж: с 2009 года
Где ведет прием: МЦ Балтмед Озерки, Городская больница №40 Курортного района
Нургазизова Альбина Камильевна
Специализация: Терапевт, Врач УЗИ, Кардиолог, Врач функциональной диагностики
Врачебный стаж: с 2012 года
Где ведет прием: МЦ Балтмед Озерки, Клиника Медпомощь 24
Кузнецова Ольга Николаевна
Специализация: Кардиолог, Врач функциональной диагностики
Врачебный стаж: с 2007 года
Где ведет прием: МЦ Балтмед Озерки
Чулдум Саглай Салууевна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2018 года
Где ведет прием: МЦ Балтмед Озерки
Пушкарева (Виноградова) Ирина Алексеевна
Специализация: Кардиолог, Педиатр
Врачебный стаж: с 2009 года
Где ведет прием: МЦ Балтмед Озерки, Клиническая больница №31, Medswiss Гаккелевская
Песоцкая Оксана Владимировна
Специализация: Терапевт, Гастроэнтеролог, Кардиолог, Врач общей практики
Врачебный стаж: с 1991 года
Где ведет прием: МЦ Балтмед Озерки
Семёнова Ирина Николаевна
Специализация: Кардиолог, Врач функциональной диагностики
Врачебный стаж: с 1990 года
Где ведет прием: МЦ Балтмед Озерки
Карпова Анна Александровна
Специализация: Терапевт, Гастроэнтеролог, Кардиолог
Врачебный стаж: с 1999 года
Где ведет прием: МЦ Балтмед Озерки
Бернгардт Эдвард Робертович
Специализация: Кардиолог
Врачебный стаж: с 1995 года
Где ведет прием: МЦ Балтмед Озерки
Иванова Ольга Викторовна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2009 года
Где ведет прием: МЦ Балтмед Озерки
Сахартов Дмитрий Борисович
Специализация: Терапевт, Кардиолог, Врач функциональной диагностики
Врачебный стаж: с 1999 года
Где ведет прием: МЦ Медицентр , Городская Покровская больница
Абдрахманова Султанпашша
Специализация: Кардиолог, Врач функциональной диагностики
Врачебный стаж: с 2020 года
Где ведет прием: МЦ Медицентр, ВМТ Пирогова Фонтанка
Абликова Марина Петровна
Специализация: Терапевт, Кардиолог, Врач общей практики
Врачебный стаж: с 2008 года
Где ведет прием: МЦ Медицентр, Медикус Королева
Таджибаев Пулод Джахонгирович
Специализация: Кардиолог, Врач функциональной диагностики
Врачебный стаж: с 2005 года
Где ведет прием: МЦ Медпомощь 24 Заневский
Маслова Юлия Владимировна
Специализация: Кардиолог
Врачебный стаж: с 1993 года
Где ведет прием: МЦ Медпомощь 24 Балканский, Поликлиника Алмазова на Аккуратова
Левин Владимир Михайлович
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2012 года
Где ведет прием: МЦ Медпомощь 24 Балканский
Кривоносов Денис Сергеевич
Специализация: Кардиолог
Врачебный стаж: с 2005 года
Где ведет прием: МЦ Март
Ришко Ирина Геннадьевна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 1989 года
Где ведет прием: МЦ Энерго Киевская, Поликлиника №1 Российской Академии Наук (РАН)
Таран Андрей Дмитриевич
Специализация: Кардиолог, Сомнолог
Врачебный стаж: с 2001 года
Где ведет прием: МЦ Энерго Киевская
Голикова Римма Владимировна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 1985 года
Где ведет прием: МЦ Энергия Здоровья, Клиника факультетской терапии Первого Меда
Когай Сергей Валериевич
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2016 года
Где ведет прием: МЦ Лонга Вита, Гатчинская клиническая межрайонная больница, МЦ Полис на Дунайском
Ситников Антон Александрович
Специализация: Терапевт, Гастроэнтеролог, Кардиолог
Врачебный стаж: с 2016 года
Где ведет прием: СМ-Клиника на Ударников, Травмпункт на Коломяжском
Чижова Светлана Николаевна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог, Кардиолог
Врачебный стаж: с 1980 года
Где ведет прием: СМ-Клиника на Дунайском, МЦ Омега
Долженкова Ирина Николаевна
Специализация: Врач УЗИ, Гинеколог, Кардиолог
Врачебный стаж: с 1990 года
Где ведет прием: СМ-Клиника на Выборгском, Первая семейная клиника Петербурга на Коломяжском
Байдина Валентина Александровна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 1999 года
Где ведет прием: СМ-Клиника на Малой Балканской
Богомолов Сергей Николаевич
Специализация: Терапевт, Кардиолог, Сомнолог
Врачебный стаж: с 1998 года
Где ведет прием: СМ-Клиника на Ударников, Клиника и кафедра пропедевтики внутренних болезней ВМА
Бурьянова Наталья Павловна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2000 года
Где ведет прием: СМ-Клиника на Выборгском
Завьялов Василий Васильевич
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2002 года
Где ведет прием: СМ-Клиника на Выборгском
Щеглова Раиса Александровна
Специализация: Кардиолог, Ревматолог
Врачебный стаж: с 1994 года
Где ведет прием: СМ-Клиника на Выборгском
Айбаш Файсал
Специализация: Кардиолог
Врачебный стаж: с 2011 года
Где ведет прием: СМ-Клиника на Малой Балканской
Бинатова Наталья Юрьевна
Специализация: Кардиолог
Врачебный стаж: с 1992 года
Где ведет прием: СМ-Клиника на Маршала Захарова
Боженко Сергей Антонович
Специализация: Кардиолог
Врачебный стаж: с 1988 года
Где ведет прием: СМ-Клиника на Ударников
Бредихин Дмитрий Анатольевич
Специализация: Кардиолог
Врачебный стаж: с 2005 года
Где ведет прием: СМ-Клиника на Маршала Захарова
Буч Анна Валентиновна
Специализация: Кардиолог
Врачебный стаж: с 2009 года
Где ведет прием: СМ-Клиника на Выборгском, Поликлиника Алмазова на Аккуратова
Данилова Ирина Витальевна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 1994 года
Где ведет прием: СМ-Клиника на Дунайском, Городская поликлиника № 109
Дудецкий Андрей Сергеевич
Специализация: Терапевт, Врач УЗИ, Кардиолог, Сомнолог
Врачебный стаж: с 2012 года
Где ведет прием: СМ-Клиника на Дунайском
Думчева Татьяна Александровна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2014 года
Где ведет прием: СМ-Клиника на Малой Балканской
Иванова Ольга Юрьевна
Специализация: Кардиолог
Врачебный стаж: с 2013 года
Где ведет прием: СМ-Клиника на Дунайском
Киселев Алексей Александрович
Специализация: Кардиолог, Нефролог
Врачебный стаж: с 2007 года
Где ведет прием: СМ-Клиника на Ударников
Люкина Мария Юрьевна
Специализация: Кардиолог, Нефролог
Врачебный стаж: с 2016 года
Где ведет прием: СМ-Клиника на Ударников
Муртазина Римма Рашидовна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2007 года
Где ведет прием: СМ-Клиника на Маршала Захарова
Назарова Елена Эдуардовна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2008 года
Где ведет прием: СМ-Клиника на Маршала Захарова
Привалова Светлана Олеговна
Специализация: Терапевт, Кардиолог
Врачебный стаж: с 2011 года
Где ведет прием: СМ-Клиника на Дунайском
Рзаева Кулар Мамедовна
Специализация: Кардиолог
Врачебный стаж: с 2015 года
Где ведет прием: СМ-Клиника на Выборгском
Торчинская Елена Владимировна
Специализация: Кардиолог
Врачебный стаж: с 2000 года
Где ведет прием: СМ-Клиника на Выборгском
Казаченко Александр Александрович
Специализация: Терапевт, Кардиолог, Сомнолог
Врачебный стаж: с 2003 года
Где ведет прием: СМ-Клиника на Ударников
Мещерякова Ирина Федоровна
Специализация: Кардиолог, Педиатр
Врачебный стаж: с 1999 года
Где ведет прием: СМ-Клиника на Ударников
Никитин Илья Валентинович
Специализация: Терапевт, Гастроэнтеролог, Кардиолог, Диетолог
Врачебный стаж: с 1996 года
Где ведет прием: Клиника доктора Пеля
Петров Александр Николаевич
Специализация: Кардиолог
Врачебный стаж: с 1989 года
Где ведет прием: Клиника доктора Пеля, Дорожная Клиническая Больница ОАО РЖД, Тихвинская ЦРБ на Карла Маркса
Кудряшова Мария Юрьевна
Специализация: Кардиолог, Педиатр, Врач функциональной диагностики
Врачебный стаж: с 1990 года
Где ведет прием: Клиника доктора Пеля, Клиника МЕДА, Детское поликлиника № 39
Литература:
- Амиров Р.З. Актуальные вопросы электрокардиотопографии. // Кардиология. — 1986. — №6. — С. 14-17.
- Дифференцирование внутрижелудочковых блокад по ЭКГ и ВКГ / И.И. Быков.
- Внутренние болезни. Книга 5. Болезни сердечно-сосудистой системы. / Е. Браунвальд, К. Дж. Иссельбахер, Р.Г. Петерсдорф и др. — М.: Медицина, 1995. — 447с.
- Диагностика изолированной и комбинированной гипертрофии миокарда желудочков сердца при наличии блокады левой ножки пучка Гиса / Г.В. Рябыкина, Н.В. Яворская, 3.3. Дорофеева и др. // Кардиология. -1994. №7.1. C. 57-59.
- Григоров С.С. Поперечная блокада сердца (клиника и лечение). Автореф. дис. д.м.н. / АМН СССР Ин-т сердечно-сосудистой хирургии им.А.Н.Бакулева М.Д971. С.47.
Последние статьи о диагностике
Порок сердца
Как диагностировать порок сердца (врожденный, приобретенный): Порок сердца (врожденный, приобретенный) — это патологическое изменение сердца, в ходе которого наблюдаются дефекты клапанного аппарата или его стенок, приводящие к сердечной недостаточности. Первичная диагностика порока сердца потребует проведения УЗИ сердца или электрокардиограммы (ЭКГ) и последующей консультации у кардиолога. В качестве дополнительного обследования врач может назначить:
Аритмия сердца
Аритмия — это проблемы с сердечным ритмом. Ритм сердца человека контролируется электрическими сигналами. Аритмия — это нарушение сердечного ритма, в результате чего сердце может биться слишком медленно, слишком быстро или нерегулярно. Эти отклонения варьируются от незначительного неудобства или дискомфорта до состояния с прямой угрозой жизни человека.
Блокада ножек пучка Гиса
Блокада ножек пучка Гиса – нарушение внутрисердечной проводимости, характеризующееся замедлением или полным прекращением проведения импульсов возбуждения по одной или нескольким ветвям пучка Гиса. Блокада ножек пучка Гиса может выявляться только при инструментальном обследовании или симптоматически проявляться нарушениями ритма, головокружением, приступами потери сознания. Блокада ножек пучка Гиса диагностируется с помощью электрокардиографии. Лечение блокады ножек пучка Гиса сводится к устранению причин нарушения проводимости; в некоторых случаях может потребоваться установка искусственного водителя ритма сердца.
Общие сведения
Блокада ножек пучка Гиса – неполное или полное нарушение прохождения электрического импульса по пучкам клеток проводящей системы сердца, приводящее к изменению последовательности охвата возбуждением миокарда желудочков. В кардиологии блокада ножек пучка Гиса не рассматривается как самостоятельное заболевание. Как правило, она выступает следствием и одновременно электрокардиографическим симптомом какой-либо самостоятельной сердечной патологии. По данным ЭКГ, блокада ножек пучка Гиса диагностируется у 0,6 % людей, чаще у мужчин; среди лиц старше 60 лет ее частота увеличивается до 1—2 %.
Пучок Гиса – часть проводящей системы сердца, представленная скоплениями видоизмененных мышечных волокон. В межжелудочковой перегородке пучок Гиса разделяется на две ножки — правую и левую. В свою очередь, левая ножка делится на переднюю и заднюю ветви, которые спускаются по обеим сторонам межжелудочковой перегородки. Самыми мелкими ветвями внутрижелудочковой проводящей системы являются волокна Пуркинье, которые пронизывают всю сердечную мышцу и непосредственно связаны с сократительным миокардом желудочков. Сокращения миокарда происходит благодаря распространению электрических импульсов, зародившихся в синусовом узле, через предсердия на атриовентрикулярный узел, затем – по пучку Гиса и его ножкам к волокнам Пуркинье.
Блокада ножек пучка Гиса
Причины блокады ножек пучка Гиса
Блокада ножек пучка Гиса может вызываться различными причинами. Блокада правой ножки пучка Гиса возникает при заболеваниях, сопровождающихся перегрузкой и гипертрофией правого желудочка, – митральном стенозе, дефекте межпредсердной перегородки, недостаточности трехстворчатого клапана, ИБС, легочном сердце, артериальной гипертензии, остром инфаркте миокарда (заднедиафрагмальном или верхневерхушечном) и др.
К блокаде левой ножки пучка Гиса приводят атеросклеротический кардиосклероз, пороки аортального клапана, кардиомиопатия, инфаркт миокарда, миокардит, бактериальный эндокардит, миокардиодистрофия. Реже блокада ножки пучка Гиса развивается на фоне тромбоэмболии легочной артерии, гиперкалиемии и интоксикации сердечными гликозидами.
Причинами двухпучковых блокад обычно служат аортальные пороки (аортальная недостаточность, аортальный стеноз) и коарктация аорты.
Классификация блокад ножек пучка Гиса
С учетом анатомического строения пучка Гиса блокады могут быть однопучковыми, двухпучковыми и трехпучковыми. К однопучковым блокадам относятся случаи поражения только одной ножки (ветви) пучка Гиса: блокада правой ножки, блокада левой передней или левой задней ветви. Двухпучковые блокады представляют собой одновременное поражение 2-х ветвей пучка Гиса: передней и задней ветви левой ножки, правой ножки и передней левой ветви, правой ножки и задней левой ветви. При трехпучковых блокадах поражаются все три ветви пучка Гиса.
По степени нарушения проведения импульса блокады ножек пучка Гиса могут быть неполными и полными. При неполной блокаде нарушается проведение импульса по одной из ножек пучка Гиса, в то время как функционирование второй ножки либо одной из ее ветвей не нарушено. При этом возбуждение миокарда желудочков обеспечивается неповрежденными ветвями, однако происходит с опозданием.
Т.о., при замедлении процесса распространения импульса по ветвям пучка Гиса, имеет место неполная блокада сердца I степени. В том случае, если не все импульсы достигают желудочков, говорят о неполной блокаде сердца II степени. Полная блокада (или блокада III степени) характеризуется абсолютной невозможностью проведения импульсов из предсердий в желудочки, в связи с чем последние начинают сокращаться самостоятельно, со скоростью 20-40 уд. в мин.
Блокады ножек пучка Гиса могут быть преходящими (интермиттирующими) или постоянными (необратимыми). В некоторых случаях блокада ножек пучка Гиса развивается только при изменении частоты сердечного ритма (брадикардии, тахикардии).
Характеристика различных вариантов блокады ножек пучка Гиса
Блокады ножек пучка Гиса не имеют самостоятельных клинических проявлений; в большинстве случаев они проявляются симптомами основного заболевания и специфическими изменениями ЭКГ. В ряде случаев, при снижении сердечного выброса, блокада ножек пучка Гиса может сопровождаться частыми головокружениями, выраженной брадикардией, иногда – приступами потери сознания.
Рассмотрим основные клинические варианты блокады ножек пучка Гиса.
Блокада правой ножки пучка Гиса
В случае полной блокады правой ножки пучка Гиса проведение импульса и возбуждение миокарда правого желудочка и правой половины МЖЖП происходит по сократительным мышечным волокнам от левого желудочка и с левой половины МЖЖП. При неполной блокаде отмечается замедление проведения электрического импульса по правой ножке пучка Гиса. Иногда неполная блокада правой ножки пучка Гиса выявляется у практически здоровых молодых людей; в данном случае она расценивается как вариант физиологической нормы.
ЭКГ-признаками полной блокады правой ножки пучка Гиса служат расширение зубца S, увеличение амплитуды и расширение зубца R, QRS-комплекс имеет форму qRS с расширением до 0,12 сек. и более.
Блокада левой ножки пучка Гиса
При полной блокаде левой ножки пучка Гиса волна возбуждения не проводится по стволу ножки до ее ветвления либо не распространяется одновременно на обе ветви левой ножки (двухпучковая блокада). Волна возбуждения передается на миокард левого желудочка с задержкой от правой половины МЖЖП и правого желудочка по волокнам Пуркинье. На ЭКГ – отклонение ЭОС влево, уширение комплекса QRS до 0,12 сек. или больше.
В основе блокады передней ветви левой ножки пучка Гиса лежит нарушение проведения импульса к переднебоковой стенке миокарда левого желудочка. В данном случае после возбуждения МЖЖП и нижних отделов задней стенки по анастомозам волокон Пуркинье волна возбуждения распространяется на переднебоковую стенку левого желудочка снизу вверх.
При блокаде задней ветви левой ножки пучка Гиса нарушено проведение импульса к задненижним отделам миокарда левого желудочка. Волна активации распространяется от передней и переднебоковой стенки левого желудочка по волокнам Пуркинье на задненижние отделы левого желудочка, т. е. сверху вниз.
Неполная блокада левой ножки пучка Гиса характеризуется замедлением проведения импульса по основному левому стволу либо по обеим ветвям левой ножки. При этом часть миокарда левого желудочка возбуждается от импульсов, распространяющихся по правой ножке.
Двухпучковые блокады
При сочетании блокады правой ножки пучка Гиса с блокадой левой передней ветви распространение электрического импульса идет по задней ветви левой ножки пучка Гиса, вызывая возбуждение сначала задненижних отделов миокарда левого желудочка, затем — его переднебоковых отделов. Вслед за этим по сократительным волокнам импульс медленно распространяется на миокард правого желудочка.
Запаздывание возбуждения переднебоковой стенки левого желудочка и правого желудочка отражается на ЭКГ в виде расширения QRS-комплекса до 0,12 секунд, зазубренностью восходящего колена зубца S, отрицательного зубца Т, отклонения ЭОС влево.
При сочетанной блокаде правой ножки пучка Гиса с блокадой задней левой ветви проведение импульса осуществляется через переднюю левую ветвь, переднебоковые отделы миокарда левого желудочка по анастомозам к задненижним отделам левого желудочка, а затем — по сократительным волокнам к правому желудочку. ЭКГ отражает признаки блокады левой задней ветви и правой ножки пучка Гиса, отклонение ЭОС вправо. Данное сочетание свидетельствует о распространенных и глубоких изменениях миокарда.
Трехпучковая блокада
Неполная трехпучковая блокада сопровождается распространением импульса возбуждения к желудочкам по наименее пораженной ветви ножек пучка Гиса. При этом отмечается атриовентрикулярная блокада I или II степени.
В случае полной трехпучковой блокады проведение импульсов из предсердий к желудочкам становится невозможным (АВ-блокада III степени), что приводит к разобщению предсердного и желудочкового ритмов. При этом желудочки сокращаются в собственном идиовентрикулярном ритме, характеризующемся малой частотой и аритмичностью, что может приводить к появлению мерцательной аритмии и асистолии различной длительности.
ЭКГ картина при полной блокаде ножек пучка Гиса соответствует признакам АВ-блокады той или иной степени.
Диагностика и лечение блокады ножек пучка Гиса
Основным методом выявления блокады ножек пучка Гиса служит стандартная электрокардиография и ее разновидности — чреспищеводная электрокардиография (ЧПЭКГ), ритмокардиография, суточное ЭКГ-мониторирование. Для выявления данных за органическое поражение сердца проводится ЭхоКГ, МРТ, МСКТ, ПЭТ сердца. При выявлении блокады ножек пучка Гиса необходима консультация пациента кардиологом, аритмологом или кардиохирургом.
Специфической терапии блокады ножек пучка Гиса не существует; при данном нарушении лечить необходимо основное заболевание. При блокаде ножек пучка Гиса, осложненной стенокардией, артериальной гипертензией, сердечной недостаточностью, проводится терапия нитратами, сердечными гликозидами, гипотензивными средствами. При АВ-блокадах следует рассмотреть показания к имплантации электрокардиостимулятора. При блокаде ножек пучка Гиса, протекающей без клинических проявлений, проводится динамическое наблюдение.
Прогноз блокады ножек пучка Гиса
Прогноз блокады ножек пучка Гиса у асимптоматических пациентов благоприятен. При наличии органической патологии сердца прогноз определяется основным заболеванием. В свою очередь, блокада ножек пучка Гиса повышает как риск внезапной смерти у данной категории больных, так и развитие отдаленных осложнений.
Прогрессирование дефекта проведения, развитие АВ-блокады, кардиомегалии, гипертензии и сердечной недостаточности повышает вероятность неблагоприятного исхода.