Различные нарушения рефракции встречаются почти у трети населения планеты. Негативно влияет на органы зрения постоянное нахождение у мониторов компьютеров и экранов телефонов. Между тем, исправить положение можно. Рассмотрим, как восстановить зрение в домашних условиях, не прибегая к хирургическому вмешательству.
Как восстановить зрение, если оно ухудшилось

Первые результаты станут заметны минимум через 15-20 дней. Но даже после полного восстановления зрения упражнения выполняются в качестве профилактики.
Также существуют контактные методы коррекции, которые позволяют улучшить зрение до 100% без операции.
В домашних условиях

Упражнения для глаз
Специальных комплексов упражнений существует очень много, но применять можно лишь те, которые рекомендуют офтальмологи. Их выполняют после хирургических вмешательств, в качестве профилактики прогрессирования многих глазных заболеваний, а также для улучшения зрения.
Комплекс из 16 упражнений на каждый день
Сначала каждое упражнение выполняется по 30 секунд, затем время можно увеличить. Для начинающих рекомендуется первые раз делать по 5 раз каждое упражнение.
“Пальминг”
Комплекс очень простой, его выполнение не займет больше 5 минут. Выполняется он по следующему алгоритму:
- Необходимо принять удобное положение за столом: спину выпрямить, а локти положить на столешницу.
- Глаза закрыть.
- Ладони разогреть трением друг об друга.
- Сложить кисти в форме лодочки, затем накладывает на глаза, чтобы пальцы перекрещивались в районе лба. Пальцы не должны при этом давить на глазные яблоки.
- Перед глазами должен быть полностью черный фон. Чтобы добиться такого эффекта, нужно настроить себя на позитивные мысли или в воображении рисовать прописные буквы алфавита по порядку.
“Вблизи-вдали”
По этой методике тренируются снайперы. Упражнение сравнительно быстро улучшает остроту зрения. Выполняется оно так:
- В руку надо взять карандаш или небольшую палочку, вытянуть руку перед собой.
- Взглядом выбираем точку на расстоянии 3-4 метра. Через каждые 3-4 секунды переводим взгляд с кончика карандаша или палочки на выбранную точку и обратно.
Желательно по после “Вблизи-вдали” выполнить “Пальминг”.
“Проблеск”
Начинать тренировать зрение лучше именно с этого вида гимнастики. Выполнять ее нужно минимум 7 дней. После настраивания режима “острого зрения” все остальные упражнения будут приносить больший эффект.
Для проведения тренировки понадобится вывеска или плакат с яркими крупными буквами. Расстояние между ним и глазами должно быть такое, чтобы человек перестал четко различать надпись, но прочитать буквы можно было после моргания. Надо удобно расположиться и начать моргать каждую секунду, пробуя различить буквы.
Продолжать упражняться надо до тех пор, пока надпись не удастся прочесть без всяких ухищрений. Ежедневные упражнения должны занимать около часа.
“Пальба по мишеням”

Взгляд переводится последовательно с одного предмета на другой. “Пальба”, то есть перевод взгляда осуществляется с интервалом в одну секунду. При этом нужно интенсивно моргать, чтобы четко видеть оба предмета. Постепенно частота моргания снижается, поскольку острое зрение начнет сохраняться дольше.
“Отдых”
Эта методика поможет обрести хорошее зрение, но только в сочетании с другими способами восстановления. Как проводить занятия:
- Лицо плотно прикрыть ладонями, положив их крест-накрест.
- Принять удобное положение и открыть глаза.
- Перед собой человек обычно видит темноту, но если возникают какие-либо образы, от них надо абстрагироваться.
- Выполнять комплекс нужно до появления ощущения комфорта в органах зрения.
“Световой луч” (соляризация)

Следует учитывать, что первые разы ощущения будут не очень приятные, постепенно органы зрения привыкнут и перестанут слезиться.
Вместо солнца можно использовать другой источник света: свечу, электрическую лампочку, но солнечная соляризация считается самой эффективной.
“Маятник”
“Маятник” — это фокусировка зрения на тексте. Сначала надо действовать, как описано в упражнении “Проблеск”. Когда четкость зрения будет достигнута, надо водить взглядом по строке влево и вправо. Моргать в это время не надо. Когда текст начнет расплываться, следует один раз моргнуть и продолжать “раскачивать маятник”. По времени выполнения ограничений нет.
Пиратские очки

Закрывать то правый, то левый глаз нужно каждые 30 минут, то есть необходимо чередовать.
Принцип лечебного воздействия основывается на том, что когда задействован только один глаз, он активно напрягает и расслабляет мышцы, пытаясь сфокусироваться, таким образом острота зрения увеличивается.
В пиратских очках можно читать, работать, смотреть телевизор. Сначала их нужно носить 1-2 часа в день, постепенно время увеличивается.
Таблица для улучшения зрения по Жданову
Методика основывается на рассматривании проверочной таблицы. Каждый день необходимо каждым глазом по очереди, а затем и двумя одновременно читать буквы, какие только можно разглядеть. Выполняется упражнение не менее 5 минут 3 раза в день. Затем приступают к более сложному комплексу, выполнять который надо в такой последовательности:
- Посмотреть на любую точку недалеко от таблицы.
- Перевести взгляд в сторону и поморгать.
- Посмотреть непосредственно на проверочную таблицу.
- Отвести взгляд в сторону и снова поморгать.
- Сфокусироваться на строке, перевести взгляд в сторону, поморгать.
- Сосредоточить взгляд на отдельном слове, отвести взгляд и поморгать.
- Посмотреть на букву, отвести — поморгать.
- Сфокусироваться на какой-либо детали буквы, отвести — поморгать.
Массаж глаз

- Тремя пальцами произвести поглаживания от середины лба к вискам. Время выполнения — 30 секунд.
- Выполнить упражнение аналогичное предыдущему, но в области бровей. Поглаживания надо делать от центра к краям.
- Растирать виски полминуты по часовой стрелке и такое же время — против часовой стрелки.
- Разлаживать скулы тремя пальцами от центра к краям в течение 20-30 секунд.
- Помассировать указательными пальцами область в районе ноздрей около 40 секунд.
- Средними пальцами растирать переносицу полминуты.
- Растирать заднюю сторону шеи четырьмя пальцами около 40 секунд.
- Впадины, расположенные под ушными раковинами, аккуратно растирать указательными пальцами 20 секунд.
- На закрытые веки слегка надавливают двумя пальцами и осторожно разминают от уголков к краям. В районе глазных яблок круговые массажные движения осуществляются четырьмя пальцами 40-60 секунд.
- Комплекс заканчивается интенсивным зажмуриванием (3-10 раз).
Правильное питание

- витамин А (морковь, шпинат, яблоки, брокколи, сладкий перец, черника, печень);
- витамин В (орехи, семечки, кисломолочная продукция, различные субпродукты);
- витамин С (цитрусовые, кислая капуста, шиповник, сладкий перец, грибы);
- витамин Е (креветки, рыба, различные виды орехов, авокадо, шпинат);
- цинк (сухофрукты, говяжий язык, арахис, фасоль, яичный желток);
- селен (куриная и индюшиная печень, кукуруза, яйца, осьминог, рис).
Правильные привычки
Правильные привычки — это один из самых главных факторов, позволяющих восстановить зрение. Если их не соблюдать, все труды пойдут насмарку. Соблюдать нужно следующие правила:
- Постоянно моргать на протяжении всего дня. Это хорошая тренировка для глазных мышц.
- Почаще переводит взгляд с дальних объектов на ближние, и наоборот.
- При усталости обязательно давать глазам отдыхать. Ограничивать зрительные нагрузки. Всегда настраивать оптимальное освещение в помещении.
- При работе за компьютером отвлекаться от монитора каждые 30-40 минут. Можно установить специальную программу, которая будет об этом напоминать.
Витамины, улучшающие зрение

- “Копмливит Офтальмо”. В составе содержаться: витамины, микроэлементы (цинк, селен, медь), натуральные каротиноиды (лютеин, зеаксантин). Витаминный комплекс улучшает обменные процессы, укрепляет стенки сосудов.
- “Черника Форте”. Препарат относится к биологически активным добавкам. Среди составляющих присутствует экстракт черники, цинк, необходимые для глаз витамины.
- “Сантэ 40”. Витамины, которые выпускаются в виде капель для глаз. Препарат тонизирует, препятствует возрастным изменениям зрительного аппарата, снимает неприятные ощущения при переутомлении. Состав: пантенол, борная кислота, касторовое масло, витамин Е, таурин и др.
- “Аевит”. В состав входят два главных для зрения витамина: А и Е. Препарат препятствует разрушению сосудов, улучшает обмен веществ и капиллярное кровоснабжение.
- “Рутин”. Основной компонент состава — рутозид. Препарат значительно улучшает состояние сосудов, а, следовательно, и микроциркуляцию крови в органах зрения.
Рекомендуем ознакомиться более подробнее с рейтингом витоминов в статье: Лучшие витамины для глаз.
Медикаментозная терапия
Лекарства для глаз, может выписывать только врачь-офтальмолог. Самостоятельно их принимать запрещено!
В основном пациентам с рефракционными нарушениями назначают:
- Препараты для расслабления мускулатуры глаза. Самым распространенным лекарством является Атропин. Выпускается в виде глазных капель, которые представляют собой 1% раствор сульфата атропина. Применяется при воспалительных заболеваниях, травмах зрительных органов, а также при дальнозоркости.
- Медикаменты для снятия напряжения с глаз и отдыху во время сна. Самый популярный препарат — капли Штульна. Лекарство эффективно расслабляет глазные мышцы, а также снабжает глаз необходимыми витаминами и микроэлементами.
- Лекарственные средства для улучшения состояния сетчатки. В этой группе наиболее известен спазмолитик Галидор. Главное действующее вещество — фумарата бенциклан. Галидор восстанавливает ткани органов зрения, улучшает циркуляцию крови в сосудах сетчатки.
Эффективные народные средства

Самые эффективные народные рецепты:
- Выдавить сок из свежей моркови и принимать по 200 мл и принимать натощак каждое утро в течение одного месяца. При отсутствии аллергии можно добавить в напиток немного меда.
- Приготовить крепкий черный чай без сахара (100 мл). Добавить в него половину чайной ложки меда. Капать по одной капле в течение 14 дней.
- Наполнить одну емкость прохладной, а вторую — хорошо теплой водой. Опускать лицо по 10 раз в каждую емкость поочередно. Глаза при этом надо закрывать. Проводить процедуру не чала раза в неделю.
- Заварить столовую ложку высушенных листьев малины в 250 мл воды. Накрыть крышкой и оставить на 30 минут. Смочить ватные диски и приложить к глазам на 15-20 минут. Повторять процедуру 2 раза в день.
Обратившись в клинику

С помощью ночных линз
Ночные линзы — это один из самых прогрессивных методов восстановления зрения. Суть его заключается в изменении формы роговицы с помощью жестких оптических изделий. Она начинает преломлять свет таким образом, что изображение проецируется на сетчатку и в итоге человек может хорошо видеть без линз и очков.
Ночные линзы используются только во время сна, днем их носить не нужно.
Ортолинзы эффективны при миопии до 10 диоптрий и астигматизма до 3 диоптрий. Изготавливается оптика из газопроницаемых материалов, поэтому кислородное голодание глазу не грозит. Пациенты, которые пользуются ночными линзами, могут заниматься любыми видами спорта, плавать в бассейне и открытых водоемах.
Ночные линзы не мешают пациенту спать, он их не чувствует. Коррекция осуществляется постепенно и без болевых ощущений.
Аппаратной терапии

Аппаратное лечение способствует:
- снятию спазма с глазных мышц;
- улучшению тока крови;
- устранению прогрессирования заболевания (миопии, дальнозоркости);
- быстрому восстановлению после хирургических вмешательств;
- снятию усталости, которая возникла из-за частых зрительных нагрузок.
Наиболее эффективны занятия на следующих аппаратах:
- “Визотроник”;
- “Ручеек”;
- очки Панкова.
Эта методика лечения применяется для детей и взрослых. Аппаратное лечение не вызывает неприятных или болезненных ощущений. Многие упражнения проводятся в игровой форме: нужно рассматривать таблицы и рисунки, следить за движением фигур.
Лазерной коррекции

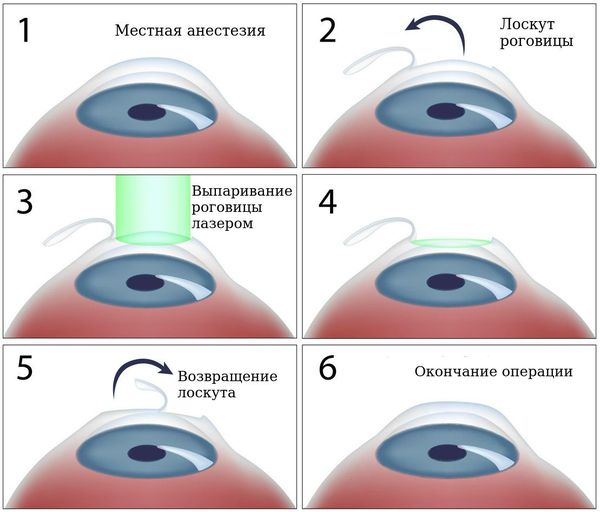
Во время лазерной коррекции верхние слои роговицы подрезаются и отгибаются, затем лазерный луч удаляет ненужные участки. Процесс контролируется компьютерным оборудованием и хирургом-офтальмологом. В конце операции лоскут эпителия ставится на место, швы при этом не накладываются. В течение нескольких суток происходит регенерация, затем человек не испытывает неприятных ощущений и видит хорошо.
У лазерной коррекции много противопоказаний, которые следует учесть перед проведением вмешательства.
После операции роговица больше никогда не станет прежней, если что-то пойдет не так, то существует риск полностью утратить зрение.
Можно ли восстановить зрение?

По мнению офтальмологов, самый эффективный способ — это ношение ночных линз в сочетании с аппаратным лечением, комплексами упражнений и массажа. Витамины и медикаменты следует принимать только по назначению врача.
Для выбора оптимального способа лечения следует обратиться к доктору. Ждем всех желающих в медклинике “Элит Плюс”. Наши специалисты проведут полное обследование, назначат необходимые медикаменты, курсы терапии.
В каких случаях можно вернуть зрение?

Также при легких травмах и ушибах можно надеяться на полное восстановление, поскольку глаз способен регенерироваться сам. Медикаментозная терапия способствует быстрейшему восстановлению.
При отслоении сетчатки или других тяжелых заболеваниях поможет только хирургическое вмешательство в сочетании с другими методиками, но зрительная функция может быть восстановлена.
Когда нельзя вернуть зрение?
Наиболее часто к слепоте приводят следующие заболевания:
- глаукома;
- катаракта;
- инфекционные поражения;
- онкология;
- диабетическая или врожденная ретинопатия;
- дегенерация желтого пятна;
- возрастная макулярная дистрофия сетчатки.
Некоторые из этих болезней лечатся хирургическим путем, но операция проходит не всегда успешно. Прогрессирование глаукомы и катаракты можно остановить аппаратным лечением, но не во всех случаях.
Видео
Источник: https://elitplus-clinic.ru/stati/kak-vosstanovit-zrenie.html
Дата публикации 24 октября 2017Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
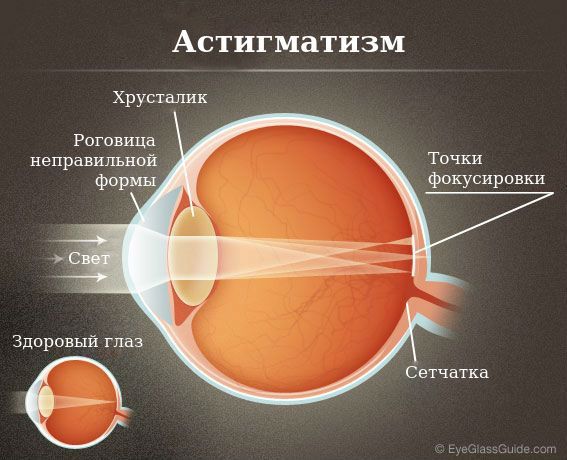
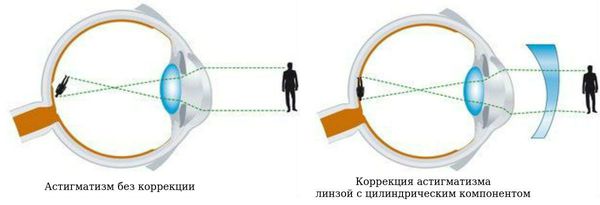
Астигматизм — это патология зрения, при которой роговица или хрусталик имеют неправильную форму, что препятствует нормальной фокусировке света на сетчатке и вызывает нечёткость зрения.
В переводе с латинского «астигматизм» означает отсутствие фокусной точки. На самом деле при астигматизме есть фокусные точки, но чаще всего они находятся на некотором расстоянии друг от друга. Поэтому речь идёт об отсутствии именно единой фокусной точки.
Можно провести аналогию с лупой для выжигания. Если представить, что лупа имеет слегка вытянутую форму, что визуально может быть и не очень заметно, то при попытке сфокусировать пучок света на дереве ничего не получится. Проходя через линзу, эти лучи соберутся в разных точках, и пучок световых лучей окажется слегка деформирован, вытянут и неравномерен. Часть света всё же будет в нужной точке, но скорее всего этого не хватит, чтоб получить нужную для выжигания температуру.
Что такое астигматизм:
В глазу, который представляет собой оптическую систему, есть три линзы:
- Роговица — имеет наибольшую преломляющую силу.
- Хрусталик — средняя структура по силе преломления.
- Стекловидное тело (то, чем глаз «заполнен») — последняя и анатомически, и по силе преломления структура.
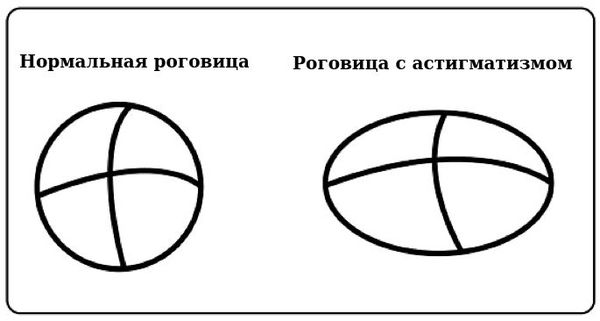
Наиболее распространён роговичный астигматизм, при котором роговица имеет неправильную форму. Он характеризуется тем, что преломляющая сила роговицы в разных меридианах отличается. Стоит пояснить, что меридианами называют условные линии на поверхности глазного яблока, соединяющие его передний и задний полюсы.
Визуально такие роговицы не выглядят эллипсовидными или «кривыми», если речь не идёт о высоких степенях.
Кроме роговичного существует ещё хрусталиковый астигматизм, при котором неправильную форму имеет хрусталик.
Причины астигматизма
Форма роговицы, как и многие параметры у человека, передаются ему по наследству. В связи с этим многие пациенты задают вопросы. Например, почему у ребёнка есть астигматизм, хотя в роду его ни у кого не было. Дело в том, что генетика — это не точное копирование всех признаков, в ходе развития эмбриона происходит множество мутаций, которые, по сути, и являются эволюцией.
Некоторые мутации полезны, другие — не совсем. В ходе не до конца ясных причин появляются люди, у который роговица не идеально ровная. Нужно отметить, что люди с идеально ровной в оптическом плане роговицей почти не встречаются. Практически каждый человек имеет небольшое отклонение, если рассматривать роговицу как оптический элемент.
Статистика
Частота распространения астигматизма:
- более 1 диоптрии: 15,6 – 22,5 %;
- более 2 диоптрий: 4,2 – 5,4 %;
- более 3 диоптрий: 1,6 % [6].
Бывает ли астигматизм на одном глазу
Астигматизм чаще бывает двусторонним, но может возникать и на одном глазу.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы астигматизма
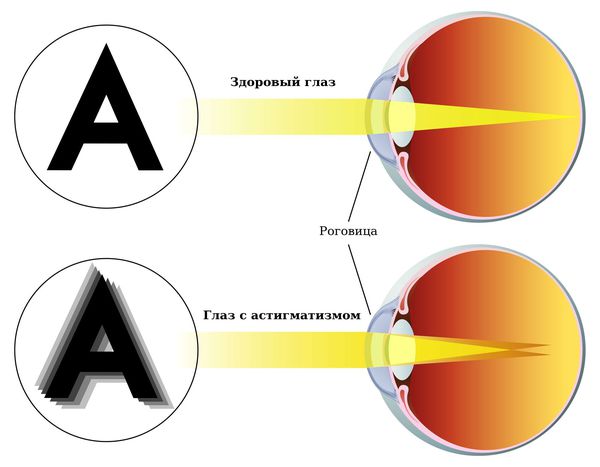
Клиническая картина астигматизма достаточно сложна, так как фокусная точка всё же есть. Зачастую люди с небольшими степенями астигматизма могут увидеть даже некоторые буквы из 10 строки таблицы для определения остроты зрения.
Чем астигматизм отличается от других болезней по симптомам
Наиболее часто люди с астигматизмом при попытке прочитать вдали будут путать схожие буквы, например «Р» и «В», «Н» и «К», «О» и «С» и другие подобные, где буквы отличаются «хвостиком» или «лишней палочкой».
Симптомы ранней стадии — проблемы усугубляются в тёмное время суток, когда зрачок становится шире.
Снижение зрения или невозможность различать похожие буквы может появиться не сразу с рождения, так как этот вид рефракции (преломляющей способности глаза) у многих людей компенсируется работой цилиарной мышцы. Это та мышца, которая посредством связок прикреплена к капсуле хрусталика и за счёт своей работы может менять форму хрусталика, позволяя фокусироваться вблизи. Именно эта система за счёт неравномерного напряжения может скомпенсировать роговичный астигматизм. Поэтому иногда говорят о внезапно возникшем астигматизме в 20-30 лет. Вероятнее всего, если речь идёт не о дегенеративных заболеваниях роговицы или травмах, причиной появления астигматизма в этом возрасте стало то, что он просто перестал компенсироваться.
Как видит человек с астигматизмом:
Сочетание с другими патологиями глаз
Наиболее часто астигматизм дополняет дальнозоркость (гиперметропию), близорукость (миопию), амблиопию, косоглазие.
Патогенез астигматизма
Существуют исследования, утверждающие, что у всех детей до трёх месяцев, особенно у новорождённых, есть астигматизм. При этом к 18 месяцам астигматизм уменьшается до значений, характерных для взрослых [1]. Некоторые авторы пришли к выводу, что линейное снижение астигматизма, как и наличие его у младенцев, является скорее естественным путём развития глаза [2].
Бывает ли астигматизм у детей
Большинство изменений в форме роговицы происходит у детей в возрасте от 1 до 3 лет [3]. Чаще всего эти изменения начинают носить стабильный характер и могут приводить к проблемам уже в школьном возрасте [4]. В остальное время астигматизм достаточно стабилен, если речь не идёт о кератоконусе (заболевании роговицы, при котором она истончается, вытягивается и мутнеет) или астигматизме, связанном с травмой или кератитом. Хотя есть исследование, утверждающее, что за 5 лет обучения у студентов-медиков выявили небольшое изменение формы роговицы, которое усилило их астигматизм [5].
В случае хрусталикового астигматизма делать прогноз сложно. Если речь идёт о хрусталиковом астигматизме у детей, то, вероятнее всего, это функциональное состояние, которое связано с неравномерным тонусом цилиарной мышцы. Если же имеется в виду аналогичная форма астигматизма у пожилых, скорее всего дело в хрусталике, который из-за инволюционных изменений потерял свою способность к прозрачности в некоторых участках и принял неправильную форму.
Классификация и стадии развития астигматизма
Существует множество классификаций астигматизма по степени и виду «неравномерности» роговицы, но самая понятная и удобная — это классификация по величине разницы между меридианами в диоптриях.
Виды астигматизма в зависимости от разницы между меридианами в диоптриях:
- до 3.0 диоптрий — слабая степень астигматизма;
- от 3.0 до 6.0 диоптрий — средняя степень;
- от 6 и более — высокая степень.
Осложнения астигматизма
Осложнений у астигматизма немного. Это рефракционная патология, которая так же, как близорукость и дальнозоркость способна влиять на остроту зрения и восприятие мира.
Чем опасен астигматизм
Если астигматизм не был вовремя выявлен у ребёнка, это может привести к развитию амблиопии. Это заболевание иначе называют «ленивым глазом», оно характеризуется снижением зрения в раннем возрасте, при этом процессы, которые не позволяют видеть остро, происходят в головном мозге. При астигматизме невозможно получить чёткий и правильный фокус на сетчатке, поэтому на неё проецируется «размазанная» картинка. Зрительный нерв передаёт её в аналитические центры мозга, где она обрабатывается. Ребёнок растёт, его потребности к повышению остроты зрения возрастают, а фактическая картинка на сетчатке из-за астигматизма не меняется и на уровне зрительных анализаторов становится невозможно сформировать чёткую картинку. Поэтому очень важно вовремя выявить астигматизм, который приводит к снижению остроты зрения, и правильно его скорректировать.
Диагностика астигматизма
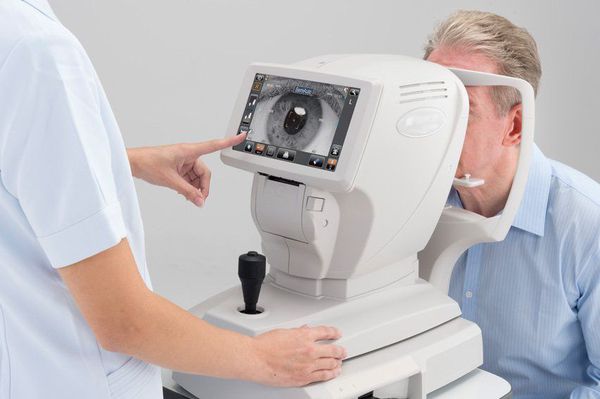
При наличии современного оборудования диагностировать астигматизм несложно. Например, рутинным методом обследования является кератометрия (измерение кривизны роговицы), она обычно проводится одновременно с рефрактометрией (определением рефракции глаза). В ходе этого исследования прибор показывает какую оптическую силу имеют меридианы, какова разница между ними и какой градус у осей. На основании этих данных можно сделать вывод о роговичном астигматизме.
Также для диагностики можно использовать кератотопографы — приборы, благодаря которым возможно точное построение и даже 3D-визуализация передней поверхности роговицы, чтобы пациент понял суть заболевания.
Важным моментом при диагностике астигматизма является анализ задней поверхности роговицы, так как изменения в ней могут быть первыми признаками появления хронического заболевания роговицы — кератоконуса, для которого характерны весомые цифры астигматизма, а также истончение, вытяжение и помутнение роговицы.
Астигматизм можно определить и с помощью метода скиаскопии. Его проводят с помощью источника света (матовой лампочки мощностью 60-80 вт), прибора скиаскопа, состоящего из двух зеркал (плоского и вогнутого) и скиаскопических линеек с набором линз.
Лампочку ставят за головой пациента, с левой стороны. Плоским зеркалом скиаскопа доктор направляет пучок света, исходящий от лампочки, в глаз пациента. В области зрачка появляется световое пятно. Когда доктор поворачивает зеркало в разные стороны вокруг вертикальной и горизонтальной осей, появляются тени. В зависимости от того, как движется тень, определяется вид нарушения рефракции (близорукость, дальнозоркость, астигматизм). Величина рефракции измеряется с помощью линз скиаскопической линейки.
Этот метод позволяет увидеть общую картину, но определить вид астигматизма (роговичный или хрусталиковый) с его помощью крайне сложно.
Во многих поликлиниках есть авторефрактокератометры, однако важно правильно проанализировать полученные данные. Некоторые доктора напрасно игнорируют данные кератометрии, считая, что наличие компенсированного астигматизма у пациента позволяет им говорить, что пациент полностью здоров. В этом вопросе решение должно быть индивидуальным.
Лечение астигматизма
Лечится ли астигматизм
Астигматизм — это не заболевание, а состояние, при котором роговица имеет неправильную форму. Форму роговицы можно изменить воздействием эксимерного лазера. Соответственно, от астигматизма в ряде случаев можно полностью избавиться с помощью лазерной коррекции.
Как и при близорукости, существует три способа коррекции:
- Очковая коррекция.
- Контактная.
- Рефракционная операция, или лазерная коррекция.
Очковая и контактная коррекция
Очки при коррекции астигматизма — наиболее давний метод коррекции. По комфорту и переносимости занимает не первое место, если говорить об астигматизме. Происходит это из-за того, что корректирующая линза не прилегает к роговице, а находится от нее на некотором расстоянии, обычно 12 мм. Из-за того, что многие пациенты, оглядываясь по сторонам, двигают глазами, а не головой, взгляд часто проходит не через оптический центр, что может вызвать дискомфорт, головокружение или искажение пространства.
С другой стороны, очковая коррекция практически не имеет предела по степени и величине корригируемого астигматизма.
Стоит отметить ещё одну особенность очковой коррекции. Лет 30-40 назад очковых линз с цилиндрическим компонентом (астигматических) было не так много, их сложно было найти, и тогда широкое распространение получил термин «сфероэквивалент, S.E.». С помощью этой величины можно добиться приемлемых показателей остроты зрения, и многие доктора даже сейчас считают это допустимым.
Что из себя представляет сфероэквивалент? Это округлённое значение сильного меридиана до целого. Например, у пациента близорукость в одном меридиане 2 диоптрии, а в другом — 1 диоптрия. Тогда его рецепт может выглядеть следующим образом: sph -1.0 cyl -1.0 и обозначение оси. В этом случае каждый из меридианов получается скоррегированным точно. В случае же использования сфероэквивалента рецепт может выглядеть следующим образом: sph -2.0. То есть сферическая линза корректирует сильный меридиан и нейтрализует там астигматизм, но в слабом меридиане происходит перекоррекция [1]. Это не самый лучший вариант, в наше время созданы все условия для соразмерной коррекции, поэтому подобных решений можно избежать.
Контактные линзы при астигматизме — один из самых комфортных методов коррекции, поскольку линза лежит на роговице, при взгляде по сторонам пациент всё равно смотрит через центр. При этом для контактной коррекции не характерны искажения пространства типа дисторсии (отдаления пространства и выпячивания), как это бывает у высокодиоптрийных очков. Но у контактной коррекции, если мы говорим о мягких линзах, есть ограничение 2.75 диоптрий (разница между меридианами, или степень самого астигматизма) — это максимальное значение, которое можно корригировать мягкими контактными линзами. Поэтому контактные линзы — это способ лечения астигматизма малой степени, а для лечения средней и тяжёлой степени применяют очковую и лазерную коррекцию. Существуют и другие разновидности линз: ортокератологические, и жесткие газопроницаемые линзы, и т. д.
Лазерная коррекция
Эксимер-лазерная коррекция астигматизма — набирающая популярность методика борьбы с астигматизмом. Позволяет воздействовать непосредственно на проблему астигматизма — форму роговицы.
Суть методики в следующем: специальный прибор делает топограмму роговицы, где отмечает точную её форму, врач вносит в прибор данные о том, какие ещё рефракционные отклонения (близорукость, дальнозоркость) есть у пациента. Система делает расчёт, при котором старается убрать сопутствующую астигматизму аметропию (нарушения преломляющей способности), например близорукость, и привести форму роговицы к идеальной. Происходит это за счёт абляции, при которой воздействие энергии приводит к контролируемому выпариванию нужных слоёв клеток с целью создания необходимой формы роговицы.
Астигматизм — это «кривая роговица», и лазерная коррекция эту форму исправляет. Однако у этого варианта есть и противопоказания, кроме того, у метода высокая стоимость.
Показания к операции
Лазерную коррекцию проводят при желании пациента повысить остроту зрения с помощью одномоментного хирургического вмешательства.
Противопоказания к проведению лазерной коррекции
- острые и некоторые хронические заболевания роговицы;
- тяжёлые психические отклонения;
- кератоконус;
- ранний возраст (большинстве клиник в России проводят операцию с 18 лет);
- сочетание высокой степени астигматизма и тонкой роговицы.
Гимнастика для глаз при астигматизме
Упражнениями для глаз астигматизм не исправить.
Диета при астигматизме
Питание с астигматизмом никак не связано.
Физиотерапевтическое лечение
Физиотерапевтическое лечение неэффективно, так как не способно изменить форму роговицы.
Медикаменты для терапии
Медикаментозная терапия для лечения астигматизма не используется.
Лечение астигматизма народными методами
Народные средства для лечения астигматизма применять не только бессмысленно, но и опасно.
Прогноз. Профилактика
Отдалённый прогноз у людей с врождённым астигматизмом благоприятный. Если человек вовремя выявил этот вид патологии рефракции, использовал какой-либо вид коррекции, то и впоследствии никаких проблем быть не должно.
Профилактика астигматизма как таковая отсутствует, если речь идёт о врождённом роговичном астигматизме.
Берут ли с астигматизмом в армию
Со слабой и средней степенью астигматизма, вероятнее всего, призывник будет годен с незначительными ограничениями или ограниченно годен (категории Б-3 и В). При высокой степени астигматизма призывник может получить категорию Г и Д (временно или полностью не годен к военной службе).
Астигматизм и спорт
Спортом при астигматизме заниматься можно. В нормативных документах РФ допуск ко многим видам спорта для детей, страдающих астигматизмом, ограничен, но это неоправданно и ничем не аргументированно.
Астигматизм и беременность
Астигматизм не должен влиять на выбор тактики родоразрешения. Следует помнить, что при потугах в родах контактные линзы могут потеряться или завернуться, поэтому очки в родах будут предпочтительнее.
Головокружение

Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 12 февраля, 2017
Обновлено: 28 декабря, 2022
Неприятные ощущения в области головы знакомы едва ли не каждому жителю Земли. Приступы сильного, резкого головокружения внутри головы, напоминающие по интенсивности состояние опьянения или при лёгкие неприятные ощущения при изменении положения тела хотя бы раз случались у каждого.
Как правило, вертиго – временное явление, которое спустя минуты проходит. Однако бывает, что подобный приступ – сигнал о развитии сложного тяжёлого заболевания или даже критического состояния, которое требует немедленной медицинской помощи [1].
Содержание статьи:
- 1 Причины
- 2 Симптомы
- 3 Диагностика
- 4 Лечение
- 4.1 Самопомощь
- 5 Как помочь при вертиго
- 6 Профилактика
- 7 Комментарий профессора Р.Ф. Гимранова
- 8 Список использованной литературы
Причины
Изначально нужно разобраться, отчего бывает и с чем может быть связано сильное головокружение, почему возникают такие ощущения в области головы, что делать в такой ситуации и какой врач лечит чувство кружения.
Это один из самых распространённых симптомов, возникающих самостоятельно или под влиянием расстройств здоровья организма. Прежде чем решить, отчего и чем лечить человека, нужно понять признаком чего может быть системное или несистемное головокружение, и поставить диагноз.
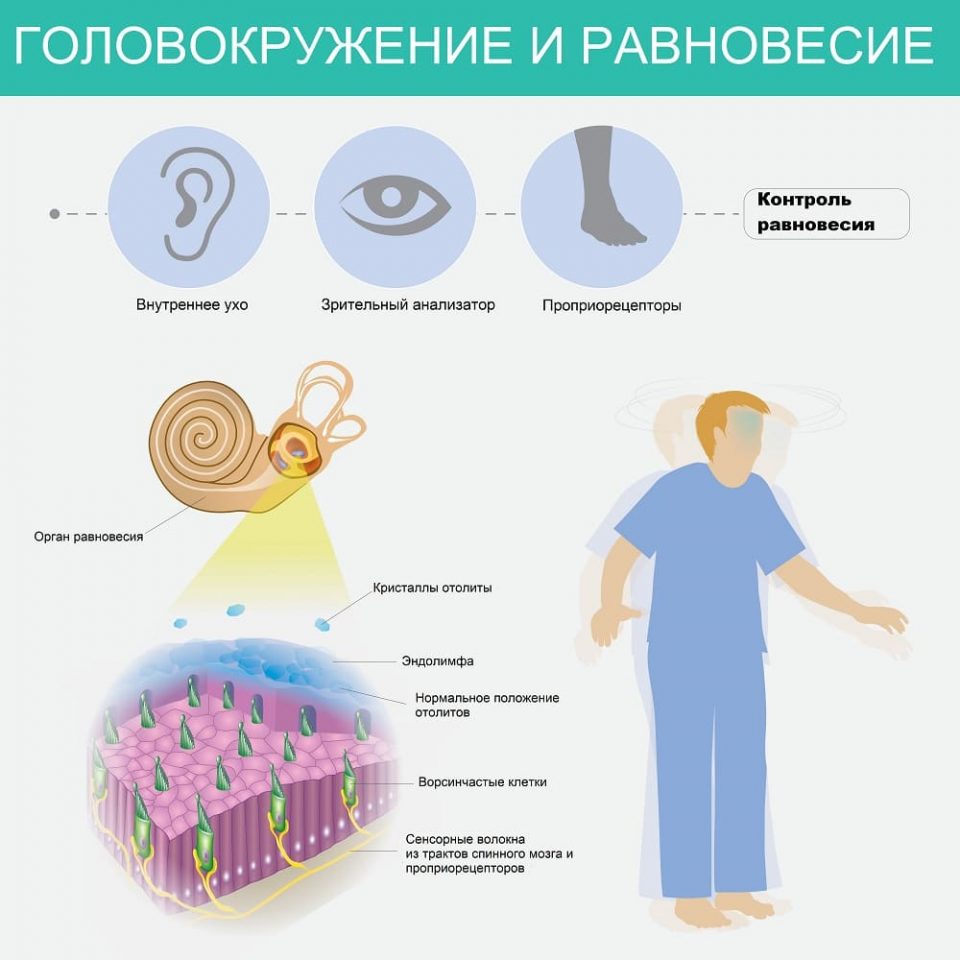
Распространённые системные (затрагивающие вестибулярную систему организма) и несистемные причины:
- реакция на некоторые лекарственные препараты [2];
- пассивное курение, употребление никотина в каком-либо формате;
- склонность к чрезмерному употреблению алкогольных напитков;
- пониженное содержание глюкозы в крови, продолжительное голодание;
- патология внутреннего и среднего уха, инфекции, воспаление, новообразования доброкачественные или злокачественные;
- патология головного мозга: опухоли, нарушения кровообращения (инфаркт мозга) – это то, о чём говорит головокружение ночью во время сна;
- травмы позвоночного столба, шейного его отдела;
- остеохондроз позвоночника, нарушающий проходимость сосудов головного мозга;
- анемия (малокровие) вследствие кровопотери, болезней организма;
- физическая или психоэмоциональная усталость;
- стресс, приступ панической атаки;
- травмы головы, последствия перенесённых ЧМТ;
- дегенеративные поражения, болезнь Паркинсона, Альцгеймера;
- гормональные изменения у женщин в период полового созревания, определённых дней цикла, наступления беременности или менопаузы;
- реакция на поездки на транспорте, аттракционе или морскую болезнь (укачивание).
Всего известно 80 с лишним причин.
Установить, почему может постоянно, всё время кружиться голова, когда закрываешь глаза, или иногда на протяжении нескольких дней периодически возникать чувство, что шатает при наклоне головы вниз, можно, если проверить весь организм. Хотя главное внимание, конечно, уделяется состоянию головного мозга.
Симптомы
Понять, что делать, если у человека сильно и часто кружится голова и шатает постоянно, когда он ложится или встаёт, можно, установив причину возникновения вертиго. Навести на правильную мысль, невролога способны сопутствующие приступу проявления.
Опасными симптомами считаются:
- резкая повышенная потливость;
- ощущение вращения тела в пространстве с потерей координации движений, падениями;
- онемение лица и губ, нарушения речи;
- сильный звон в ушах;
- двоение в глазах;
- взявшееся ниоткуда сильное чувство страха, чувство надвигающейся смерти;
- потемнение в глазах или мелькание мушек;
- головная боль в сочетании со рвотой, помрачением сознания;
- резкое повышение артериального давления;
- чувство, что вы начинаете задыхаться;
- ощущение резкого похолодания в руках и ногах, даже если вокруг жаркая погода.
О серьёзности приступа говорит положение тела в пространстве. Если человек чувствует вертиго, но стоит вертикально, не держась за опору, скорее всего опасности нет.
В случае падения и невозможности встать, критически нужна неотложная медицинская помощь.
Не пытайтесь самостоятельно определить, что это может быть, когда несколько дней подряд или целый день резко кружится голова и ведёт в сторону от движений, если начинаются резкие приступы [3].
Чтоб разобраться в ситуации, обратитесь к профессионалам.
Диагностика
Люди нередко задаются вопросом, к какому врачу обращаться, если при движении, смене положения тела, немного даже во сне или во время лежания кружится голова, не понимая, почему это происходит.
Очевидным решением станет поход к терапевту, который проведёт предварительный осмотр и направит пациента на анализы, консультацию с врачом соответствующего профиля.
Можно также проконсультироваться напрямую с опытным неврологом. Для этого не обязательно ехать в клинику: есть возможность пройти консультацию онлайн.
Диагностические мероприятия при очном визите по поводу головокружения:
- врачебный осмотр пациента и подробный опрос;
- консультации кардиолога, отоларинголога, офтальмолога;
- МРТ головного мозга;
- УЗИ сердца, электрокардиограмма, суточный мониторинг ЭКГ по Холтеру;
- анализы крови, уровня гормонов;
- рентген, КТ шейного отдела позвоночника;
- изучение состояния сосудов, питающих мозг методом транскраниальной допплерографии;
- специализированные тесты, позволяющие выявить отклонения в работе вестибулярного аппарата [4].
Если каждый день, утром или вечером, или только иногда при наклоне всё плывёт перед глазами или без причины сильно кружится голова, как будто пьяная, человека шатает, то обращение к врачу не стоит откладывать. С большой вероятностью, имеет место серьёзное заболевание.
Лечение
Решая, к какому врачу обращаться, чтобы найти лечение от длительного или постоянного, частого или лёгкого головокружения, не имеющего других симптомов, с неизвестной причиной происхождения, опирайтесь на профессионализм доктора.
Избавить человека от вертиго можно, но для этого нужно выявить и устранить его причину. Результат показывает комплексный подход: комбинация медикаментозного и нелекарственного компонентов. Схема составляется для каждого пациента, по результатам обследования.
В зависимости от того, чем именно вызвано недомогание, назначаются лекарственные препараты разнонаправленного действия:
- улучшающие кровоснабжение мозга, расширяющие сосуды и разжижающие кровь, для того чтобы мозг получал необходимое количество кислорода;
- ноотропные препараты, активирующие резервы нейронов;
- заместительная гормональная терапия в случае эндокринных болезней и расстройств;
- седативные препараты при выявлении психогенного головокружения.
Когда приступы ситуационные, человеку прописывают средства, принимаемые по потребности. Например, при поездках в транспорте.
В дополнение к лекарствам, врач может назначить:
- сеансы массажа, направленные на воротниковую зону и шею, улучшая кровоснабжение мозга;
- физиотерапевтические процедуры – лазеротерапия, магнитотерапия вихревыми полями;
- мануальную терапию и другие подобные практики;
- рефлексотерапию, иглоукалывание;
- комплексы лечебной физкультуры, составленные с учётом выявленной патологии, состояния пациента.
Только после тщательного изучения врачом, можно понять, что такое ваше головокружение и отчего оно происходит. А значит, – подобрать правильное лечение, которое не навредит [5]. Поэтому очень опасно при таких симптомах заниматься самолечением.
В отдельных случаях консервативное лечение не даёт ожидаемого результата. Тогда пациенту назначают операцию, если дефект можно исправить таким путём.
Самопомощь
Приступ плохого самочувствия может застать человека в любой момент. Главное – не запаниковать и попробовать самостоятельно себе помочь:
- Отойдите от людей, особенно если приступ случился в месте их скопления и активного перемещения.
- Зафиксируйте взгляд на неподвижном объекте или наклонитесь к коленям. Дождитесь ослабления симптомов, потом вставайте.
- Присядьте, выбрав место с постоянным доступом свежего или кондиционированного воздуха.
- Попробуйте понять, отчего начала сильно кружиться и плыть голова на несколько секунд, постоянно или периодически возникает такое состояние, что может стать причиной ухудшения состояния.
- Выпейте несколько глотков холодной воды. При необходимости, смочите ею лицо.
- Съешьте что-нибудь сладкое, если возникло ощущение, что голова как будто кружится, но не кружится. Возможно, у вас возник недостаток глюкозы.
- Постарайтесь не совершать резких движений после приступа. Идите плавно и медленно, не наклоняя голову.
Подробнее почитать о мерах самопомощи при головокружении, можно в отдельной статье на сайте Клиники.
Как помочь при вертиго
Если вы стали свидетелем, когда у другого человека сильно кружится голова, его постоянно шатает при резких движениях, тогда попытайтесь выяснить, отчего это может быть, чтобы решить, что делать, если рядом не окажется врача.
Такого человека нужно вывести из толпы, усадить и дать пространство для того, чтобы ему легче дышалось. Оценив состояние сознания, принимайте решение – вызывать ли скорую помощь.
Неотложное медицинское вмешательство необходимо человеку, почувствовавшему головокружение, в таких ситуациях:
- Выраженное проявление симптома, мешающее действовать и передвигаться.
- Если во время приступа у человека нарушилось зрение.
- Появилось чувство тошноты, рвота.
- Произошла потеря сознания.
- При потере чувствительности в одной или нескольких конечностях.
- Если черты лица резко исказились и человек не может избавиться от гримасы. Признак инсульта – непроизвольное опущение одного века, угла рта.
- Когда возникло чувство удушья, боли в области грудной клетки.
- Если у человека дрожат руки и ноги, он чрезмерно потеет, у него учащено сердцебиение.
Быстрая реакция окружающих и вызов скорой помощи в данных случаях – залог жизни и будущего здоровья человека [6].
Профилактика
Когда для кружения головы не выявлено патологической причины, вернуть себя в норму можно без сложных средств. А ежедневное соблюдение ряда советов, поможет не задаваться вопросом, что делать, если резко закружилась голова, и почему это случилось.
Рекомендуемые профилактические меры:
- Ограничить употребление поваренной соли и напитков, содержащих кофеин. Отказаться стоит не только от всех видов кофе, но и от энергетиков.
- Сократить употребление алкогольных напитков.
- Отказаться от курения, любого варианта поступления никотина в организм. Речь не только о сигаретах, но и об устройствах, нагревающих табак, вейпах, снюсах и прочих составах.
- Создать условия для хорошего сна, так как инсомния (бессонница) может приводить к хроническому вертиго. Использовать ортопедический матрас и подушки.
- Включить спорт в ежедневное расписание. Помогает, когда синдром головокружения возникает при наклоне, без других симптомов, и долго не проходит. Полезно будет ежедневно делать любительские комплексы упражнений, регулярно посещать бассейн.
- Нормализовать питание. Привести в баланс суточную потребность и поступление питательных веществ, витаминов, минералов. Следовать норме каждый день, не сокращая её и не перебарщивая.
- Избегать чрезмерных физических и психоэмоциональных, интеллектуальных нагрузок.
- Нормализовать режим работы и отдыха. Спите ежедневно по 8 часов ночью. Пробыв без сна, будет сложно осознать свою проблему. Например, как понять, что кружится голова и что сделать, чтобы она не кружилась.
- Хотя бы раз в год проходить обследование у врача и следить за своим здоровьем, не допускать затяжных болезней.
Соблюдая эти простые правила, вы не только избавитесь от неприятных симптомов, но и значительно улучшите качество жизни, свой внешний вид, почувствуете себя более счастливым человеком.
Если возникают приступы неустойчивости, можно проконсультироваться с опытным неврологом без поездки. Для этого воспользуйтесь сервисом онлайн-консультации Клиники Восстановительной неврологии.
Комментарий профессора Р.Ф. Гимранова
У наших пациентов с патологией нервной системы и позвоночника часто наблюдаются головокружения.
Попытки устранить это симптом без лечения основного заболевания практически не дают существенных положительных эффектов.
Поэтому мы применяем комплексный подход в терапии, после всестороннего обследования больного. Также мы обращаем внимание на профилактику заболеваний сердечно-сосудистой и нервной системы, позвоночника.
Список использованной литературы
- ^ Gurley, Kiersten L, and Jonathan A Edlow. “Acute Dizziness.” Seminars in neurology 39,1 (2019): 27-40.
- ^ Starrs, Mary E, and Onur M Yenigun. “Metronidazole, an Uncommon Cause of Dizziness and Ataxia in the Emergency Department: A Case Report.” Clinical practice and cases in emergency medicine 5,2 (2021): 239-241.
- ^ Flourou, Christina et al. “A 52-Year-Old Man With Vertigo: A Common Symptom or an Urgent Syndrome?.” Journal of medical cases 11,7 (2020): 221-223.
- ^ Post, Robert E, and Lori M Dickerson. “Dizziness: a diagnostic approach.” American family physician 82,4 (2010): 361-8, 369.
- ^ Spiegel, Rainer et al. “Treatment of dizziness: an interdisciplinary update.” Swiss medical weekly 147 w14566. 27 Dec. 2017.
- ^ Bruun, Marie et al. “Akut svimmelhed hos den neurologiske patient” [Acute vertigo of neurological origin]. Ugeskrift for laeger 175,45 (2013): 2709-11.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Сколиоз позвоночника у взрослых
На вопрос отвечает:

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Записаться к врачу
- 1 Что такое сколиоз
- 2 Причины и виды сколиоза
- 2.1 Приобретенные формы сколиоза
- 2.2 Врожденный сколиоз
- 3 Степени и формы сколиоза
- 4 Симптомы
- 5 Диагностика
- 6 Лечение сколиоза у взрослых без операции
- 6.1 Мануальная терапия
- 6.2 Медикаментозная терапия
- 6.3 Ортопедические приспособления
- 6.4 ЛФК и плавание
- 6.5 Физиотерапия
С течением лет диагноз сколиоз ставится все чаще, причем основной процент обнаруженных новых случаев приходится на детей. Ни правильные парты, ни ортопедические матрасы не способствуют существенному улучшению положения дел. Поэтому все чаще во время профилактических осмотров или при обращении пациентов с жалобами на боли в спине диагностируется сколиотическая деформация позвоночника.
Около 30% заболеваний позвоночника у детей приходится на сколиоз.
Чаще всего впервые он обнаруживается в детском или подростковом возрасте, а затем может сопровождать человека в течение всей жизни, если своевременно не были приняты соответствующие меры. Сегодня со сколиозом, особенно на начальных стадиях развития, можно успешно бороться силами консервативной терапии и добиться полного восстановления нормального положения позвоночного столба.
Что такое сколиоз
Позвоночник человека условно поделен на 4 отдела: шейный, грудной, поясничный и крестцовый. Каждый из них имеет физиологические изгибы: лордоз (прогиб внутрь) в поясничном и шейном отделах, а также кифоз (выступание наружу) в грудном и крестцовом отделе.
Сколиозом называют стойкую деформацию позвоночника, при которой он искривляется вбок по отношению к центральной оси. При этом деформация затрагивает не отдельный отдел позвоночного столба, а чаще всего каждый из них. Для сколиоза характерно усиление естественного лордоза и кифоза. Также наблюдается поворот тел позвонков, что провоцирует изменение осанки разной степени выраженности, изменение линии плеч, тазовых костей.
В большинстве случаев основное искривление возникает в области поясницы. При этом компенсаторной деформации подвергается и остальная часть хребта. Сколиоз в любой форме приводит к возникновению нарушений в работе практически всех систем организма, так как органы смещаются с естественных положений, что, безусловно, отражается на качестве их функционирования.
Чаще всего сколиоз обнаруживается у детей или уже в подростковом возрасте, т. е. в периоды наиболее активного роста ребенка. Пик скачков роста приходится на 4–6 лет, а также на 10–14 лет. Именно эти периоды считаются наиболее ответственными, поэтому родителям следует не пренебрегать профилактическими медицинскими осмотрами детей в эти важные для правильного формирования позвоночника временные отрезки.
Не стоит путать нарушение осанки со сколиозом. Если в первом случае речь идет о «плохой привычке», то во втором – о заболевании, требующем квалифицированного комплексного лечения.
Деформация позвоночника может развиться и уже во взрослом возрасте, а также прогрессировать. Но чаще она является следствием отсутствия своевременного вмешательства в момент начального формирования, т. е. в детском или подростковом возрасте.
Экспертное Мнение Врача
Чем раньше найдено сколиотическое искривление — тем легче его исправить с помощью комплексов ЛФК, которыми зачастую пренебрегают родители.
Причины и виды сколиоза
Провоцировать деформацию позвоночника может целый ряд факторов. Основное деление на виды обусловлено наличием скручивания позвонков по оси, что становится причиной возникновения других тяжелых деформаций скелета. В таких случаях диагностируют структурную форму сколиоза. Если же подобные изменения отсутствуют, а у больного обнаруживается только боковой изгиб позвоночника в том или ином отделе, говорят о неструктурной форме заболевания, для которой характерно более мягкое течение.
Также различают врожденный и приобретенный сколиоз. Наиболее распространена приобретенная с течением жизни форма, которая может возникать в ответ на действие разных причин.
Приобретенные формы сколиоза
Самым известным и хорошо изученным является так называемый школьный сколиоз. Он возникает в результате:
- продолжительного сидения в неправильной позе;
- дефицита ряда минеральных веществ в организме, необходимых для правильного формирования костей (является следствием несбалансированности питания);
- наличия лишнего веса;
- слабости мышц спины;
- ударов в область позвоночника;
- неравномерного распределения нагрузки на спину, например, ношение рюкзака на одном плече.
Отдельно выделяют неврогенный сколиоз, который возникает в ответ на отклонения в работе нервной системы. Он часто становится следствием:
- ДЦП;
- нейрофиброматоза;
- полиомиелита;
- миопатий разных видов;
- спастического паралича;
- сирингомиелии.
Сколиоз может быть следствием рахита, наиболее характерного для детей раннего возраста. Заболевание обусловлено дефицитом витамина Д в организме, что приводит к снижению тонуса мышц и деформации костей.
Также выделяют статический и функциональный тип сколиоза. Они являются результатом нарушений опорно-двигательного аппарата и воспалительных процессов во внутренних органах соответственно.
Врожденный сколиоз
Иногда патология обусловлена наследственными нарушениями. Это:
- врожденное сращение позвонков между собой или формирование лишних, недоразвитых позвонков;
- сращение ребер;
- нарушения формирования дужек и отростков позвонков.
В таких ситуациях диагностируют врожденный сколиоз. Его обычно обнаруживают еще в течение первого года жизни ребенка. Заболевание прогрессирует медленно.
Рождение детей с патологиями развития может быть спровоцировано перенесением женщиной во время беременности вирусных заболеваний, сильных стрессов или приемом определенных лекарственных средств.
Отдельно выделяют диспластический сколиоз, диагностируемый у детей 3–6 лет. Для него типично присутствие аномалий развития в области крестцового и поясничных отделов позвоночника, что приводит к нарушению протекания обменных процессов, как в самих позвонках, так и в их межпозвоночных дисках. Поэтому заболевание характеризуется быстрым прогрессированием и тяжелым течением. Подобное наблюдается при:
- сакрализации – наследственная особенность, заключающаяся в увеличении числа крестцовых позвонков и уменьшении количества поясничных позвонков);
- люмбализация – так же врожденная патология, при которой, в отличие от сакрализации, наблюдается увеличение количества поясничных позвонков и уменьшение числа крестцовых;
- недоразвитие последнего поясничного или первого крестцового позвонка (L5 или S1);
- незаращение дуг позвоночника.
Сегодня истинные причины развития сколиоза примерно в 80% случаев остаются невыясненными. В таких ситуациях говорят об идиопатическом сколиозе. Он чаще встречается у девочек.
Степени и формы сколиоза
В течение заболевания выделяют 4 степени, описывающие тяжесть искривления хребта:
- 1 степень – позвоночный столб отклоняется от нормальной оси не более чем на 10°. Подобное можно рассматривать в качестве варианта нормы, поскольку сегодня такая деформация присутствует практически у каждого человека. Искривление обнаруживается исключительно с помощью рентгена. Серьезного медицинского вмешательство оно не требует, но все же нуждается в постоянном контроле, чтобы не упустить момент прогрессирования деформации.
- 2 степень – угол отклонения позвоночника составляет 10–25°. Подобные изменения квалифицированный ортопед или вертебролог может заметить уже визуально и рекомендовать пациенту пройти комплексное консервативное лечение для их устранения.
- 3 степень – позвоночник «уходит» в сторону более чем на 25°, но еще менее чем на 40°. При этом уже начинает формироваться сколиотический горб, меняться форма грудной клетки, серьезно нарушаться работа внутренних органов.
- 4 степень – градус деформации превышает 41°. Пациенты испытывают выраженные боли, не могут длительно стоять, сидеть, ходить. Все внутренние органы сильно страдают, формируется крупный горб. Помочь больным в таких ситуациях можно только посредством операции.
Кстати, при 2 и большей степени сколиоза дается освобождение от призыва в ВС РФ.
У 80% больных наблюдается угол искривления позвоночника менее 20°. В таких ситуациях рекомендовано обратить внимание на проблему и принимать меры для ее решения, поскольку с течением лет под действием физических нагрузок и ряда других факторов деформация может усугубляться вплоть до 4 степени. А это сопряжено с мощными болями, необходимостью постоянно носить жесткий ортопедический корсет и острой потребностью в проведении хирургического вмешательства.
В зависимости от того, какие отделы позвоночника вовлечены в патологический процесс и направления искривления, различают 4 формы сколиоза:
- С-образный – позвоночник деформируется дугообразно в одном из отделов, что является зачастую следствием работы компенсаторных механизмов, включающихся, например, при большой разнице между длиной ног. Может быть лево- и правосторонним, но в любом случае принадлежит к числу неструктурных сколиозов, т. е. не сопровождается ротацией позвонков.
- S-образный – проявляется наличием одновременно 2-х дуг, одна из которых присутствует в грудном отделе, а вторая в поясничном. Наиболее типичен для девочек-подростков.
- Z-образный – самая тяжелая форма заболевания, при которой искривление позвоночника наблюдается одновременно в трех его отделах.
- Кифосколиотический – позвоночник деформируется как в боковой проекции, так и во фронтальной. Поэтому искривление в сторону присутствует зачастую в области поясничных позвонков, а искривление вперед или назад – в груди, что приводит к серьезным деформациям грудной клетки и заметной сутулости.
Симптомы
Характер проявлений заболевания определяется его видом, формой и степенью. При сколиозе могут присутствовать:
- головные боли;
- несимметричное положение плеч, лопаток;
- искривление грудной клетки;
- нарушения дыхания, одышка;
- боли в пояснице;
- односторонняя напряженность мышц спины;
- формирование горба;
- изменение осанки, сутулость;
- быстрая утомляемость;
- нарушения работы пищеварительной системы и другие нарушения.
Нередко даже при незначительных изменениях в положении позвоночника возникают острые боли в спине, способные отдавать в конечности и другие части тела. Их причина нередко кроется в ущемлении нервов костными структурами или видоизмененными межпозвоночными дисками. Это приводит к снижению качества проведения биоэлектрических импульсов по нервам от спинного мозга к соответствующим органам.
В результате их работа не может полноценно контролироваться нервной системой, следствием чего становиться возникновение нарушений в их функционировании, а со временем и развитие органических нарушений. Это в комплексе с отрицательным влиянием сколиотической деформации хребта быстро приводит к возникновению заболеваний органов дыхания, сердца, почек, печени, желудка и других органов брюшной полости.
Причем то, какие органы страдают в большей мере, напрямую зависит от того, в каком отделе позвоночника наблюдается искривление и его степени. Так, при деформации грудного отдела позвоночника и ущемлении отходящих на этом участке от спинного мозга нервов могут присутствовать нарушения в работе бронхов, легких, печени, поджелудочной железы, половых органов и пр. Это проявляется:
- одышкой, обструкцией дыхательных путей, регулярными приступами кашля, развитием бронхиальной астмы;
- желтушностью кожи и/или склер;
- аритмией;
- болями в правом подреберье или области желудка;
- повышением уровня сахара в крови;
- нарушением пищеварения, запором или диареей;
- повышенной утомляемостью;
- болями внизу живота;
- нарушением потенции;
- учащением мочеиспускания и т. д.
Диагностика
При возникновении подобных изменений следует обратиться к ортопеду или вертебрологу. Врач проведет полноценный осмотр больного, в ходе которого он обращает особое внимание на:
- длину конечностей и подвижность суставов;
- выраженность кифоза;
- симметричность положения лопаток, треугольников талии, а также плеч;
- состояние грудной клетки и мышц спины;
- подвижность поясницы и выраженность лордоза;
- положение тазовых костей;
- характер расположения внутренних органов.
Полученных в ходе визуального осмотра данных достаточно, чтобы предположить наличие сколиотической деформации. Далее пациенту назначаются для определения формы и степени искривления позвоночника рентгенологическое исследование, КТ и МРТ. Благодаря этим инструментальным методам диагностики удается обнаружить ротацию позвонков, точно высчитать угол искривления по Коббу или Чаклину. В результате специалист получает исчерпывающие данные о характере деформации и может подобрать оптимальную в данном случае тактику лечения.
Лечение сколиоза у взрослых без операции
Бороться с заболеванием консервативными, т. е. безоперационными, методами возможно, только если угол искривления позвоночного столба не превышает 25°(1 и 2 степень сколиоза). В остальных случаях изменения настолько серьезны, что устранить патологию полностью даже хирургическим путем не всегда представляется возможным. Операция способна значительно уменьшить степень искривления и восстановить близкую к вертикальной ось позвоночника, что существенно повышает качество жизни больного.
Таким образом, начинать лечение сколиоза нужно как можно раньше, пока с ним можно справиться без вмешательства нейрохирургов. Итак, если у пациента обнаружен сколиоз 1 или 2 степени, ему показан комплекс индивидуально подобранных мер, которые взаимно дополняют друг друга. Поэтому самовольно исключать любой элемент терапии нельзя. Это приведет к резкому снижению ее эффективности.
Для лечения сколиоза 1 и 2 степени назначаются:
- мануальная терапия;
- медикаментозная терапия;
- использование ортопедических бандажей;
- ЛФК и плавание;
- физиотерапия.
Крайне важно обратить внимание на проблему и начать борьбу с ней до завершения этапа формирования позвоночника, т. е. до достижения 20 лет. В более позднем возрасте все попытки исправить деформацию отличаются значительно меньшей эффективностью.
Мануальная терапия
Мануальная терапия, в отличие от лечебного массажа, подразумевает непосредственное воздействие на позвоночник руками врача. Особенно эффективной в борьбе со сколиозом признана авторская методика академика Анатолия Гриценко. Она подразумевает не только целенаправленное, предельно точное воздействие на искривленные позвонки, но и комплексную работу с позвоночником.
Благодаря авторскому методу Гриценко удается безоперационным путем в достаточно сжатые сроки добиться устранения сколиотической деформации 1 или 2 степени, вернуть позвонки и смещенные органы на их естественные места, а также устранить компрессию нервов и нормализовать тонус мышц спины. Это не только дает хорошие эстетические результаты, но и позволяет избежать развития многих потенциально опасных заболеваний или устранить причину их возникновения. Поэтому проводимая терапия болезней внутренних органов будет значительно результативнее и позволит добиться не только временного улучшения, но и стабильного сохранения полученного положительного результата.
Но сегодня в России только незначительное количество мануальных терапевтов способны проводить действительно эффективные сеансы и правильно воздействовать на позвоночник, а не только на мягкие ткани. При этом методом Гриценко, имеющим более 90 патентов, владеет еще меньшее их число. Поэтому доверять здоровье своего позвоночника или ребенка можно только квалифицированному специалисту. Это позволит получить прекрасный результат, а главное устранить риск развития осложнений сколиоза.
Экспертное Мнение Врача
Статья подробно рассматривает не только патогенез идиопатического сколиоза, но и способы предотвращения этой часто встречающейся патологии (первых трех степеней). Метод Академика А.Г. Гриценко — это уникальный по своей сути способ, который позволяет ускорить процесс восстановления физиологически приемлемой функции позвоночника.
Экспертное Мнение Врача
Чтобы избавиться от сколиоза в зрелом возрасте, необходимо вооружиться терпением, и под наблюдением контролирующего динамику заболевания лечащего врача пройти все ступени лечения, от противовоспалительной терапии (фонофорез, электрофорез) до курса массажа, мануальной терапии и ЛФК.
К тому же, раз в две недели после окончания основного курса проходить корректировочный сеанс массажа и мануальной терапии. Пускать процесс со сколиозом на самотек просто нельзя, потому что нарушение динамического и статического стереотипа может привести к патологическим изменениям органов и систем.
Медикаментозная терапия
Целью медикаментозной терапии является уменьшение болевого синдрома и возникших на фоне сколиоза изменений во внутренних органах. Поэтому для каждого пациента характер лечения подбирается отдельно, нередко с привлечением смежных специалистов (кардиологов, пульмонологов, гастроэнтерологов, урологов и т. д.).
Одними из основных компонентов медикаментозной терапии являются:
- НПВС, обладающие обезболивающими и противовоспалительными свойствами;
- витамины группы В и D, способствующие нормализации нервной проводимости и улучшению состояния костной ткани;
- минеральные добавки, витамин Д, помогающие укреплять костную ткань.
Ортопедические приспособления
Специальные корсеты разной степени жесткости используются для снижения нагрузки на позвоночник и коррекции осанки. Они помогают корректировать положение позвоночника и создавать благоприятные условия для его правильного формирования.
ЛФК и плавание
Лечебная физкультура – неотъемлемый компонент консервативной терапии сколиоза 1–2 степени, особенно у детей. Индивидуально подобранный комплекс упражнений помогает укрепить мышцы спины, которые создают надежную поддержку позвоночнику и препятствуют усугублению деформации.
Часто рекомендуется, как минимум дважды в неделю, ходить в бассейн, поскольку плавание не создает нагрузки на хребет, но эффективно укрепляет мышечный корсет. В результате повышается эффективность сеансов мануальной терапии, и создаются благоприятные условия для выравнивания позвоночного столба.
Физиотерапия
Для повышения эффективности проводимой терапии используются методы физиотерапии. Они способствуют улучшению кровообращения, нормализации тонуса мышц спины и уменьшению болевого синдрома.
Пациентам назначаются курсы:
- ультразвуковой терапии;
- магнитотерапии;
- электрофореза;
- электромиостимуляции;
- гидромассажа;
- тепловые процедуры.
Таким образом, сколиоз 1 и 2 степени успешно можно устранить посредством консервативного лечения. При этом важен комплексный подход, поскольку каждый метод оказывает собственное положительное влияние на состояние позвоночника и внутренних органов, что в сумме позволяет добиться устранения патологии. Но важно как можно раньше заметить отклонения от нормы и тут же начать действовать.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
Амблиопия у взрослых – причины и лечение
Зрение человека в некоторых нюансах (угол обзора, светочувствительность и пр.) отличается от зрения животных. Однако, у всех высших существ на Земле оно построено по бинокулярному принципу: два глаза – наиболее экономный способ стереоскопического, объемного восприятия окружающего трехмерного пространства. Лишь у некоторых моллюсков и насекомых, в частности арахнидов, эволюция решила не экономить и пошла по пути многоглазости.
Однако минимализм имеет обратную сторону: имея лишь два глаза, уже не скажешь – мол, глазом больше, глазом меньше… И если по каким-либо причинам один глаз не способен транслировать в зрительную зону мозговой коры достаточно четкое изображение, – пригодное, при слиянии со вторым сигналом, для построения стереоскопического образа, – центральная нервная система воспринимает такой глаз как искажающую помеху и в защитных целях начинает его игнорировать, постепенно «отключая» от сенсорно-аналитического процесса. В таком безработном органе зрения развивается амблиопия, или синдром «ленивого глаза» (дословный перевод с греческого) – деградация зрительных функций как следствие отсутствия нагрузки. Зрение в какой-то мере сохраняет остроту, – она определяется рефракционным статусом здорового, используемого глаза, – но становится монокулярным, плоским.
Одна из главных проблем заключается в том, что развивающуюся амблиопию, как правило, трудно или невозможно диагностировать самостоятельно. Иногда она выявляется случайно самим пациентом, иногда констатируется офтальмологом при планово-профилактическом осмотре или на приеме по другим причинам. В то же время, ключевым фактором терапии является ранняя диагностика и возможно более раннее начало лечения, пока амблиопические изменения не стали необратимыми.
Амблиопия у взрослых: причины
Среди возможных пусковых факторов развития амблиопии, согласно статистике, лидируют:
- косоглазие (наиболее распространенная причина);
- выраженная степень рефракционной аномалии (близорукость, дальнозоркость, астигматизм);
- анизометропия – значительная, свыше трех диоптрий, разница в остроте зрения между правым и левым глазом;
- непрозрачное препятствие на сквозном пути светового потока в глазу (бельмо, мутный хрусталик, посттравматический рубец и т.п.).
Признаки (симптомы) амблиопии
На первых этапах развития амблиопия может протекать бессимптомно или с минимальным зрительным дискомфортом. Однако постепенно человек начинает хуже воспринимать глубину пространства, оценивать расстояние до наблюдаемых объектов и их взаимное расположение, координировать сложные движения. Может присоединиться «необъяснимая» головная боль, быстрая усталость при напряженной работе с мелкими деталями, при чтении и пр. Иногда пациенты обнаруживают, что прищурив один (как потом выясняется, амблиопичный) глаз, они видят значительно лучше, чем двумя открытыми.
При первичном приеме с подозрением на амблиопию офтальмолог обязательно соберет максимально подробный анамнез – наследственность, перенесенные травмы, неврологический статус, жалобы, предположительный «стаж» болезни и мн.др. Будет произведено тщательное офтальмоскопическое исследование; при необходимости врач назначит дополнительные диагностические процедуры (например, МРТ или УЗИ).
Одним из решающих факторов, определяющих прогноз при амблиопии, является возраст. Если, вообще, функциональная деградация амблиопичного глаза на момент констатации еще обратима, лечение следует начинать как можно быстрее. Наибольший эффект достигается в детском возрасте, – пока основные структуры глаза находятся на этапе динамичного развития, – при условиях ранней диагностики, своевременного устранения причин и завершения всех необходимых терапевтических курсов к началу школьного обучения. В некоторых источниках в качестве предельного (для эффективного вмешательства) срока указывается 12-летний возраст, в других акцентируются случаи успешного лечения амблиопии даже у пожилых пациентов.
Лечение амблиопии у взрослых
Терапия должна носить этиопатогенетический характер, т.е. приоритетной задачей ставить устранение причин амблиопии – будь то катаракта, птоз верхнего века, очевидное или скрытое косоглазие. В некоторых случаях офтальмохирургическое вмешательство неизбежно, в других достаточно консервативных методов. Например, если причина в рефракционной аномалии, понадобится ее оптическая коррекция очками или контактными линзами.
Разработано множество схем и конкретных методов лечения амблиопии (окклюзия, пенализация, аппаратно-тренажерная стимуляция, компьютеризированные методики, фотостимуляция, глазные капли и т.д.). Их набор всегда строго индивидуален, он определяется врачом на основании анамнестических сведений и клинической картины. Однако в любом случае терапия направлена на:
- принудительную повторную активацию амблиопичного глаза, включение его в процессы построения зрительного образа;
- восстановление рефракционных (преломляющих и фокусирующих) функций до максимально возможной, в каждом индивидуальном случае, степени;
- восстановление, тренинг и укрепление фузионных автоматизмов и рефлексов, т.е. реставрация бинокулярного зрения;
- профилактика возможных побочных эффектов лечения для здорового глаза и рецидивов для амблиопичного.
В нашем офтальмологическом центре имеется полный набор современного высокотехнологичного оборудования, применяемого в мировой практике для диагностики и лечения амблиопии: аппараты типа «Синоптофор», «Монобиноскоп», другие стимуляторы и амблиотренеры. Амблиопия здесь эффективно лечится в любом возрасте.